Очаг разрежения костной ткани с включениями костной плотности может свидетельствовать о различных патологических состояниях, таких как остеопороз, остеомелит или наличие опухолевых образований. Такие изменения могут быть результатом нарушения обмена веществ в костной ткани, инфекций или механических повреждений. Важно провести дальнейшие исследования для точной диагностики.
Лечение зависит от причины возникновения данного состояния. Это может включать как медикаментозную терапию, направленную на укрепление костной ткани, так и оперативное вмешательство, если имеется необходимость удаления опухоли или устранения инфекции. Ранняя диагностика и адекватное лечение способствуют улучшению прогноза для пациента.
- Определение очага разрежения костной ткани и его значения в диагностике.
- Причины формирования очагов разрежения, включая травмы, остеопороз и опухолевые процессы.
- Роль включений костной плотности в оценке состояния костной ткани.
- Методы визуализации для диагностики: рентгенография, КТ, МРТ.
- Тактика лечения в зависимости от этиологии разрежения и наличия включений.
Очаг разрежения костной ткани с включениями костной плотности
Существуют различные виды опухолей, которые можно классифицировать на доброкачественные и злокачественные, а также на опухолеподобные образования и одонтогенные кисты. К числу доброкачественных относятся амелобластома, амелобластическая фиброма, дентинома, одонтомы (как составные, так и сложные), фиброма (одонтогенная фиброма), миксома и цементомы, наряду с рядом других редких опухолей. Среди злокачественных обнаруживаются одонтогенная карцинома и одонтогенная саркома. Выделяются одонтогенные кисты, образующиеся в челюстях.
Амелобластома представляет собой доброкачественную одонтогенную опухоль эпителиальной природы, способную к инвазивному росту. Она развивается внутри костной ткани и по своей микроструктуре напоминает стадию эмалевого органа. Чаще всего встречается у людей среднего возраста, при этом около 80 % случаев выявляется в нижней челюсти, в области больших коренных зубов, а В угловой и ветвевой частях.
Клинические симптомы не являются характерными. Болезнь, как правило, протекает медленно, иногда в течение нескольких лет оставаясь бессимптомной и обнаруживается случайно на рентгеновских снимках или при возникновении воспалительных процессов. Постепенно возникает безболезненная деформация челюсти, проявляющаяся в виде вздутия. Кожа в области опухоли обычно остается неизменной.
Со стороны преддверия полости рта определяется сглаженность или выбухание переходной складки, передний край ветви челюсти значительно расширен. Слизистая оболочка в области поражения не отличается по цвету от окружающей. При пальпации выбухающего участка кортикальная пластинка челюсти прогибается, иногда отмечается симптом «пергаментного» хруста, а также флюктуация вследствие отсутствия кости. В некоторых случаях опухоль выходит за пределы челюсти и прорастает в мягкие ткани. Возможно злокачественное перерождение ее, имеется злокачественный аналог.
Рентгенологические исследования показывают деструктивные изменения в виде множественных очагов редукции с четкими границами, что указывает на поликистозную природу разрежения. Полости различаются по размеру и разделены костными перегородками. В некоторых случаях можно обнаружить монокистозное разрежение. При значительной степени поражения кортикальная пластинка истончается и может отсутствовать в отдельных зонах.
Периостальная реакция обычно не выражена. Иногда в полости может находиться недоразвившийся зуб или его коронка. Корни зубов, располагающиеся в пределах опухоли, часто подвергаются резорбции.
На начальных стадиях диагностика амелобластомы может быть затруднена из-за схожести с зубосодержащими и первичными одонтогенными кистами, а также гигантоклеточной опухолью и амелобластической фибромой.
Чтобы установить окончательный диагноз, необходима морфологическая верификация опухоли. Пунктат для цитологического анализа при амелобластоме часто представляет собой прозрачную опалесцирующую желтоватую жидкость с кристаллами холестерина и легко извлекается в шприц, тогда как в пунктате гигантоклеточной опухоли наблюдается кровянистое содержимое.
Для дифференциальной диагностики амелобластомы от кисты требуется морфологическое исследование биопсийного материала. Проводится, как правило, открытая биопсия с ушиванием раны. При этом материал должен включать не только оболочку опухоли, но и прилегающую костную ткань.
Макроскопически амелобластома может иметь как кистозную, так и редкую солидную форму. Солидная форма отличается разрастанием соединительнотканной стромы, содержащей мелкие кисты. В кистозной форме в полости обнаруживается жидкость с кристаллами холестерина; оболочка опухоли беловатого цвета, достаточно плотная и может достигать толщины до 3–4 мм, отделяясь от кости с трудом в сравнении с кистозными образованиями.
Микроскопическая структура опухоли состоит из островков звездчатых клеток, окруженных слоем кубических и цилиндрических клеток, что напоминает строение эмалевого органа. В островках часто образуются кисты, а опухолевые клетки прорастают в подлежащую костную ткань. Знакомо более 5 вариантов микроструктуры этой опухоли.
Лечебные мероприятия включают резекцию челюсти с возможной одномоментной костной пластикой. При процедуре выскабливания опухоли нередко возникают рецидивы.
Прогноз в целом благоприятный. Удаление опухоли в большинстве случаев приводит к выздоровлению, однако есть вероятность возникновения послеоперационной деформации лица.
Амелобластическая фиброма. Это доброкачественная опухоль, составленная из пролиферирующего одонтогенного эпителия и окруженная мезодермальной тканью, по своему строению напоминает зубной сосочек без одонтобластов. Данный тип опухоли встречается редко, может иметь склонность к рецидивам и озлокачествлению, которое приводит к образованию амелобластической фибросаркомы. Чаще всего она выявляется у молодежи и локализуется в нижней челюсти, вблизи малых коренных зубов.
Клиническое проявление амелобластической фибромы схоже с таковым амелобластомы. На рентгеновских снимках она выглядит как хорошо ограниченный деструктивный очаг, напоминающий кистозные образования и содержащий элементы зубных тканей, а иногда и формирующийся зуб.
Для дифференциации амелобластической фибромы от амелобластомы, гигантоклеточной опухоли и миксомы проводят дополнительные тесты.
Определяющее значение для диагностики имеет морфологическое (цитологическое) исследование пунктажа. При наличии затруднений в диагностике рекомендуется выполнить биопсию.
Микроскопически соединительнотканный компонент более клеточный, чем при амелобластоме, тогда как эпителиальная структура сопоставима с таковой в амелобластоме, однако кисты в ней не формируются.
Лечение заключается в резекции челюсти.
Сложные и составные одонтомы. Одонтомы представляют собой пороки развития зубных тканей. Их деление на сложные и составные является относительно условным. В сложной одонтоме обызвествленные ткани расположены хаотично, создавая плотный конгломерат. В составной одонтоме представлены отдельные зубоподобные структуры, в которых все ткани упорядоченно располагаются, как в нормальном зубе.
Чаще всего одонтомы обнаруживаются у молодежи и проявляются в период прорезывания зубов. У взрослых часто диагностируются случайно или при наличии воспалительных процессов. Рост одонтом саморегулируется и связан с завершением формирования и прорезывания зубов.
Клинические симптомы одонтомы чаще всего проявляются при достижении значительных размеров. Это приводит к деформации челюсти из-за истончения кости. При дальнейшем росте опухоли может наблюдаться перфорация надкостницы и слизистой оболочки, в результате чего одонтома «прорезается». Нередко такая картина возникает у пациентов с съемными протезами.
При зондировании через дефект слизистой сборка инструмент упирается в плотную зубоподобную ткань. В области локализации одонтомы, как правило, находятся зубы, прорезывание которых задерживается. Инфекционные процессы иногда могут вводить в заблуждение и приводить к неправильной диагностике, что ошибочно трактуется как хронический остеомиелит.
Рентгенограммам одонтомы присущи характерные черты. Они показывают ограниченную однородную тень, по плотности схожую со тенью коронки зуба, с неровными краями и светлой полосой вокруг, представляющей капсулу. В случае составной одонтомы изображение неоднородно, в нем отчетливо видны участки разрежения, соответствующие фиброзным слоям между отдельными зубоподобными включениями, которые часто связаны с коронкой недоразвившегося зуба.
Диагностика одонтомы, как правило, не вызывает сложностей.
Лечение подразумевает удаление одонтомы вместе с капсулой. Операция показана при наличии клинических проявлений, таких как деформация челюсти или свищи. Небольшие, бессимптомные одонтомы, которые были случайно обнаружены на рентгенограмме, лечения не требуют.
Цементомы формируются из одонтогенной соединительной ткани, которая преобразуется в цементную, и тесно связаны с корнем одного или нескольких зубов.
Цементомы делятся на доброкачественную цементобластому (истинную цементому), цементирующуюся фибому, периапикальную цементную дисплазию (периапикальную фиброзную дисплазию) и гигантоформную цементому (семейные множественные цементомы).
Доброкачественная цементобластома (истинная цементома). Эта доброкачественная опухоль характеризуется образованием цементоподобной ткани, в которой определяются различные стадии минерализации. Новообразование чаще локализуется на нижней челюсти в области больших или малых коренных зубов и интимно спаяно с их корнями. Удаление таких зубов ведет к перелому корня, и только при рентгенологическом обследовании выявляется цементома.
Течение опухоли, как правило, бессимптомное. Если наблюдается разрушение кортикальной пластинки, пациент может испытывать легкую болезненность при пальпации и визуальную деформацию челюсти. Рентгенограммами выявляется округлая форма деструкции костной ткани с четкими границами, что следует из чередования участков разрежения и уплотнения из-за неравномерной минерализации, окруженных зоной просветления в виде капсулы. Образование зачастую связано с корнем зуба, который не завершил своего формирования, и периодонтальная щель в области опухоли обычно не определяется.
Макроскопически опухоль выглядит как ткани желто-белого цвета, в зависимости от минерализации может иметь различную консистенцию — от плотной до мягкой, наподобие сыра. Микроскопическая структура состоит из цементоподобной ткани с разной степенью минерализации. Мягкотканный компонент представлен сосудисто-плотной фиброзной тканью с элементами остеокластов и крупными клетками с одним ядром, хорошо окрашивающимися.
Лечение в данном случае носит хирургический характер и заключается в удалении образования вместе с капсулой.
Периапикальная цементная дисплазия представляет собой опухолеподобное поражение, при котором нарушается процесс формирования цементной ткани. По сути, она схожа с фиброзной дисплазией кости. Это заболевание встречается редко, проявляется диффузно в челюстях и включает в себя не только костную ткань, но и корни зубов. Как правило, заболевание протекает бессимптомно.
Часто оно становится известным случайно во время рентгенографического исследования или удаления зуба, которое усложняется переломом корня. На рентгенограмме можно увидеть диффузные изменения в костной ткани, представленные чередующимися плотными тенями, которые непосредственно связаны с корнями зубов, наряду с участками разрежения разной формы и размеров. У корней зубов, находящихся в районе поражения, обычно не наблюдается периодонтальной щели. Часть плотных участков, соединяясь между собой, формирует конгломераты, некоторые из которых располагаются в изоляции. Границы плотных очагов могут быть нечеткими, наблюдается плавный переход патологии в нормальную костную ткань.
Микроструктура схожа с цементирующейся фибромой. Хирургическое вмешательство не требуется, рекомендуется просто наблюдать за пациентом.
Миксома (миксофиброма) – это одонтогенная миксома, доброкачественное новообразование, обладающее местным инвазивным ростом. Она не имеет капсулы и при разрушении костной структуры прорастает в мягкие ткани. Амелобластома демонстрирует сравнительно быстрый рост за счет накопления слизистого вещества, часто рецидивирует, но метастазирование не происходит.
Чаще всего она регистрируется у людей молодого и среднего возраста.
Клинические симптомы не являются специфичными. Наблюдается безболезненное выпячивание в области челюсти, где располагается опухоль. Зубы, находящиеся внутри области новообразования, могут проявлять подвижность и смещение, а корни подвержены рассасыванию. Кожа и слизистая оболочка при этом остаются без изменений. На рентгеновском снимке выявляется разрушение костной ткани в виде мелких ячеистых образований, разделенных перегородками – это создаёт эффект «мыльных пузырей».
Дифференциальная диагностика осуществляется с амелобластомой, гигантоклеточной опухолью. Диагноз подтверждается морфологическим исследованием.
Макроскопически опухоль выглядит как ткань серого оттенка с мягкой текстурой, содержащая слизистую составляющую. Микроскопическое исследование показывает наличие круглых и угловатых клеток на фоне миксоидной стромы. В миксоматозной ткани часто обнаруживаются другие соединительнотканные компоненты, что приводит к классификации опухли как миксофибромы, миксохондромы и так далее.
Какие злокачественные заболевания осложняются
метастазами в костях
Почти все злокачественные опухоли могут метастазировать в костную ткань. Наиболее распространено это при раке молочной и предстательной железы, реже – при раке легких или органов пищеварительной системы, и крайне редко – при опухолях яичников и головного мозга. Установлено, что при метастазах, ограничивающихся лишь костями скелета, даже при множественных очагах, но без затрагивания других органов, у пациента есть значительно больше шансов прожить несколько лет в сравнении с метастазами в легкие, печень или головной мозг. Поражения костей сложно поддаются лечению; в большинстве случаев удается лишь стабилизировать разрушения кости, хотя при правильной терапии такое «замедление» прогрессирования рака может сохраняться на протяжении нескольких лет.
Очаг разрежения костной ткани с включениями костной плотности представляет собой интересное клиническое наблюдение, которое требует глубокого анализа. В таких случаях важно учитывать, что разрежение костной ткани может быть связано с различными патологиями, включая остеопороз, опухолевые процессы или инфекционные заболевания. Разрозненные участки, содержащие костную плотность, могут указывать на наличие реактивных изменений, выступающих в качестве защитной реакции организма на патологический процесс.
При диагностике такого состояния необходимо проводить комплексное обследование, включая рентгенографию и, при необходимости, КТ или МРТ. Эти методы позволят не только уточнить локализацию и размеры очагов, но и понять их характер и природу. Являясь частью мультидисциплинарного подхода, участие онкологов, ревматологов и гематологов в дальнейшем ведении пациента будет крайне важно для определения тактики лечения и прогноза.
Кроме того, наблюдение за динамикой изменений в костной ткани является ключевым аспектом в управлении подобными случаями. Регулярные контрольные обследования помогут понять, как очаги разрежения реагируют на проводимую терапию, а также вовремя выявить возможные осложнения. Тщательный анализ клинической картины и динамики состояния пациента позволит более точно рекомендовать терапевтические стратегии и улучшить прогноз для пациентов с такими сложными диагнозами.
Какие кости поражаются при раке
Теоретически метастазы могут возникать в любой кости скелета, но чаще всего опухолевые клетки оседают в костях с богатым кровообращением, где присутствует необходимое питание для бесконтрольного деления. Очень редко метастазы встречаются в мелких костях кистей и стоп, но обычно поражают кости таза, позвонки и ребра, нередко затрагивают кости черепа, исключая при этом лицевой скелет. Наибольшую угрозу для пациента представляют метастазы в позвонках и длинных трубчатых костях конечностей, когда в зоне разрушения под обычной нагрузкой может произойти перелом, который лишает пациента возможности двигаться, а при патологическом переломе шейного позвонка существует высокая вероятность паралича из-за сдавления спинного мозга фрагментами разрушенной кости.
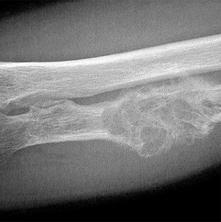

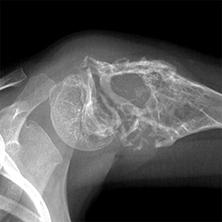

Клиническая картина при уплотнении костной ткани
Протекание остеосклероза в основном проходит бессимптомно. У него нет чётко выраженных клинических признаков. В зависимости от локализации заболевания пациент может ощущать легкие боли и ограничение подвижности суставов.
При субхондральном склерозе позвоночника возникают парестезии в верхних или нижних конечностях. Для этого заболевания характерно выражение болевого синдрома в пораженной области, нарушается двигательная активность рук, ног и позвоночника.
Клиническая картина остеосклероза длинных трубчатых костей имеет схожие признаки. В случае поражения эпифиза наблюдают нарушения работы сустава.
Остеосклероз в области колена проявляется на поздних стадиях. Пациенты жалуются на болевые ощущения при ходьбе.
Уплотнение костной ткани в области плечевого сустава сказывается на подвижности. Больным сложно поднять руку, возникают признаки мышечной слабости. При движении руками можно услышать хруст и щелчки.
Поражения тазобедренного сустава ведут к нарушениям в походке. Боль со временем усиливается, а объем движений в суставе резко уменьшается.

Остеосклероз костей таза
При значительных поражениях скелета нередко происходят патологические переломы. Если травма затрагивает область диафиза, возможно изменение конфигурации плечевой или бедренной кости.
На ранней стадии реактивный остеосклероз может быть случайно выявлен при обследовании.
Наследственная форма заболевания сопровождается замедлением роста у ребёнка. Поражение костного мозга может привести к развитию анемии. Вследствие компрессии черепно-мозговых нервов может возникнуть бульбарный синдром.
Появление первых симптомов зависит от времени проявления заболевания.
Как проводят КТ скелета
Установление диагноза основано на результатах клинических и инструментальных исследований, лабораторных анализов (кровь и другие), биопсии и других методик.
Компьютерную томографию проводят с целью уточнения локализации и размеров очага, характера и степени поражения костной ткани. Для мультиспирального сканирования используют многосрезовые аппараты. Такие устройства состоят из подвижной платформы и кольца, где закреплены сканирующие элементы. Принцип спирального исследования обеспечивается одновременным смещением рентгеновской трубки и стола относительно друг друга. За полный оборот гентри томограф делает два и более снимка в аксиальной плоскости.
Во время сканирования пациент неподвижно располагается на движущейся платформе. Для дифференциальной диагностики объемных образований применяется контрастное усиление: раствор йода вводится внутривенно, что помогает уточнить структурные характеристики патологического процесса.
Данные, полученные при сканировании, обрабатываются и выводятся на монитор в виде послойных изображений поперечных срезов. Врач дополнительно строит прямые и боковые проекции. Для оценки состояния окружающих тканей, а также уточнения местоположения и размеров пораженного участка, создается трехмерное изображение.
Нативная компьютерная томография занимает около 10 минут. При использовании контрастного препарата время сканирования увеличивается.
Гемангиома
Метастазы могут развиваться как в мягких тканях, так и в костях, чаще всего в области позвонков.
Классификация.
Существуют капиллярные, кавернозные, комбинированные и смешанные гемангиомы.
Клиника.
Гемангиомы мягких тканей проявляются в виде опухолевидных образований разнообразной формы и размеров, обладающих ярко-красным или цианотичным оттенком. Характерной чертой таких гемангиом является их уменьшение в объеме и побледнение при воздействии давления, а также быстрый рост на первых месяцах жизни. При пальпации опухоль обычно безболезненная, замечается локальное повышение температуры.
Гемангиомы мягких тканей стоит отличать от врождённых сосудистых пятен, которые никогда не выступают над кожей, не увеличиваются в размере, имеют постоянный цвет и представляют собой расширенную сеть капилляров кожи.
Костные гемангиомынередко протекают бессимптомно и являются рентгенологической находкой при обследовании или патологическом переломе. При локализации в позвонках отмечаются периодические иррадиирующие боли, иногда корешковый синдром или симптомы, связанные с компрессией спинного мозга.
Диагностика.
Для уточнения типа и габаритов мягкотканевых гемангиом применяются УЗ-доплерография и ангиография.
Рентгенография используется для диагностирования костных гемангиом.
На рентгенограммах трубчатых костей можно увидеть бесструктурный очаг округлой или овальной формы, с склерозированными стенками, находящийся в области диафиза. При локализации в губчатых костях отмечается выпячивание кости и разрушение кортикального слоя.
Для определения размеров костной гемангиомы используется ангиография.
Если имеются мелкие капиллярные мягкотканевые гемангиомы, которые не увеличиваются или регрессируют, назначается динамическое наблюдение. Нельзя откладывать лечение врождённого разрастания сосудистой ткани, находящегося на лице, ушах, голове, слизистых рта и области половых органов, поскольку его быстрое развитие в течение первых 6 месяцев жизни может вызвать серьезные нарушения в функционировании органов. Также необходимо незамедлительно начинать лечение активно прогрессирующей опухоли, опухоли больших размеров, не склонной к регрессии, инфицированной или осложненной некрозом или кровотечением.
Лечение.
Метод лечения мягкотканевых гемангиом определяется исходя из их вида, размеров, локализации, темпов роста и наличия осложнений.
Консервативное лечение назначается для гемангиом на лице или в тех случаях, когда хирургическое удаление невозможно.
Методы:
- Электрокоагуляция (прижигание).
- Криодеструкция (воздействие углекислотой, жидким азотом).
- Введение склерозирующих средств (смесь 70% алкоголя и 2% раствора новокаина).
- Лазерная терапия.
- Гормональная терапия. Способствует замедлению роста опухоли.
- Лучевая терапия.
Хирургическое лечение:
Удаление мягкотканевых гемангиом.
Резекция кости с последующим закрытием дефекта. Показание – большие костные гемангиомы и наличие патологических переломов.
Декомпрессивная ламинэктомия со спондилодезом. Показание – компрессия спинного мозга и спинномозговых корешков.
При крупных и обширных мягкотканевых гемангиомах или их смешанных формах применяется комбинированный метод лечения: криотерапия с инъекциями спирта и новокаина, после чего следует иссечение гемангиомы.
Липома
Липома представляет собой доброкачественное новообразование из жировой ткани.
Чаще всего липомы располагаются в мягких тканях конечностей, туловища и спины. Реже можно встретить липомы костей: паростальную, возникающую в субпериостальной зоне, и внутрикостную.
Клиника.
Как правило, липомы протекают без симптомов. Мягкотканевые липомы могут проявляться как косметическая дефект мягкой консистенции, безболезненные при пальпации и не имеющие четких границ. Их размеры могут варьироваться. Костные липомы могут вызывать слабый болевой синдром в области поражения.
Диагностика.
Рентгенография.
На рентгенограммах можно увидеть участок деструкции с трабекулярной структурой. При поражении ребер или малоберцовой кости отмечается выпячивание кости. В длинных трубчатых костях характерно истончение кортикального слоя.
Гистологическое исследование тканей опухоли.
Основным методом лечения является хирургическое.
Мягкотканевые липомы подлежат оперативному удалению.
Костные липомы требуют иссечения, а в некоторых случаях выполняется резекция кости с последующим замещением дефекта трансплантатом.
Клиническое наблюдение 1
Пациент К., родившийся в 1938 году, был госпитализирован в терапевтическое отделение в феврале 2005 года с жалобами на боли в левой ягодице и бедре, из-за которых он использует трость, а также на общую слабость и потерю веса на протяжении 3-4 месяцев. В его медицинской истории имеются простудные заболевания и кожный фиброматоз. Первые симптомы заболевания он заметил в августе 2004 года, когда у него начались боли в поясничной области, которые отдавали в левое бедро.
К этому времени он под наблюдением невропатолога с диагнозом вертеброгенная люмбоишалгия, сопровождающаяся незначительным болевым синдромом. В декабре 2004 года у него появилось опухолевидное образование в области ягодицы, и он связывает это с предыдущими инъекциями. В январе 2005 года, из-за сильных болей, он не мог нормально передвигаться и обратился к ревматологу, где в анализах мочи была обнаружена протеинурия до 0,9 г/л, после чего ему было назначено ультразвуковое исследование почек.
По результатам УЗИ: почки выглядят нормально. Однако в области левой ягодицы и в нижних отделах поясничной области было выявлено крупное солидное образование (не менее 20 см), неоднородной структуры с умеренно сниженной эхогенностью, поразившее гребень и крыло подвздошной кости (см. рис. 1).

Рис. 1.Солидное образование (1) неоднородной структуры с деструкцией (2) гребня и крыла подвздошной кости.
Для исключения поражения крыла подвздошной кости были назначены рентгенография таза и компьютерная томография (КТ).
В связи с ухудшением состояния пациента его направили в стационар для дальнейшего обследования и лечения. При осмотре была замечена плотная опухоль на левой ягодице, которая переходила в боковую область поясницы и достигала около 20 см, болезненная при пальпации.
Рентгенография костей таза показала обширную, почти полную деструкцию крыла левой подвздошной кости, с сохранением по периметру смещенного костного отломка, который был смещен кнаружи на 1,32 см и имел серповидную форму. Также была выявлена деструкция левой боковой массы крестца с четко выраженной полукруглой наружной границей.
Настоящий остеопороз наблюдается в остатках крыла левой подвздошной кости и верхней части вертлужной впадины. В мягких тканях кнаружи от левой подвздошной кости на рентгенографиях отмечается однородная тень, равномерная по форме, диаметром около 8 см, без признаков костных элементов (см. рис. 2). Заключение: миеломная болезнь.
Выявлена одиночная миелома (плазмоцитома) в левой подвздошной кости с распространением на крестец, осложненная переломом в нижней наружной 1/3 крыла. Дифференциальный диагноз: возможно остеобластома с остеопластическим типом?

Рис. 2. Деструкция (2) крыла левой подвздошной кости.
На компьютерных томограммах малого таза и нижней части брюшной полости наблюдается мягкотканевое образование слева от уровня LIII, которое, распространяясь каудально до уровня тазобедренного сустава, имеет размеры 21,5 х 18,7 х 16 см, несколько неоднородное по структуре, практически полностью заполняющее левые отделы нижней части брюшной полости, переходящее в малый таз и деформируя брюшную стенку, а также левую поясничную область. Зафиксирована деструкция крыла и крестца слева.
По результатам комплексного обследования в ОКБ (КТ, рентгенографические исследования, трепанобиопсия, миелограмма, биохимические анализы) был установлен диагноз: множественная миелома, множественная очаговая форма, иммунохимический вариант YqG, Кара.
Клиническое наблюдение 2
Пациентка З. обратилась с жалобами на опухолевидные образования в области лба и позадиушной области слева, которые она обнаружила два месяца назад и отметила, что они быстро увеличиваются в размерах. В результате обращения к онкологу ей было назначено УЗИ мягких тканей головы. В анамнезе имеется нефрэктомия в связи с опухолью почки.
При УЗИ в области лба, под кожей, визуализируется объемное солидное образование размерами 3,0 х 2,7 х 2,8 см с нечеткими контурами, средней эхогенности, неоднородной структуры, с участками кистозной дегенерации до 0,3 см, с деструкцией лобной кости. Контур апоневроза черепа не дифференцируется (рис. 3, 5).
В позадиушной области слева, на глубине 1,0 см от сосцевидного отростка, визуализируется объемное солидное образование размером 4,4 х 1,9 х 4,0 см. На рентгенограммах черепа отмечены участки разрушения костей (см. рис. 4, 6).

Рис. 3. Объемное солидное образование (1) с разрушением (2) лобной кости.
Диагностика
Патогенез остеопороза обусловлен дисбалансом в процессах костного ремоделирования и резорбции: это может быть либо преобладание ускоренной резорбции, либо снижение остеогенеза, или замедление обоих процессов обмена костной ткани. В норме количество образованной ткани должно равняться количеству разрушенной.
Основная цель ранней биохимической диагностики остеопороза заключается в оценке активности метаболизма костей. Для этого применяют специальные биохимические маркеры, которые делятся на три группы.
Важным аспектом дифференциальной диагностики заболеваний схемы метаболического характера является анализ гормонального фона пациента, в частности паратиoidного гормона (ПТГ), половых стероидов и гонадотропных гормонов, а Витамина D, который совместно с ПТГ участвует в регуляции обмена кальция. Определение уровней кальция и фосфора, а также общей активности щелочной фосфатазы может быть полезным для оценки общего состояния пациента, однако это вспомогательные показатели, а не диагностические.
Основным неколлагеновым белком костного матрикса является остеокальцин, синтез которого происходит в остеобластах и зависит от витамина К и D. Это может уменьшать чувствительность и специфичность остеокальцина как маркера метаболизма костной ткани.
Тем не менее, уровень остеокальцина в крови показывает метаболическую активность остеобластов, так как он является результатом нового синтеза, а не высвобождения при резорбции костной ткани. Он высвобождается остеобластами в межклеточное пространство, откуда часть попадает в кровь и может быть проанализирована. Высокий уровень ПТГ подавляет синтез остеокальцина остеобластами, что приводит к снижению его содержания как в костной ткани, так и в крови. По мнению ряда исследователей, данный показатель является «возможным» прогностическим индикатором нарушения состояния костей.
Кальцитонин — полипептидный гормон, который выделяется С-клетками щитовидной железы. Его основное действие заключается в снижении уровня кальция в крови и отложении его в костях. Он является антагонистом паратгормона. Кальцитонин активирует специфические рецепторы в костях и почках, что приводит к замедлению резорбции костей и минимизации вывода кальция из них.
Исследование костного фермента щелочной фосфатазы (b ALP) наряду с общей активностью щелочной фосфатазы значительно повышает информативность при дифференциальной диагностике заболеваний скелета и печени. Щелочная фосфатаза связана с активностью остеобластов, поэтому её уровень помогает дополнить картину формирования костной ткани.
Маркеры состояния обмена
- выявление пациентов с метаболическими нарушениями при профилактических осмотрах;
- оценка и прогнозирование потерь костной массы;
- оценка эффективности терапии через 2-3 месяца;
- определение риска остеопороза;
- мониторинг состояния в период менопаузы и постменопаузы;
- мониторинг при гормональной заместительной терапии;
- оценка эффективности антирезорбционных препаратов;
Опыт других людей
Анна, 34 года. Когда мне поставили диагноз «очаг разрежения костной ткани с включениями костной плотности», я была в шоке. Врач объяснил, что это может быть следствием разных факторов, включая остеопороз. Я сразу начала задумываться о своем образе жизни: стала больше заниматься спортом, добавила в рацион кальций и витамины. Сначала мне было сложно, но через несколько месяцев я почувствовала, что становлюсь сильнее и здоровье улучшается. Важно не сидеть сложа руки, а активно принимать участие в своем выздоровлении.
Игорь, 42 года. У меня давно были проблемы со спиной, но когда я пришел на обследование и узнал о разрежении костной ткани, это меня очень напугало. Врач назначил мне физиотерапию и специальные упражнения. Я начал выполнять их ежедневно и стараюсь не пропускать занятия в спортзале. Кроме того, я пересмотрел своё питание: стал есть больше молочных продуктов и рыбы. Теперь я стал более внимателен к своему здоровью и понимаю, насколько это важно.
Мария, 29 лет. Узнав о диагнозе, я сначала впала в панику. Мне говорили, что такое разрежение может привести к серьезным последствиям, и мне нужно быть осторожной. Я обратилась к специалисту по питанию и начала заниматься йогой. Я никогда раньше не интересовалась этой темой, но сейчас поняла, как важно заботиться о своем теле. Занятия заметно укрепили мои мышцы и улучшили общее состояние. Теперь я регулярно прохожу обследования, и надеюсь, что ситуация продолжит улучшаться.
Вопросы по теме
Каковы возможные причины возникновения очага разрежения костной ткани с включениями костной плотности?
Очаги разрежения костной ткани могут возникать по различным причинам. Одной из наиболее частых является остеопороз — заболевание, при котором происходит потеря минеральной плотности костей. Также такие образования могут быть связаны с воспалительными процессами, опухолями (как доброкачественными, так и злокачественными), инфекциями или травматическими повреждениями. Ключевую роль играют индивидуальные факторы, такие как возраст, пол, генетическая предрасположенность и наличие хронических заболеваний.
Какие методы диагностики могут быть использованы для определения характера очага разрежения костной ткани?
Для диагностики очага разрежения костной ткани с включениями костной плотности применяются различные методы. Основным из них является рентгенография, которая позволяет визуализировать структуру кости и выявить дефекты. В некоторых случаях может понадобиться магнитно-резонансная томография (МРТ) или компьютерная томография (КТ), что позволяет получить более детальные изображения. Также важным аспектом является биопсия, которая помогает установить точный диагноз в случае подозрения на опухолевые процессы.
Каковы прогнозы для пациентов с очагом разрежения костной ткани с включениями костной плотности?
Прогноз для пациентов с таким состоянием зависит от множества факторов, включая причину возникновения очага, его размер, локализацию и общее состояние здоровья пациента. Важно учитывать, что ранняя диагностика и адекватное лечение могут существенно улучшить исход. Если очаг разрежения вызван остеопорозом, то правильное лечение позволяет предотвратить его прогрессирование и серьезные осложнения. В случаях наличия опухолевых образований прогноз будет варьироваться в зависимости от их злокачественности и состояния пациента. Всегда следует обсуждать индивидуальные прогнозы с лечащим врачом.




