Снижение воздушности в базальтовых отделах связано с ухудшением вентиляции и накоплением влаги, что может привести к развитию различных заболеваний, в частности грибковых инфекций. Это состояние негативно сказывается на здоровье растений, снижая их рост и продуктивность.
Для лечения снижения воздушности необходимо улучшить циркуляцию воздуха и снизить влажность, что достигается за счет правильно организованного полива, применения дренажных систем и обеспечивания необходимого расстояния между растениями. К тому же может быть полезно использовать специальные добавки, улучшающие структуру почвы.
- Снижение воздушности в базальтовых отделах обозначает уменьшение количества воздуха в горных породах, что влияет на их физические и механические свойства.
- Причины снижения могут включать геологические процессы, изменения температуры и давления, а также воздействие человека.
- Лечение проблемы подразумевает использование методов, направленных на восстановление структуры и стабильности базальтовых отделов.
- Среди методов лечения выделяют стабилизацию грунта, инъекции специальных растворов и обработку защитными материалами.
- Правильное лечение повышает долговечность и безопасность горных конструкций, предотвращая образование трещин и провалов.
Лечение ателектаза при метастатическом процессе в легких
С радостью делюсь впечатляющей историей, за которую ещё раз хочу выразить благодарность Михаилу Сергеевичу Бурдюкову за ценную информацию. Один 75-летний пациент с 2015 года ведет борьбу с раком ректосигмоидного перехода толстой кишки. К сожалению, в результате этой борьбы некоторые принятые решения вызывают определённые сомнения.
На протяжении этого времени пациент перенёс две операции на кишечнике, включая вмешательство, связанное с рецидивом, а также прошёл курс стереотаксической радиотерапии, направленной на метастазы в лёгких. Он испытывал химиотерапию с использованием комбинаций оксалиплатина, капецитабина и 5-фторурацила. Несмотря на то что с февраля 2017 года были известны данные об отсутствии мутаций в генах RAS и о наличии метастатического поражения лёгких с ноября 2017 года, предложить пациенту варианты таргетной терапии не удалось. Лишь когда состояние больного стало критическим, его родственники обратились за помощью в клинику «Евроонко».
В течение нескольких недель перед госпитализацией пациент начал испытывать нарастающую общую слабость, продуктивный кашель и одышку. Установить причину ухудшающегося состояния удалось быстро: согласно КТ от 28.11.19, был выявлен полный ателектаз левого легкого.
На консилиуме специалистов «Евроонко» с учётом ухудшающегося состояния пациента было принято решение о ревизии трахеобронхиального дерева и выполнении бронхоскопии с интраоперационной попыткой восстановления воздушности левого лёгкого. Вмешательство было выполнено на следующий день.
При повторной оценке, проведенной с использованием экспертного оборудования Olympus Exera III, в левом главном бронхе, близ бифуркации трахеи, была обнаружена опухоль, полностью закрывающая просвет бронха и являющаяся причиной ателектаза. В результате были проведены фрагментация и удаление опухолевой массы из просвета бронха.
Затем, под контролем рентгеноскопии, с применением аргоно-плазменной коагуляции с использованием аппарата ERBE, который занимает лидирующие позиции в производстве аргоноплазменных коагуляторов, была осуществлена реканализация верхнедолевого бронха до сегментных ветвей. Санированы субсегментарные бронхи, полностью заблокированные гнойными пробками.
Из-за длины опухолевого стеноза и необходимости аккуратных манипуляций вмешательство заняло более трех часов. Уже во время операции визуализировалось начало воздушности в верхней доле левого легкого, которое стало расправляться.
В ту же ночь пациент отметил значительное снижение одышки, что подтвердило правильность нашего выбора в стратегии лечения. Эффективность проведённой процедуры также была подтверждена инструментально.
Данные КТ от 30.11.19 превзошли наши ожидания и невероятно обрадовали пациента и его родственников: было зафиксировано восстановление воздушности левого лёгкого, лёгкое расправилось, от опухоли в области левого главного бронха остался лишь небольшой компонент по его стенке. Уже 04.12.19 пациенту была начата химиотерапия по схеме FOLFIRI + панитумумаб, а 07.12.19 пациент был выписан.
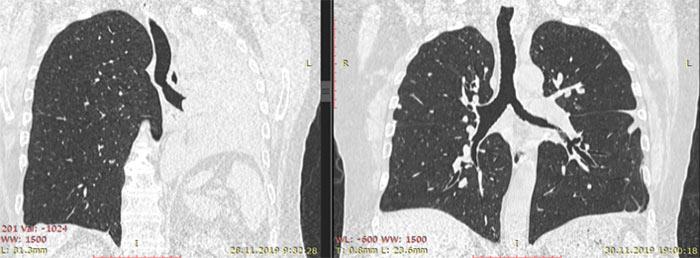
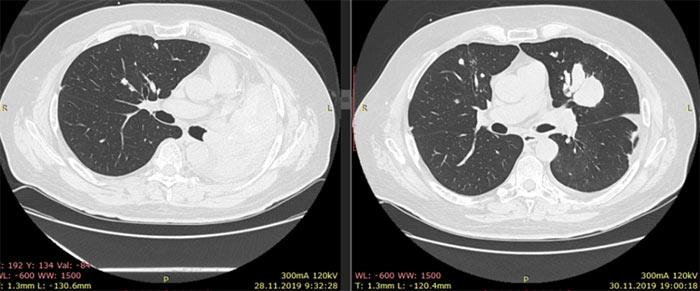
Пациент и его семья покинули нашу клинику с совершенно иным состоянием духа по сравнению с моментом поступления, с новыми перспективами и пониманием того, что возможности для их лечения далеко не исчерпаны, несмотря на то что в последнее полугодие им внушали обратное. Описание КТ-снимков: слева — КТ от 28.11.19: полный ателектаз левого лёгкого; справа — КТ от 30.11.19: восстановление воздушности левого лёгкого.
 Описание рентгеновских снимков: после интубации пациента на рентгенограммах фиксируется полный ателектаз и отсутствие воздушности лёгкого. На следующем снимке наблюдается появление воздушности в магистральных бронхах. Затем начинает выявляться воздушность ткани самого лёгкого. На итоговом снимке, сделанном сразу после вмешательства, чётко различима воздушность магистральных бронхов и лёгочной ткани.
Описание рентгеновских снимков: после интубации пациента на рентгенограммах фиксируется полный ателектаз и отсутствие воздушности лёгкого. На следующем снимке наблюдается появление воздушности в магистральных бронхах. Затем начинает выявляться воздушность ткани самого лёгкого. На итоговом снимке, сделанном сразу после вмешательства, чётко различима воздушность магистральных бронхов и лёгочной ткани.
Патология
Причины
- транссудат, например, при вторичном отёке лёгких в случае сердечной недостаточности;
- гной, например, при бактериальной пневмонии;
- кровь, например, при легочном кровоизлиянии;
- клеточные элементы, например, аденокарцинома in situ;
- белок, например, альвеолярный протеиноз;
- жировые включения, например, при липоидной пневмонии;
- содержимое желудка, например, при аспирационной пневмонии.
Дифференциальный диагноз
- криптогенная организующая пневмония;
- хроническая эозинофильная пневмония;
- бронхиолоальвеолярный рак (устаревший термин);
- лимфома;
- альвеолярный протеиноз;
- васкулит;
- легочное кровоизлияние;
- интерстициальный отёк (при легочном сердце).
- основы
- системный подход к рентгенографии грудной клетки;
- анатомия.
- азигоэзофагеальный карман;
- аорто-пульмональное окно;
- ацинус;
- бронхиола;
- долька;
- интерстиций.
- перибронховаскулярный интерстиций.
- косая борозда;
- горизонтальная борозда.
- cervicothoracic признак *
- апикальный фиброз;
- ателектаз.
- линейный ателектаз;
- округлый ателектаз.
- бронхо-аретриальное соотношение;
- бронхоэктазы в центральных отделах легких;
- бронхоэктазы в верхних долях легких;
- бронхоэктазы в средней доле правого легкого;
- бронхоэктазы в нижних долях легких;
- тракционные бронхоэктазы.
- паттерны.
- перилимфатические (интерстициальные) узелки;
- центрилобулярные (ацинарные) узелки.
- инфильтрация;
- консолидация (уменьшение воздушности);
- уплотнение паренхимы.
- буллезная эмфизема;
- интерстициальная эмфизема;
- панацинарная эмфизема;
- парасептальная эмфизема;
- центрилобулярная эмфизема.
- воздушная ловушка;
- коллапс доли легкого;
- кистозные паттерны.
- сотовое легкое, изменения по типу пчелиных сот;
- легочные буллы;
- легочные пузырьки.
- тракционные бронхоэктазы;
- легочные паренхиматозные тяжи.
- утолщение междольковых перегородок;
- гиперчувствительный пневмонит;
- диагностика гиперчувствительного пневмонита ATS/JRS/ALAT 2020;
- идиопатический легочный фиброз (ИЛФ);
- неспецифическая интерстициальная пневмония (НИП);
- десквамативная интерстициальная пневмония (ДИП);
- лимфоидная интерстициальная пневмония (ЛИП);
- респираторный бронхиолит с интерстициальным поражением лёгких;
- острая интерстициальная пневмония (ОИП);
- организующая пневмония (ОП);
- обычная интерстициальная пневмония.
Отек легких
Отёк лёгких представляет собой патофизиологическое состояние, связанное с повышением объёма внеклеточной жидкости в лёгких (в межтиканевых пространствах и/или альвеолах).
Существуют различные клинические формы отёка лёгких:
- Кардиогенный отек – возникающий при сердечно-сосудистых заболеваниях;
- Некардиогенный отек – наблюдающийся при дистресс-синдроме и избыточном употреблении определённых медикаментов (таких как героин и салицилаты).
Рентгенографическое и томографическое обследование показывает полнокровие верхних долей лёгких, увеличение кардиоторакального индекса, утолщение междольковых тканей, сливные уплотнения «матового стекла» в лёгких и области консолидации с относительно симметричным распределением в центральных участках и двусторонним гидротораксом, который чаще выражен с правой стороны.
Снижение воздушности в базальтовых отделах – это важное и в то же время часто недооцененное явление в практике лечения. Под этим термином я подразумеваю состояние, при котором снижается объем воздуха, находящегося в тканях, в частности, в легочных альвеолах. Это может происходить как в результате различных заболеваний, так и в ходе патологических процессов, что, безусловно, требует внимательного анализа и комплексного подхода в лечении.
Одной из основных причин снижения воздушности является воспалительный процесс в легких, который ведет к нарушению функции вентиляции и легочной перфузии. Являясь экспертом в области пульмонологии, могу утверждать, что такие состояния, как бронхит или пневмония, значительно ухудшают воздушность базальтовых отделов. Важно правильно диагностировать эти заболевания и применить адекватное лечение, включающее противовоспалительные препараты, бронхолитики и, в некоторых случаях, антибиотики.
Кроме того, лечение снижения воздушности требует индивидуального подхода к каждому пациенту с учетом его общего состояния и наличия сопутствующих заболеваний. Часто я прописываю пациентам дыхательную гимнастику и физиотерапевтические процедуры, которые способствуют улучшению вентиляции легких и восстановлению нормального уровня воздушности. Таким образом, комплексный подход к диагностике и лечению является ключевым элементом в борьбе с снизившейся воздушностью базальтовых отделов.
Вирусная пневмония
Среди вирусов респираторные инфекции вызывают наибольшее число заболеваний.
Цитомегаловирус, как правило, приводит к бессимптомной инфекции или же вызывает легкие симптомы, напоминающие грипп. Основные рентгенологические проявления включают двусторонние и асимметричные затемнения, а также небольшие, плохо очерченные узелки в центре долей и консолидацию альвеол, в сочетании с утолщением междольковых перегородок.
Вирус гриппа (H1N1) вызывает сезонные инфекции дыхательных путей, затрагивающие трахею и бронхи, которые могут иметь периодический, эндемический или пандемический характер. Основными находками при КТ являются односторонние или двусторонние затемнения «матового стекла», которые могут сопутствовать фокальным или мультифокальным зонам консолидации. Эти изменения чаще располагаются перибронховаскулярно и субплеврально, что напоминает симптомы организующейся пневмонии.
В марте 2020 года COVID-19 получил статус пандемии. Наиболее серьёзным осложнением вируса является вирусная пневмония. При таком состоянии, вызванном коронавирусной инфекцией, на КТ и рентгенологических снимках Визуализируются двусторонние затемнения «матового стекла», с возможными уплотнениями и без них, обычно с периферическим охватом в задних сегментах и наличием участков консолидации.
Эмфизема легких

Что это такое?
В последние годы наблюдается рост случаев эмфиземы лёгких, особенно среди пожилых людей.
Широкая распространенность данного заболевания, его прогрессирующее развитие, временная нетрудоспособность и ранняя инвалидизация пациентов, вызванные ухудшением функции дыхания и легочным сердцем, наносят серьезный удар по экономике. Эмфизема легких, вместе с хроническим обструктивным бронхитом и бронхиальной астмой, относится к хроническим обструктивным заболеваниям легких (ХОБЛ). Все эти болезни характеризуются затруднением бронхиальной проходимости, что объясняет ряд сходств в их клинических проявлениях. Тем не менее, каждая форма ХОБЛ имеет уникальные черты, и правильная и своевременная диагностика этих недугов позволяет осуществлять целенаправленную профилактику и оптимальное лечение.
Причины возникновения эмфиземы легких
Основным фактом, способствующим данному заболеванию, является хронический бронхит, подразумевающий под собой длительную инфекцию. Обычно хронический бронхит развивается в возрастном диапазоне от 30 до 60 лет и значительно чаще наблюдается у мужчин, чем у женщин. В конечном итоге, хронический бронхит зачастую приводит к формированию эмфиземы легких.
При буллезной эмфиземе важную роль играют наследственные предрасположенности и болезни легких, такие как туберкулез.
Курение, загрязнение воздуха пылевыми частицами и неблагоприятные условия труда, например, постоянное вдыхание угольной пыли или частиц асбеста и кремния, также способствуют возникновению этого заболевания.
Тем не менее, эмфизема, вызывающая серьезные проблемы с дыханием, может развиваться даже при отсутствии предшествующих заболеваний дыхательных путей, то есть быть первичной.
Что происходит в легких?
Процесс развития эмфиземы связан с необратимыми изменениями в стенках бронхов и легких, вызванными длительным воспалением и сужением дыхательных путей. Эластичность легких нарушается: в них задерживается больше воздуха после выдоха, чем это необходимо, что приводит к перерастяжению (раздуванию) легких. Этот избыточный воздух не участвует в акте дыхания, а растянутая легочная ткань не функционирует должным образом. Это приводит к утрате способности к адекватному сокращению и затруднению выдоха, что нарушает поступление кислорода в кровь и выведение углекислого газа. В ответ на это возникает одышка как компенсаторный механизм для улучшения вывода углекислого газа.
В легких и бронхах наблюдается прогрессивное увеличение объема соединительной ткани, которая замещает воздушные участки легочного объема и способствует длительному сужению бронхов независимо от воспалительного процесса.
Изменения в легких приводят к образованию множества воздушных полостей различных размеров, которые могут быть равномерно распределены по легкому (диффузная форма эмфиземы). В некоторых случаях раздуваемые участки легких сочетаются с нормальной тканью (локальная форма эмфиземы). Выделяется буллезная эмфизема (булла – это раздутая область размером более 1 см).
Симптоматика эмфиземы легких
К классическим симптомам диффузной эмфиземы легких относятся:
- выраженная одышка;
- цианоз;
- увеличение объема грудной клетки (бочкообразность) и снижение её дыхательных движений;
- расширение и порой выпячивание межреберных промежутков;
- расширение или выпячивание надключичных областей.
На ранних стадиях основным симптомом является одышка, возникающая при физической активности. Изначально она проявляется нерегулярно и чаще всего зимой, а затем становится постоянной в течение всего года. Позже одышка появляется даже при минимальных физических усилиях и, наконец, может регистрироваться и в состоянии покоя. У пациентов наблюдается короткий, «острый» вдох и продолжительный выдох.
Во время выдоха они сжимаются губами, надувая щеки («пыхтение»). Дыхательные движения грудной клетки уменьшаются, участвуя в дыхании, активно задействуются дополнительные мышцы: грудные и шейные.
Одышка, на протяжении многих лет оставаясь незаметной и постепенно ухудшаясь, может привести к состоянию, угрожающему жизни пациента.
На начальных стадиях заболевания пациенты часто принимают вынужденное положение на животе с опущенной головой и плечами, что приносит им некоторое облегчение. Однако при тяжелой форме эмфиземы с выраженными изменениями грудной клетки и усталостью дыхательных мышц горизонтальная позиция заставляет диафрагму работать с усилием, поэтому больные предпочитают спать в сидячем положении. Кроме того, многие пациенты принимают сидячее положение с наклоненным вперед туловищем, опираясь руками на колени или край кровати, что позволяет зафиксировать плечевой пояс и подключить дополнительные мышцы к процессу дыхания.
В далеко зашедших случаях появляется цианоз: у языка появляется голубой оттенок; губы и ногти становятся синеватыми, особенно после физической нагрузки.

Осложнения
- дыхательная недостаточность;
- сердечная недостаточность;
- пневмоторакс (скопление воздуха в грудной полости).
Любое из этих осложнений ведет к утрате трудоспособности пациента.
Что можете сделать Вы?
Лечение следует начинать на этапе бронхита, до появления эмфиземы. Обычно поздний визит пациента к врачу приводит к тому, что к моменту первого обращения уже отмечаются необратимые изменения в легких, что значительно усложняет последующее лечение.
Важным аспектом является активное участие больного в процессе лечения. Он обязан осознавать и понимать всю серьезность своего состояния и возможные последствия.
Необходимо полное исключение курения и других вредных воздействий, в том числе профессиональных, влияющих на легкие, ограничение физической активности и разумный выбор работы.
Отказ от курения является критически важной мерой и должен занимать первостепенное место в лечении этой патологии. Важно помнить, что резкое прекращение курения дает лучший результат, чем постепенное сокращение числа выкуриваемых сигарет; высокая мотивация к отказу от курения является основным фактором успеха; жевательные резинки и аппликаторы с никотином могут помочь справиться с тягой к курению, особенно если они используются в рамках комплексных мероприятий по отказу от дурной привычки.
Лечение и профилактика
Что может сделать ваш врач?
Доктор (пульмонолог или терапевт) проведет все необходимые обследования:
- осмотр, аускультацию (выслушивание), перкуссию (постукивание) грудной клетки;
- рентгенографию легких (характерная раздутость легочной ткани и опускание диафрагмы);
- компьютерную томографию легких, чаще для диагностики и определения точного расположения булл;
- исследование функции внешнего дыхания: позволяет установить степень нарушений в легких (в количественном соотношении воздуха, который может выдохнуть пациент).
Основные терапевтические методы при эмфиземе:
При буллезной эмфиземе рекомендуется хирургическое вмешательство. Оно заключается в удалении булл. Такие операции могут осуществляться как традиционным способом с открытием грудной клетки, так и эндоскопически (через небольшие проколы). Своевременное удаление булл предотвращает опасное осложнение, называемое пневмотораксом.
Самолечением заниматься нельзя. Если вы заподозрили у себя или у своих близких эмфизему легких, следует немедленно обратиться к врачу для точной диагностики и начала лечения. В случаях тяжелых форм заболевания врач может рекомендовать оформление инвалидности. Однако, чтобы избежать осложнений и инвалидизации, нужно регулярно посещать специалиста, особенно если болеете хроническим бронхитом, имеете вредные привычки или работаете в условиях, связанных с вдыханием угольной пыли, частиц асбеста или кремния.
Гиповентиляция легких на КТ — что значит
Компьютерная томография – это современный неинвазивный метод диагностики различных патологий. Этот метод считается одним из самых информативных способов визуализации заболеваний органов грудной клетки. Во время сканирования с использованием источника ионизирующего излучения, который вращается вокруг пациента, получают послойные снимки интересующих областей в аксиальных срезах. В отличие от обычной рентгенографии, которая выполняется в одной проекции, такой метод изображения исключает наложение теней различных структур. Таким образом, томограммы с шириной шага от 1 мм (с использованием современных мультиспиральных аппаратов) обеспечивают высокую детализацию и контрастность.
Гиповентиляция на КТ органов грудной клетки проявляется как участок уплотнения легочной ткани типа «матового стекла» – белые области, на фоне которых видны тени сосудистого рисунка. Эти зоны по форме и размерам соответствуют сегментам или долям, связанным с пораженным бронхом. При помощи компьютерной томографии врач имеет возможность не только подтвердить наличие обсуждаемого заболевания, но и выявить причины изменений. Гиповентиляция может возникнуть при различных патологиях легких, плевры и средостения.
Зоны гиповентиляции легких на КТ
Основными КТ-признаками данного состояния являются:
- гиперденсная зона затенения легочной ткани по типу “матового стекла”;
- возможное отклонение органов средостения в сторону пораженного легкого;
- снижение объема одного из легких;
- передвижение плевральных междолевых борозд.
Если на рентгенограмме нижней доли обнаруживается затенение неясного происхождения в сочетании с выраженной одышкой, следует провести дополнительные исследования для определения патоморфологии выявленной патологии органов грудной клетки. Чаще всего подтвердить присутствие ателектаза или визуализировать сдавление лёгочной ткани из-за обширного плеврального выпота, нарушающего вентиляцию, можно только с помощью компьютерной томографии.
С помощью компьютерной томографии врач-рентгенолог имеет возможность проследить проходимость бронхиального дерева и выявить причину обструкции.
Гиповентиляция легких на КТ представляет собой типичный признак центрального рака. Доброкачественные новообразования практически никогда не вызывают описанных нарушений. Периферические опухоли могут расти эндофитно, это приводит к облитерации бронха, однако образующиеся паренхиматозные уплотнения слишком малы для визуализации в процессе сканирования.
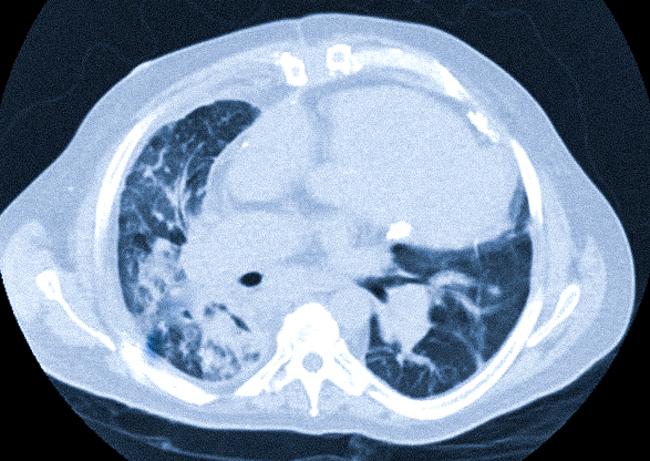
Компьютерная томография органов грудной клетки в аксиальной проекции демонстрирует: правое легкое уменьшено и неравномерно затенено, средостение немного смещено в сторону поражения — наблюдается гиповентиляция средней и нижней доли из-за бронхиальной обструкции образованием.
Признаки на КТ, позволяющие заподозрить онкологическую природу гиповентиляционных изменений:
- дополнительная тень, имеющая мягкотканьную плотность, может быть выявлена в области средостения или корня легкого, она отличается нечёткими, неровными, бугристыми контурами и лучистым характером, сопровождается ретракцией плевры. Присуща неоднородная структура с наличием некротических изменений. Эндофитный (внутренний) или перибронхиальный рост изменяет форму и сужает просвет дыхательных путей, что приводит к нарушениям вентиляции пораженной области легочной паренхимы;
- очаги метастазирования, которые могут находиться в легочной ткани, рядом расположенных костных структурах (например, ребрах), лимфатических узлах или надпочечниках;
- возможное наличие опухолевого плеврита — накопление патологичной жидкости между висцеральным и париетальным листками серозной оболочки, которая покрывает легкие.
Диагностика
Своевременная диагностика и адекватное лечение – ключевые компоненты для быстрого и успешного выздоровления. Если заболевание обнаруживается на ранней стадии, его удается устранить с помощью современных методов, предотвращая потенциально угрожающие жизни осложнения. Для диагностики базального пневмосклероза применяются различные подходы.

- Рентгенография органов грудной клетки – это основной и наиболее информативный метод диагностики. На изображении легкие визуализируются в искаженном виде, обрисованные линии выглядят петлистые и грубые, что указывает на утолщение стенок и инфильтрацию бронхов. Также можно заметить затемнения и уменьшение размеров легкого.
- Бронхоскопия – процедура, предполагающая введение миниатюрной камеры в дыхательные пути, помогает оценить степень искажения стенок, а также состояние мелких бронхов. Перед процедурой пациенту вводят анестезирующие средства для слизистой оболочки, но несмотря на это, эта манипуляция довольно болезненна.
- Спирография – исследование легочной функции, проводимое с помощью специального оборудования. Позволяет выяснить индекс Тиффно, ЖЕЛ и ФЖЕЛ.
Методы, такие как КТ и МРТ, также являются информативными, однако они используются довольно редко из-за высокой стоимости.
В момент первичного обращения к врачу специалист проводит общий осмотр. Предварительный диагноз может быть установлен на основе таких показателей, как уменьшение границ легких, определяемое при перкуссии, а также искажение перкуторного звука и жесткое везикулярное дыхание.

Увеличенное давление и учащенное сердцебиение часто наблюдаются при базальном пневмосклерозе лёгких, что может быть основанием для проведения более глубокого обследования организма с целью выявления причин этих нарушений.
Для подтверждения диагноза достаточно провести анализ жалоб пациента и рентгенографию. Однако установить причину возникновения базального пневмосклероза бывает сложнее, для этого необходимо провести дополнительные исследования.
Лечение пневмосклероза легких
Можно ли полностью вылечить это заболевание и как правильно его лечить, чтобы избежать осложнений? На эти вопросы сможет ответить только лечащий врач (пульмонолог или терапевт). Подход к терапии зависит от стадии и формы болезни. При окупировавшем (ограниченном) пневмосклерозе, когда пациент находится в удовлетворительном состоянии, активное лечение может и не потребоваться.
Больному рекомендуют диету, здоровый образ жизни, регулярное посещение специалиста. В этом случае все меры направлены на предупреждение прогрессирования патологического процесса.
В лечении базального пневмосклероза могут использоваться следующие методики:

- диетическое питание,
- медикаментозное лечение,
- физиотерапевтические процедуры,
- оксигенотерапия,
- лечебная физкультура,
- хирургические вмешательства,
- народные методики.
Не следует самостоятельно предпринимать какие-либо действия. Это может оказаться не только неэффективным, но и опасным для здоровья и жизни пациента. Лечение пневмосклероза должно быть сосредоточено на исцелении основного заболевания, которое вызывает изменения в легочной ткани.
Инновационные методики
Клеточная терапия с использованием стволовых клеток – это современный метод лечения пневмосклероза, позволяющий восстановить структуру и функции легких. Стволовые клетки обладают уникальной способностью трансформироваться в клетки других тканей (например, легочной, печеночной и сердечной). Этот процесс довольно дорог, так как получить исходный материал весьма сложно.

Стволовые клетки вводятся внутривенно, путешествуя по кровеносной системе в пораженный орган, где они замещают поврежденные ткани. После введения запускается процесс регенерации легких, они постепенно восстанавливаются до нормальных размеров, возвращая первоначальную эластичность и упругость. Нормализуются функции нервной системы, улучшается работа сердца, укрепляется иммунная система и восстанавливается гормональный баланс.
Еще одним новым методом, способствующим улучшению клеточного метаболизма, но не способствующим регенерации легочной ткани, является оксигенотерапия. Эта процедура направлена на насыщение организма кислородом, и реализуется с использованием специальных катетеров, трубок и масок.
Медикаментозная терапия
Специфические медикаменты для лечения пневмосклероза отсутствуют. Терапия фокусируется на устранении первопричины патологического процесса, то есть на лечении основного заболевания легких.
Что именно назначать в каждом отдельном случае определяет лечащий врач по результатам комплексного обследования пациента. При базальном пневмосклерозе чаще всего применяются препараты из следующих фармакологических групп:

- антибиотики,
- противовоспалительные средства,
- препараты, способствующие отхождению мокроты и ее разжижению,
- муколитические средства,
- бронхоспазмолитики,
- глюкокортикоиды,
- сердечные гликозиды.
Важным компонентом комплексной терапии при базальном пневмосклерозе является витаминотерапия, направленная на укрепление иммунной системы, улучшение работы внутренних органов. Такие витамины, как В-группа, А, Е и С, окажутся полезными для пациента.
Для замедления прогрессирования патологического процесса в легочных тканях пациентам могут быть назначены физиотерапевтические процедуры, среди которых наиболее распространены ионофорез и ультразвуковая терапия с новокаином.
Применять их можно только при отсутствии подозрений на развитие легочной недостаточности. Положительного результата при лечении пневмосклероза в компенсированной стадии можно добиться, используя электрофорез с йодом, индуктотермию, ультразвуковое облучение.
Диетотерапия и народные средства
Рекомендуется пациентам с диагнозом базальный пневмосклероз проводить много времени на свежем воздухе, регулярно проветривать помещение, заниматься физической активностью и вести здоровый образ жизни. Обязательно требуется соблюдение диеты, поскольку правильное и сбалансированное питание помогает обеспечить организм необходимыми веществами, улучшая его функции и общее самочувствие.
В народной медицине есть множество эффективных рецептов, которые могут поддерживать здоровье пациентов с пневмосклерозом, предотвращать осложнения и ускорять процесс восстановления.

- Настойка, приготовленная из листьев алоэ, восполнит дефицит витаминов и микроэлементов, необходимых для нормального функционирования организма. Рецепт очень простой: необходимо взять 3-4 свежих мясистых листа, промыть и измельчить, добавить 2 столовые ложки натурального меда и 100 граммов красного вина. Все компоненты перемешиваются до однородности и хранятся в холодильнике. Употреблять препарат следует по столовой ложке трижды в день до еды.
- Настойка из листьев эвкалипта – это превосходное антисептическое средство с выраженным успокаивающим эффектом. Для ее приготовления листья нужно измельчить и залить кипятком, по желанию добавить немного меда, оставить на 15 минут. Принимать следует по столовой ложке утром и вечером.
- Отвар из овсяных зёрен богат жирными кислотами и витаминами. На ночь следует замочить стакан зёрен, утром промыть, залить водой в пропорции 1:4 и варить на маленьком огне до уменьшения объема жидкости на половину. Затем отвар отцеживают и принимают небольшими порциями (по 20-30 граммов) в течение дня (5-6 раз).
Для того чтобы достичь положительного результата при использовании народных методов лечения, важно соблюдать правила их применения, тщательно следовать рекомендациям по приготовлению и употреблению. Прежде чем начинать курс, необходимо проконсультироваться с врачом, чтобы избежать негативных последствий и не ухудшить состояние здоровья.
Профилактика
Базальный пневмосклероз легких — это заболевание, которое проще предотвратить, чем затем лечить. Основой профилактики данной патологии является своевременное и полное лечение воспалительных или инфекционных заболеваний органов дыхания, таких как бронхиты, туберкулез, острые респираторные вирусные инфекции и ангина. Для снижения риска развития пневмосклероза врачи рекомендуют следующие меры:

- избегать вредных привычек (курение оказывает чрезвычайно негативное воздействие на легкие),
- если работа связана с контактами с токсичными веществами, рассмотреть возможность смены профессии,
- заниматься дыхательной гимнастикой,
- регулярно гулять на улице,
- правильно питаться,
- при необходимости принимать витаминно-минеральные комплексы (после консультации с врачом),
- периодически проходить медицинские осмотры.
Иммунная система человека становится уязвимой для заболеваний при ослаблении. Для ее укрепления целесообразно использовать иммуномодуляторы, а также заниматься закаливанием и лечебной физкультурой.
Осложнения и прогноз
Если базальный пневмосклероз удастся выявить на ранней стадии и сразу же приступить к эффективному лечению, прогноз обычно оказывается довольно благоприятным, что дает хорошие шансы на выздоровление. Вместе с тем, при отсутствии нужных мер со стороны пациента могут возникнуть серьезные осложнения, связанные с изменениями в легочных структурах.

Лица с диагнозом пневмосклероз имеют высокий риск заболеваний дыхательной системы и могут столкнуться с сердечной или дыхательной недостаточностью. Присоединение вторичной инфекции может привести к летальному исходу.
Чтобы предотвратить такие серьезные заболевания, как базальный пневмосклероз, стоит вести активный и здоровый образ жизни, следить за состоянием своего здоровья и вовремя лечить хронические заболевания. При появлении первых признаков патологии следует немедленно обратиться к специалисту, поскольку только всестороннее обследование поможет установить причины недуга и начать правильное и эффективное лечение.
Опыт других людей
Анна, 32 года, медицинская сестра: «Я столкнулась с понятием снижения воздушности в базальтовых отделах, когда мои родители проходили обследование. Врачи объяснили, что это может быть связано с различными заболеваниями легких, такими как пневмония или хронический бронхит. Лечение подразумевает не только медикаменты, но и упражнения для дыхательной гимнастики, что помогает улучшить состояние легких и повысить их функциональность.»
Игорь, 45 лет, инженер: «Когда у меня обнаружили снижение воздушности в базальтовых отделах, я был в шоке. После консультации с врачами мне рекомендовали курс физиотерапии, ингаляции и регулярные медицинские проверки. Я также начал заниматься спортом, что значительно улучшило моё состояние. Важно понимать, что такое снижение может быть признаком серьезных заболеваний, и нужно не медлить с обращением к специалистам.»
Светлана, 28 лет, педагог: «В нашей семье снижение воздушности в базальтовых отделах стало темой обсуждений после того, как мой брат попал в больницу с пневмонией. Его лечили с помощью антибиотиков и дыхательных процедур. Я узнала, что такая проблема может возникать из-за недостатка кислорода или воспалительных процессов. Я стала больше уделять внимания своему здоровью, чтобы не допустить таких ситуаций в будущем.»
Вопросы по теме
Каковы основные причины снижения воздушности в базальтовых отделах?
Основные причины снижения воздушности могут включать в себя наличие влаги в материале, недостаточную вентиляцию и изменения в структуре самого базальта. Кроме того, физическое и химическое воздействие на базальт, такие как повышение температуры или давление, также могут способствовать снижению его воздухопроницаемости.
Каковы долгосрочные последствия недостаточного лечения снижения воздушности?
Недостаточное лечение снижения воздушности может привести к ухудшению качества базальтовых отделов, что в свою очередь может вызвать проблемы с терморегуляцией, повышенной влажностью и даже образованием плесени. Со временем это может повлиять на срок службы конструкций и увеличить затраты на обслуживание и ремонт.
Какие методы лечения снижения воздушности в базальтовых отделах наиболее эффективны?
Среди наиболее эффективных методов лечения снижения воздушности выделяются механическая обработка, которая включает в себя улучшение вентиляции и удаления влаги, и использование специальных химических составов, которые могут восстанавливать пористость базальтовых структур. Также имеет смысл проводить регулярный мониторинг состояния базальта, чтобы выявить проблемы на ранних стадиях и предотвратить дальнейшее ухудшение.




