Аксиллярные лимфоузлы с признаками жировой дистрофии указывают на изменения в клетках этих узлов, сопровождающиеся накоплением жировых веществ. Это состояние может быть связано с различными патологиями, включая инфекционные процессы, воспалительные заболевания или метаболические нарушения.
Жировая дистрофия лимфоузлов может отражать адаптивные изменения организма в ответ на патологические процессы и требует дополнительного изучения для определения причины и возможного лечения. При наличии таких изменений важно провести обследование для исключения более серьезных заболеваний.
- Аксиллярные лимфоузлы — это важный компонент лимфатической системы, расположенный в области подмышек.
- Жировая дистрофия лимфоузлов характеризуется накоплением жировой ткани и изменением нормальной структуры.
- Причины жировой дистрофии могут включать инфекции, воспалительные процессы и метаболические нарушения.
- Симптомы могут быть неявными; выявляются обычно случайно при проведении рентгенологических или ультразвуковых исследований.
- Диагностика требует комплексного подхода, включая гистологические исследования и анализы крови.
- Лечение зависит от причины дистрофии и может варьироваться от наблюдения до медикаментозной терапии.
Диагностика лимфаденопатий
Классификация по МКБ: доброкачественные опухоли лимфатических узлов (D36.0), другие неспецифические лимфадениты (I88.8), неуточненные неспецифические лимфадениты (I88.9), неопределенные опухоли лимфоидной и кроветворной ткани (D47.9), отдельные болезни с вовлечением лимфоретикулярной ткани и системы ретикулогистиоцитов (D76), саркоидоз лимфатических узлов (D86.1), хронический лимфаденит, исключая брыжеечный (I88.1).
Области медицины: Гематология
Общая информация
- Версия для печати
- Сохранить или отправить файл
Федеральное государственное бюджетное учреждение «Национальный медицинский исследовательский центр гематологии»
НАЦИОНАЛЬНЫЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО ДИАГНОСТИКЕ ЛИМФАДЕНОПАТИЙ
2018
Введение
Лимфаденопатия (ЛАП) представляет собой увеличение лимфатических узлов любой этиологии в одной или нескольких анатомических областях. Это symptom, который часто встречается при различных заболеваниях и требует тщательного исследования для выявления его причин [1—7]. Этиологические и патогенетические факторы ЛАП зависят от основного заболевания.
Вопрос дифференциальной диагностики лимфаденопатий имеет особую важность для врачей различных специальностей: терапевтов, гематологов, онкологов, педиатров, хирургов и инфекционистов [8—11]. Обычно первичное обследование осуществляет врач общей практики, который затем направляет пациента к узкому специалисту. Начинаю диагностику, специалист должен быть готов к любому типу заболевания [1—11].
Эффективный дифференциально-диагностический алгоритм предполагает знание по крайней мере основных причин увеличения лимфатических узлов. Основная проблема диагностики ЛАП состоит прежде всего в сходстве клинической картины опухолевых и неопухолевых ЛАП, которые занимают большое место в работе гематолога и онколога [9—11].
Согласно исследованию, проведенному в ФГБУ «Национальный медицинский исследовательский центр гематологии», около 30% первых обращений пациентам к гематологу связано с неонкологическими ЛАП [5]. Результаты анализа 1000 пациентов с неонкологическими ЛАП показали, что окончательный диагноз устанавливается лишь в половине случаев. Частота выполнения биопсий у таких больных составила 46%. Однако у одной трети пациентов, прошедших биопсию при неонкологической лимфаденопатии, это исследование стало решающим для постановки диагноза. В остальных случаях морфологическое исследование биопсийного материала подтверждало отсутствие опухоли, но не уточняло диагноз [5].
Этиологические факторов для локальной и генерализованной ЛАП существенно различаются. При локальной лимфаденопатии соотношение злокачественные/незлокачественные процессы составляет 1:1 (48% против 52%), тогда как при генерализованной форме в 90% случаях обнаруживается опухоль, а только в 10% – неопухолевый процесс [5]. У 10% пациентов с первоначальным диагнозом «неопухолевая лимфаденопатия» при повторной биопсии выявляются опухоли или не классифицируемые редкие заболевания. Часто бывает сложно провести четкое разграничение между лимфатической опухолью и реактивным процессом, особенно в сложных для диагностики случаях, пограничных состояниях и атипичных лимфопролиферативных процессах. Диагноз в таких ситуациях устанавливается только со временем [5].
Анализ отечественных [1—5,8] и международных [12—14] публикаций по алгоритмам диагностики ЛАП, а также многолетний опыт работы «Национального медицинского исследовательского центра гематологии» [5] позволил разработать и внедрить протокол для дифференциальной диагностики лимфаденопатий [15—17].
Определение
Лимфаденопатия — увеличение лимфатических узлов различной природы, которое является распространенным клиническим симптомом, требующим проведения дифференциального диагноза.
Кодирование по МКБ 10:
D36.0 — доброкачественные опухоли лимфатических узлов (болезнь Кастлемана, локальные варианты);
D47.9 — неопределенные или неизвестные опухоли лимфоидной и кроветворной ткани;
D76 — отдельные болезни, сопровождающиеся вовлечением лимфоретикулярной ткани и системы ретикулогистиоцитов;
Аксиллярные лимфоузлы с признаками жировой дистрофии представляют собой клинический феномен, который вызывает интерес среди специалистов в области медицины. Жировая дистрофия — это процесс, при котором в клетках лимфоузлов происходит избыточное накопление жировых капель. Это может быть следствием различных факторов, включая метаболические нарушения, воспалительные процессы или аутоиммунные заболевания. Важно отметить, что жировая дистрофия сама по себе не является болезнью, но является маркером, указывающим на возможные нарушения в организме.
С точки зрения диагностики, аксиллярные лимфоузлы с такими признаками требуют тщательного изучения. Патологические изменения в лимфоузлах могут сигнализировать о развитии серьезных заболеваний, таких как лимфома или метастазы других типов рака. Я, как эксперт, подчеркиваю необходимость выполнения дополнительных исследований, таких как УЗИ или биопсия лимфоузлов, для более точной оценки характера изменений. Это поможет установить истинную причину изменения состояния лимфоузлов и адекватно выбрать лечебную тактику.
Кроме того, следует учитывать, что жировая дистрофия может быть благоприятным прогностическим признаком при некоторых заболеваниях. Например, она может указывать на реакцию организма на воспалительный процесс, что может быть временным явлением. Важно, чтобы врачи и другие медицинские работники обращали внимание на контекст возникновения жировой дистрофии и сопровождали свои наблюдения комплексной клинической картиной. Это поможет более точно интерпретировать результаты и направить пациента на нужное обследование и лечение.
Причины лимфаденопатии
Увеличение ЛУ как с нарушением нормального строения, так и без него происходит вследствие:
- Увеличение продукции иммунных клеток из-за воздействия инфекционных агентов и чуждых веществ;
- Инвазивный рост или метастазирование злокачественной опухоли;
- Жировая инфильтрация на фоне дислипидемии;
- Разрастание соединительной ткани после перенесенных воспалительных заболеваний.
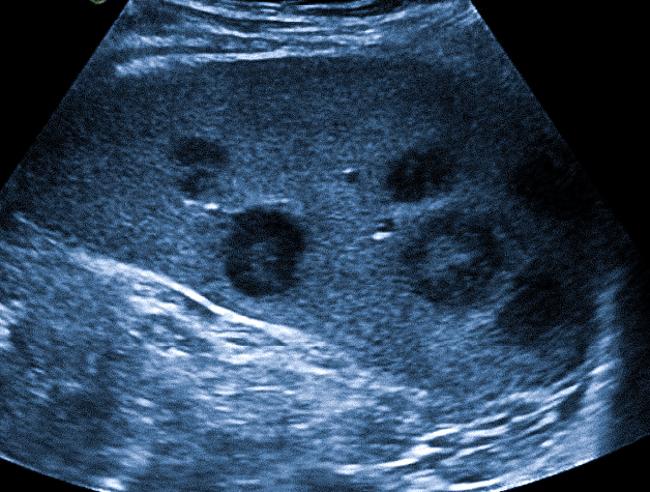
Увеличенные лимфатические узлы при лимфогранулематозе
Признаки лимфаденита чаще всего выявляются в области шеи, подмышек и паха. Обычно это состояние развивается из-за проникновения в организм различных вирусов, бактерий или грибов, реже — при опухолях.
Первый вариант протекает с симптомами воспаления и чаще всего возникает на фоне:
- ОРВИ;
- гриппа;
- тонзиллита;
- периостита;
- ангины и т.д.
Кроме вышеперечисленных инфекционных заболеваний, реактивные изменения в лимфоузлах наблюдаются при туберкулезе, сифилисе и актиномикозе. Аденопатию при этих заболеваниях выделяют как специфическую, с характерным длительным хроническим течением.
Показания к УЗИ лимфатических узлов
Диагностика острого вирусного или бактериального поражения периферических органов лимфатической системы является достаточно простой. При осмотре врача, помимо увеличения и болезненности лимфоузлов, выявляются специфические признаки инфекции:
- покраснение и гнойная деструкция миндалин;
- ринорея;
- кашель;
- повышенная температура;
- и другие симптомы.
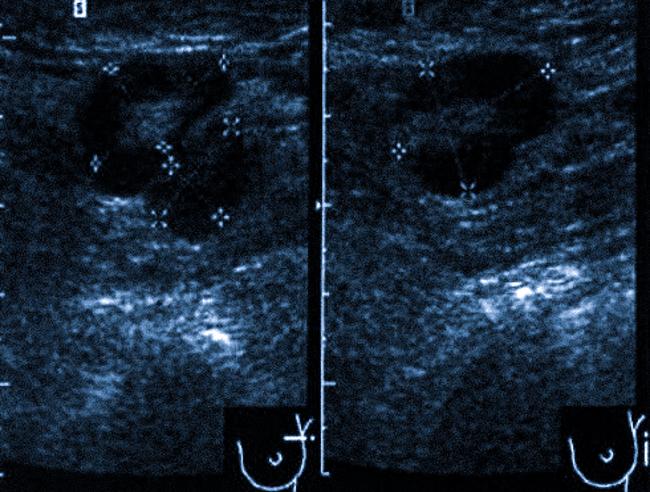
После проведения лечения указанные симптомы обычно исчезают. Однако диагностика хронической аденопатии вызывает затруднения. В таких случаях требуются лучевые методы диагностики, которые помогут врачу различить доброкачественные, включая воспалительные, и злокачественные процессы в интересующей области. Ультразвуковое исследование является доступным и информативным методом визуализации лимфоузлов.
Метастазы рака молочной железы в поверхностные лимфоузлы
Ультразвуковое исследование рекомендуется в случае жалоб на:
- образование на теле уплотнений овальной или круглой формы, которые могут быть болезненными или безболезненными при пальпации;
- общую слабость;
- повышение температуры;
- трудности при глотании;
- головокружение;
- значительную потерю веса;
- гиперемию кожи и отек мягких тканей в области лица, шеи, подмышек или паха.
Кроме диагностики причин впервые возникшей аденопатии, УЗИ также используется у онкологических больных как метод скрининга. Сканирование лимфатических узлов у этих пациентов должно проводиться после оперативного вмешательства и/или химиотерапии не реже одного раза в год.
Ценность эхографии в медицине заключается и в возможности проведения неинвазивной пункции лимфатических узлов. Под УЗ-контролем врач с помощью тонкой иглы получает содержимое анатомического образования (аспирационная биопсия) и направляет материал в лабораторию. По результатам микроскопического анализа определяют характер и природу патологического процесса.
Как диагностирует болезнь врач
Прежде всего, при обращении пациента в медицинское учреждение врач обязан провести осмотр области, где наблюдается воспаление. Параллельно назначаются необходимые лабораторные анализы, включая общий и биохимический анализы крови, а также тест на скорость оседания эритроцитов. Среди инструментальных методов диагностики важно отметить УЗИ и рентгенографию.
Сбор сведений о течении патологии включает:
- Определение локализации воспалительного процесса и его особенностей. Важную роль при диагностики играет степень выраженности боли, а также размер и структура пораженного лимфатического узла.
- Обнаружение сопутствующих признаков: увеличение других органов, лихорадка, суставная боль и т.д.
Специалист обязан произвести диагностику первичных заболеваний, сопровождающихся увеличением лимфатических узлов.
Рассмотрим четыре наиболее часто встречающихся из них:
- Неспецифический лимфаденит, проявляющийся увеличением узлов как в области подмышек, так и в паху. К сопутствующим симптомам относятся головные боли, лихорадка и общее недомогание. Результаты лабораторных исследований показывают увеличение скорости оседания эритроцитов.
- Лимфаденит, вызванный туберкулезом. Данная патология часто связана с туберкулезом других органов. Характеризуется внезапным появлением лимфаденопатии с резким повышением температуры и признаками интоксикации. Лабораторные анализы могут выявить умеренный лейкоцитоз.
- Инфекционный мононуклеоз. Основные симптомы: острое начало заболевания, высокая температура, признаки интоксикации, общее недомогание, головные боли и появление тонзиллита (катарального или лакунарного).
- Хронический вирусный гепатит. Главные признаки этого патологического состояния включают лихорадку, возникновение геморрагического васкулита, синдрома Шегрена и полисерозита.
Лечение и профилактика патологии
Конкретно направленной терапии для уменьшения лимфатических узлов не существует. Подходы к лечению увеличенного узла в области подмышек устанавливаются с учетом индивидуальных особенностей пациента, результатов лабораторного и инструментального обследования, а также характера протекания заболевания.
Если лимфаденопатия возникает из-за злокачественного новообразования в данной или близко расположенной области, то требуется хирургическое вмешательство. Во время операции удаляется пораженный узел, который затем направляется на цитологическое исследование. Когда заболевание развивается в лимфатических узлах молочной железы вследствие первичной инфекционной патологии, лечение акцентируется на устранении последней.
Для предотвращения дальнейшего прогрессирования лимфаденопатии подмышечного узла, особенно людям из группы повышенного риска, настоятельно рекомендуется вести здоровый образ жизни. Вредные привычки, такие как алкоголь, наркотики и курение, следует полностью исключить. Важно придерживаться режима труда и отдыха.
С целью профилактики различных заболеваний, включая лимфаденопатию, необходимо постоянно укреплять свой иммунитет. Здоровая иммунная система является залогом общего здоровья организма.
Как диагностируем изменения лимфоидной ткани?
Важно отметить, что начальные стадии гиперплазии и лимфаденопатии могут быть пропущены. Обычно их диагностируют:
Врач, при необходимости, может назначить дополнительные обследования. Не всегда возможно прощупать небольшие увеличенные глубокие лимфоузлы, особенно когда речь идет о интрамаммарных узлах. Где располагаются эти лимфоузлы? Интрамаммарные узлы, являющиеся частью подмышечных лимфоузлов, находятся в верхнем наружном квадранте молочной железы.
В нормальном состоянии они не прощупываются.
Но через эти образования направлен основной отток лимфы от грудной железы. Поэтому интрамаммарные узлы считаются сторожевыми по патологии РМЖ (рак молочной железы) и других поражений молочной железы. Это означает, что припухать и разрастаться они начинают в первую очередь, если бюст пострадал. Особая роль, как стража, отводится узлу Зоргиуса.
Для определения сторожевого узла при раке молочной железы используется аксиллография, так как пальпация не позволяет выявить метастатические лимфоузлы внутри самой железы даже опытному врачу. Аксиллография (рентгенологическое исследование лимфатических узлов) помогает установить первичность или вторичность опухолевого процесса, что, в свою очередь, позволяет сделать прогноз.
Дифдиагностика и дополнительные причины недуга
- округлые;
- плотные;
- увеличенные.
- плотные;
- безболезненные (что усложняет диагностику!);
- спаяны с окружающими тканями.
- плотные;
- болезненные;
- плотные;
- округлые (как жесткие шарики);
- болезненные;
- со временем могут приобрести вишневый оттенок.
- плотные;
- отекшие;
- слито в один конгломерат;
- кожа над лимфоузлами гиперемирована;
- узлы остро болезненны;
- функция руки нарушена.
Аксиллярная лимфаденопатия (воспаление узлов в подмышечной области) может быть связана с:
- ВИЧ;
- инфекционным мононуклеозом;
- меланома;
- лимфома;
- болезнями, вызываемыми кошачьей царапиной или доброкачественным лимфоретикулезом;
- бруцеллезом.
Лимфаденит и лимфаденопатия, независимо от их причин, требуют консультации специалиста и адекватного лечения.
Терапия болезненного состояния
Не существует специфического лечения, целиком ориентированного на восстановление воспаленного аксиллярного лимфатического узла. Лечебные мероприятия разрабатываются на основании результатов анализов и диагностических процедур, состояния здоровья женщины и выявленных заболеваний.
Инфекционная природа первичной болезни
Представлена терапевтическая схема, способствующая снижению активности патологических процессов, приводящих к увеличению лимфоузла в подмышечной области:
- При воспалительных процессах – назначаются антибиотики.
- При инфекциях вирусного характера – рекомендованы препараты, поддерживающие иммунитет, и противовирусные медикаменты.
- В случае инфекционного мононуклеоза – нужны витамины, постельный режим и обильное питье.
- При остром гнойном воспалении (флегмона) – выполняется дренирование воспалительного процесса.
- При образовании абсцесса в лимфоузле – производится вскрытие и санация гнойного образования, после чего назначаются антисептики для наружного применения и антибиотики для внутреннего.
- При мастопатии – рекомендованы противовоспалительные и гормональные препараты, направленные на нормализацию гормонального фона.
- При туберкулезе – обязательна комплексная терапия с использованием мощных антибактериальных средств.
Обычно, после прохождения курса терапии, состояние лимфатических узлов восстанавливается до нормальных значений.
Большинство заболеваний, за исключением аутоиммунной и вирусной природы, поддаются полному излечению.
Присутствие злокачественной опухоли
Тактика лечения лимфаденопатии в области подмышек или близлежащих тканей, рассматриваемой в контексте онкологии, будет зависеть от степени тяжести ракового процесса.
При раннем диагностировании злокачественного включения имеются все шансы на положительный результат. Назначается хирургическое вмешательство, при котором осуществляется резекция пораженного лимфатического узла (затем материал отправляется на гистологию).
В послеоперационный период пациентке назначается курс:
- Химиотерапии.
- Радиотерапии.
Тем не менее, на поздних стадиях рака вероятность благоприятного исхода значительно снижается.
Опасность развития заболеваний аксиллярных лимфоузлов
Состояние аксиллярных и других лимфатических узлов является отражением работы иммунной системы человека. Даже незначительное увеличения этих узлов может указывать на потенциальные угрозы для здоровья. Пренебрежение воспалительными процессами в этих органах приводит к значительному увеличению риска серьезных заболеваний.
Чтобы предотвратить воспалительные процессы в тканях лимфоузлов, медицинские специалисты рекомендуют:
- Соблюдать принципы здорового образа жизни.
- Отказаться от вредных привычек.
- Чаще гулять на свежем воздухе.
- Выполнять баланс между активностью и отдыхом.
- Регулярно укреплять иммунную систему.
- Не пропускать плановые медицинские осмотры.
Важно учитывать, что лимфаденопатия может свидетельствовать не только о таких заболеваниях, как ангина или мастопатия, но и о более серьезных патологиях, включая злокачественные опухоли в молочной железе. Таким образом, женщинам следует уделять повышенное внимание состоянию лимфатических узлов, особенно расположенных в подмышечной области.
Когда нужно идти к врачу
Каждая женщина, вне зависимости от возраста, должна внимательно следить за своим здоровьем. При возникновении следующих симптомов необходимо незамедлительно обратиться к врачу:
- Лимфатические узлы в области повреждения (например, при нагноении или воспалении) начали быстро увеличиваться.
- Температура тела остается высокой и не снижается с помощью медикаментов.
- При осмотре молочных желез и подмышек обнаруживаются даже небольшие уплотнения.
- При нажатии на подозрительные участки возникает боль.
- В области груди имеются отеки и покраснения.
- Нарушается аппетит.
- Происходит увеличение потоотделения.
- Резкое снижение веса.
- При пальпации подреберной области обнаруживается увеличение селезенки, печени и других органов.
Лечение
Женщинам не следует самостоятельно заниматься лечением воспаления аксиллярных лимфоузлов. Следует помнить, что неправильно подобранные лекарства или народные средства могут вызвать серьезные осложнения. Лечение должно назначаться врачом узкой специализации после всестороннего обследования и точной диагностики.
Как правило, для такой категории пациенток назначаются препараты, такие как:
- Таблетки Цефуроксима, Сульфазина, Целекоксиба, Ибупрофена.
- Капсулы Ципрофлоксацина.
- Гранулы Нимида.
Если к воспалению присоединяется гнойный процесс, то медикаментозная терапия не принесет желаемого результата. Пациенткам проводится хирургическое вмешательство с установкой дренажей для отвода жидкости из очагов поражения и заполнения ран мазью Левомеколь. В процессе реабилитации больные должны пройти курс физиотерапевтических процедур, в частности электрофореза. Женщинам необходимо периодически обследоваться у лечащего врача, чтобы своевременно выявить рецидив или осложнения.
Опыт других людей
Анастасия, 29 лет, преподаватель. Я столкнулась с темой аксиллярных лимфоузлов, когда у меня начались проблемы со здоровьем. Врач объяснил, что жирная дистрофия в лимфоузлах может быть связана с различными факторами, включая инфекции или проблемы с обменом веществ. Мне стало понятно, что это не редкость и иногда такие изменения не требуют серьезного лечения. Главное, следить за своими ощущениями и вовремя обращаться к специалисту.
Иван, 35 лет, IT-специалист. У меня была ситуация, когда на УЗИ обнаружили аксиллярные лимфоузлы с признаками жировой дистрофии. Сначала я растерялся, думал, что это что-то очень серьезное. Врач успокоил и рассказал, что это может быть связано с большим количеством жировой ткани или даже с некоторыми заболеваниями. Я начал больше заботиться о своем здоровье и пересмотрел рацион, чтобы избежать таких проблем в будущем.
Екатерина, 42 года, маркетолог. Моя история началась с обычного медосмотра. В результате я узнала, что у меня есть аксиллярные лимфоузлы с признаками жировой дистрофии. Я боялась, что это может указывать на онкологическое заболевание, но врач пояснил, что в большинстве случаев это просто вариация нормы и связано с образом жизни. После тщательного обследования выяснили, что ничего страшного нет, и я спокойно продолжила следить за своим здоровьем.
Вопросы по теме
Почему жировая дистрофия лимфоузлов может быть важным диагностическим признаком?
Жировая дистрофия лимфоузлов является патологическим изменением, которое может указывать на различные заболевания, включая инфекционные процессы, иммунные нарушения или даже онкологические болезни. Изменение структуры лимфоузлов, связанное с накоплением жировой ткани, может отражать нарушение обмена веществ или служить реакцией на воспалительный процесс. Важно учитывать, что подобные изменения могут быть как временными, так и хроническими, и их оценка может помочь врачу в диагностике и выборе дальнейшей стратегии лечения.
Какие факторы могут влиять на развитие жировой дистрофии лимфоузлов?
Факторы, способствующие жировой дистрофии лимфоузлов, могут включать хронические воспалительные процессы, метаболические расстройства, возрастные изменения и генетическую предрасположенность. Общее состояние здоровья пациента, наличие сопутствующих заболеваний (например, сахарного диабета или ожирения), а также образ жизни (питание, физическая активность) — все это может оказывать существенное влияние на состояние лимфоузлов. Кроме того, некоторые лекарственные препараты и токсические вещества также могут способствовать развитию жировой дистрофии.
Как лимфоузлы с жировой дистрофией исследуются в медицинской практике?
Для диагностики жировой дистрофии лимфоузлов используются различные методы визуализации, такие как ультразвуковое исследование (УЗИ), компьютерная томография (КТ) и магнитно-резонансная томография (МРТ). Эти методы позволяют оценить размер, структуру и состояние лимфоузлов. В некоторых случаях может потребоваться биопсия для гистологического исследования, что поможет не только подтвердить наличие жировой дистрофии, но и исключить или подтвердить другие серьезные заболевания. Важно, чтобы диагностика проводилась квалифицированным специалистом, чтобы правильно интерпретировать результаты и определить дальнейшие шаги в лечении.




