Деформация луковицы 12-перстной кишки может возникать из-за давления извне, например, со стороны соседних органов или патологических образований. Это состояние может нарушать нормальную проходимость кишечника и вызывать такие симптомы, как боль или диспепсия.
Причины подобного давления могут быть разнообразными: от увеличенных органов (например, печени или поджелудочной железы) до опухолей. Важно своевременно диагностировать и корректировать данное состояние, чтобы предотвратить серьезные осложнения и улучшить качество жизни пациента.
- Изучение влияния внешнего давления на двенадцатиперстную кишку.
- Анатомические особенности структуры луковицы двенадцатиперстной кишки.
- Механизмы деформации при воздействии внешних факторов.
- Клинические последствия давления на луковицу: симптомы и диагностика.
- Методы лечения и профилактики деформации двенадцатиперстной кишки.
Деформация луковицы двенадцатиперстной кишки
Пожалуйста, объясните, что значит заключение: геморрагическая гастропатия и рубцевая деформация ДПК?
У вас наблюдается деформация луковицы двенадцатиперстной кишки, которая возникла из-за язвы, зарубцевавшейся со временем. В редких случаях возможно кратковременное изменение формы из-за значительного отека, вызванного воспалением. Деформация может быть следствием внешнего давления на луковицу или анатомических особенностей организма. Для получения точных данных необходима тщательная рентгенографija пищевода, желудка и двенадцатиперстной кишки с использованием бариевого контраста. Если у вас была язва, то на снимках будет видна хотя бы умеренно выраженная рубцовая деформация луковицы, которая может не проявиться при эндоскопии. Рекомендуется провести обследование в так называемый «холодный период», когда заболевание не находится в стадии обострения, для исключения артефактов.
Питание при хроническом гастродуодените
Пожалуйста, ответьте на мои простые, но очень важные для меня вопросы! у меня хронический гастродуоденит, очень часто случаются обострения. питаюсь строго по диете №1, но есть ещё вопросы по поводу питания. скажите, можно ли мне с моим диагнозом употреблять в пищу абрикосы, сливы, чернику, зелёный г.
Методы диагностики желудка
Подскажите, пожалуйста, как можно пройти обследование желудка, не прибегая к проглатыванию. У меня очень выраженный рвотный рефлекс, и сама мысль об этом меня пугает. Я сильно переживаю из-за состояния своего желудка: после еды у меня возникает метеоризм, дискомфорт и боли.
Лечение аскаридоза и лямблиоза
У меня были найдены яйца аскарид и цисты лямблий, после чего я прошла курс лечения с помощью Вермокса и Метрагила через капельницу. Через две недели после этого я сдала анализ кала, и там не оказалось ни аскарид, ни лямблий. Однако через десять дней после повторного анализа остались только цисты лямблий. Возможно ли, что я полностью излечилась от аскарид или они могут оставаться в организме?
Восстановление иммунитета
Четыре года я страдаю от тошноты, потери веса, диареи и повышения температуры до субфебрильных значений. Врачи выставили диагноз гастрит и колит. Я самостоятельно сделала анализ на гельминтов, и у меня были обнаружены аскариды и острицы. Я прошла лечение у инфекциониста с помощью тройчатки, альбендазола, Вермокса и Пирантела, но глисты оказались обнаружены вновь.
Диагностика при болях в кишечнике
Меня беспокоят постоянные болевые ощущения в кишечнике с правой стороны, в области выше аппендикса. Какие анализы мне нужно сдать и где пройти обследование для получения точного диагноза и адекватного лечения?
Заболевания и симптомы
Воспаление слизистой оболочки двенадцатиперстной кишки, или дуоденит, чаще всего имеет хроническое течение и зачастую не наблюдается в изолированном виде. Чаще всего он обнаруживается в сочетании с болезнями поджелудочной железы, печени, желчного пузыря и других участков кишечника.
Наиболее распространенная причина дуоденита — гастрит. В дополнение к неправильному питанию, гастродуоденит может быть вызван гиперацидностью, высокой кислотностью желудочного сока, что связано с инфекцией, вызванной Helicobacter pylori.
В подобных ситуациях существует высокая вероятность развития язвенной болезни. Дуоденальные язвы встречаются в десять раз чаще, чем язвы желудка. Это обуславливается тем, что кислое содержимое из желудка попадает в двенадцатиперстную кишку, раздражая её слизистую оболочку. В подавляющем большинстве случаев язвы образуются именно в луковице двенадцатиперстной кишки.
Хронические гастродуодениты характеризуются периодическими тянущими болями в области подложечной зоны, возникающими после еды. Состояние может ухудшаться при рефлюксе, когда содержимое двенадцатиперстной кишки забрасывается обратно в желудок через пилорический сфинктер.
Для дуоденальных язв характерны так называемые голодные боли. Спустя некоторое время после еды они уменьшаются благодаря тому, что пища защищает слизистую от агрессивного воздействия кислоты. У некоторых пациентов такие боли проявляются ранним утром и могут свидетельствовать о наличии эрозий или поверхностных повреждений слизистой. Эрозии представляют собой предъязвенное состояние.
Рвота при дуоденальных язвах, как правило, приводит к уменьшению боли. Если рвотные массы имеют коричневый цвет, и напоминают кофейную гущу, это признак язвенного кровотечения. Более серьезным осложнением является перфорация, когда язвенная поверхность прорвется. Эта боль возникает внезапно и резко, сопровождаясь напряжением в животе, а также задержкой стула и газов, что может вызывать крайне тяжелое состояние пациента.
Дуодениты, дуоденальные язвы следует дифференцировать от рака 12-перстной кишки. Опухоль развивается из язвенного дефекта, или по другим причинам.
Деформация луковицы двенадцатиперстной кишки под воздействием внешнего давления является важным аспектом, который необходимо учитывать в гастроэнтерологии. Эта зона, расположенная между желудком и тонким кишечником, играет ключевую роль в пищеварительном процессе. При наличии избыточного давления со стороны окружающих органов, таких как печень, поджелудочная железа или даже забрюшинные структуры, мы можем наблюдать изменения в форме и функции луковицы. Это может приводить к нарушению эвакуации пищевого комка, что, в свою очередь, вызывает диспепсию и дискомфорт у пациента.
С точки зрения анатомии, луковица двенадцатиперстной кишки обладает определенной подвижностью, однако она также подвержена влиянию растяжения и сжатия. Патологическое давление извне, к примеру, при наличии опухолей или воспалительных процессов, может привести к компрессии, что искажает нормальную анатомию. Важно отметить, что такая деформация может вызвать не только механические, но и функциональные нарушения, включая затруднение в проведении желчи и панкреатического сока в кишечник, что негативно сказывается на пищеварении.
Современные методы визуализации, такие как УЗИ и КТ, позволяют нам более точно оценивать состояние луковицы двенадцатиперстной кишки и выявлять причины её деформации. Понимание механизма воздействия внешнего давления на эту анатомическую структуру помогает в диагностике и выборе оптимальной стратегии лечения. Кроме того, проведение анализа функциональных нарушений, связанных с деформацией, откроет новые горизонты для дальнейших исследований в области гастроэнтерологии и сопутствующих патологий.
Диагностика
Несколько десятилетий назад диагноз двенадцатиперстной кишки ставили путем дуоденального зондирования. При помощи специального зонда с металлическим кончиком извлекали содержимое двенадцатиперстной кишки для анализа на наличие желчи и панкреатического сока, а также для определения его объема и состава.
Другой метод диагностики — это контрастная рентгенография с использованием бариевой взвеси. На основании заполнения двенадцатиперстной кишки барием можно выявить её деформацию, вызванную язвами или злокачественными образованиями. В настоящее время от дуоденального зондирования отказались, а рентгенографию применяют реже.
Основным методом диагностики является ФГДС, или фиброгастродуоденоскопия. С помощью эндоскопа можно оценить состояние слизистой оболочки, выявить эрозии, язвы и участки кровоточивости, а Взять образцы ткани для дальнейшего биопсийного исследования. Компьютерная томография помогает выявить структурные изменения двенадцатиперстной кишки.
Лечение дуоденита
Лечение заболевания зависит от его формы. Если она ацидопептическая, применяют следующие терапевтические методы:
- антибиотики для уничтожения Helicobacter pylori;
- обволакивающие препараты для защиты слизистой оболочки;
- антациды и блокаторы протонной помпы для снижения кислотности;
- ферменты для восстановления процессов пищеварения.
Если дуоденит связан с воспалением пищевода, важно включить мягкую диету и другие методы лечения:
При дуодените, сопутствующем дуоденостазу, применяются:
- основные методы терапии дуоденита;
- коррекция питания с исключением провоцирующих желчь продуктов;
- средства для связывания желчи;
- препараты, улучшающие перистальтику кишечника;
- инструментальные процедуры, такие как зондирование и промывание.
При наличии воспалений в сочетании с обтурацией, спайками или непроходимостью используются только chirurgические методы. Ни одно медикаментозное средство не может устранить это состояние. Если операцию провести вовремя, то серьезных осложнений, как правило, не возникает.
Лечение эрозии
Если у пациента обнаружена эрозия, она быстро может перерасти в язву. Поэтому рекомендуется применять терапевтические методы:
- Диета. Исключаются жирные, острые, жареные и сильно соленые блюда. Переходят на сбалансированное питание, которое не усугубляет воспаление. При этом рекомендуются бульоны и легко усваиваемое нежирное мясо.
- Антибиотики. Курс антибиотиков длится 10–14 дней. Часто назначаются несколько средств одновременно для повышения эффективности лечения.
- Совместный прием антибиотиков и ингибиторов протонной помпы. Это поможет устранить Helicobacter pylori и снизить высокую кислотность, способствующую образованию эрозий. Если эта схема оказывается неэффективной, блокатор протонной помпы заменяется висмутсодержащим препаратом.
- Защитная терапия. Рекомендуются альгинаты, антациды и гастропротекторы, которые ограждают слизистую от повреждающего воздействия.
- Стимуляция регенерации. Для этого назначают антиоксиданты, репаранты и поливитамины.
- Спазмолитики, уменьшающие болевой синдром, возникающий при спазме мышц.
Также могут быть необходимы седативные средства, если состояние пациента обусловлено хроническим стрессом или нервным перенапряжением, что ведет к повышенной секреции гормонов и ферментов, увеличивая выработку соляной кислоты и усиливая воспаление. Это может приводить к образованию эрозий и язв. В начале рекомендуются мягкие седативные препараты, такие как Новопассит или Афобазол.
Лечение язвенной болезни
Одним из наиболее частых факторов развития язвенной болезни в области двенадцатиперстной кишки – это размножение бактерий хеликобактер пилори. Для лечения состояния назначают разные методы.
- Антибиотики. Назначают препараты широкого спектра на 2 недели. Рекомендуется выполнить бакпосев для определения чувствительности Helicobacter pylori к различным препаратам, что повышает вероятность полного выздоровления.
- Ингибиторы протонной помпы подавляют избыточную секрецию соляной кислоты в желудке. Также можно использовать блокаторы H2-гистаминовых рецепторов и антациды.
- Антациды в сочетании с анестетиками. Используются препараты на основе геля, которые обмазывают слизистую, защищая её от повреждений и облегчая болевые ощущения.
- Гастропротекторы защищают как желудок, так и двенадцатиперстную кишку, так как оба органа подвержены действию Helicobacter pylori. Через защитные препараты бактерии и их метаболиты не проникают, и слизистая остается целостной.
Если медикаменты не оказывают эффекта или эффект минимален, показывается хирургическое вмешательство. Удаляются или зашиваются пораженные участки. В случае необходимости снижения секреции может проводиться ваготомия, которая подразумевает повреждение ветвей блуждающего нерва, отвечающих за стимулирование выделения желудочного сока.
Лечение хронического гастродуоденита
При гастродуодените требуется комплексный подход к лечению. Он включает три различных метода терапии. В первую очередь назначается диетотерапия по следующим направлениям:
- рекомендуется употребление бульонов, каш, нежирного мяса и рыбы, а также мягких овощей и фруктов;
- хлебобулочные изделия допустимы, но нельзя употреблять подобные сдобные;
- пища должна готовиться методом варки, парения, тушения или запекания;
- вся молочная продукция разрешена;
- включаете продукты, богатые витаминами, особенно группы B, C и PP;
- разделите прием пищи на 5-6 раз в день;
- Следует употреблять лишь еду теплой температуры; она не должна быть ни холодной, ни горячей.
Для борьбы с воспалительными процессами и различными осложнениями назначаются медикаменты:
- средства, защищающие слизистую оболочку;
- антибиотики, направленные на уничтожение хеликобактера пилори или других инфекций;
- блокаторы H2-гистаминовых рецепторов, ингибиторы протонной помпы и антациды для снижения уровня кислотности.
В третью категорию методов лечения входят физиотерапевтические процедуры, лечебная физкультура и фитотерапия. Среди herbal средств хорошо зарекомендовали себя отвары на основе мяты, ромашки, валерианы, тысячелистника и других трав. Все физические нагрузки регулируются в зависимости от степени поражения органа. При остром течении заболевания занятия ЛФК не рекомендованы. В таких ситуациях терапевты и гастроэнтерологи назначают постельный режим.
Заболевания двенадцатиперстной кишки
Двенадцатиперстная кишка является начальным отделом тонкого кишечника. Она анатомически связана не только с желудком, но и с печенью и поджелудочной железой через протоки, проходящие через сфинктер Одди. Таким образом, заболевания двенадцатиперстной кишки могут быть связаны с нарушениями в функционировании различных частей пищеварительного тракта, а также болезни двенадцатиперстной кишки могут негативно сказываться на других органах ЖКТ. Эффективное лечение заболеваний двенадцатиперстной кишки помогает предотвратить нарушения и патологии связанных органов.
На сегодняшний день специалисты-гастроэнтерологи отмечают заметное «помолодение» пациентов с заболеваниями двенадцатиперстной кишки, а также рост случаев среди школьников.
Язвенная болезнь двенадцатиперстной кишки.
Язвенная болезнь двенадцатиперстной кишки представляет собой состояние, вызванное множеством этиологических факторов, основным морфологическим проявлением которого является наличие язвы – повреждения слизистой оболочки двенадцатиперстной кишки. Язвы в двенадцатиперстной кишке встречаются чаще, чем в желудке.
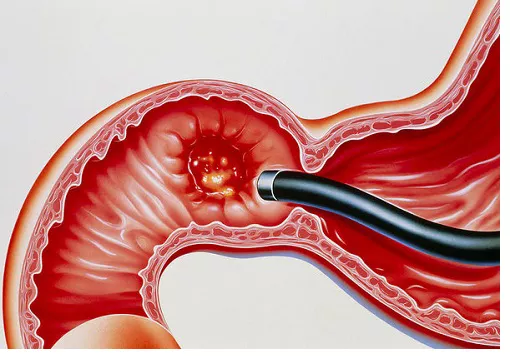
Развитие язвы может быть вызвано психоэмоциональными перегрузками, стрессами, нерегулярным питанием, а также чрезмерным потреблением алкоголя и курением. Однако основную роль в становлении болезни играют внутренние факторы, такие как наследственность, нарушения обменных процессов в организме, неправильная регуляция секреции желудка, а Возрастные изменения гормонального фона.
Язвенная болезнь — серьезное и сложное заболевание, которое нередко протекает с развитием различных осложнений, таких как прободение, кровотечение, развитие рубцовых сужений выхода из желудка с нарушением прохождения пищи.
Ясными признаками язвенной болезни двенадцатиперстной кишки являются сезонные обострения и ритмичность болевого синдрома. Сезонность обострений (весной и осенью) объясняется изменениями в организме в течение года, изменениями гормонального фона и нейроэндокринных изменений. Ощущения боли часто усиливаются в ночное время и на голодный желудок.
Болевые ощущения, как правило, утихают после принятия пищи или холодного молока. Возможны изжога, рвота и отрыжка. Рвота иногда возникает в момент обострения боли и облегчает состояние. Если рвота начинает происходить регулярно в больших количествах и содержит непереваренные остатки пищи с неприятным запахом, это может свидетельствовать о развитии сужения просвета двенадцатиперстной кишки из-за рубцовых изменений.
Наиболее опасными осложнениями язвенной болезни являются кровотечения, которые могут быть как явными, так и скрытыми, а также перфорация язвы. Кровотечения могут проявляться в виде рвоты с кровью и дегтеобразного стула. Перфорация язвы вызывает резкую боль и может привести к перитониту.
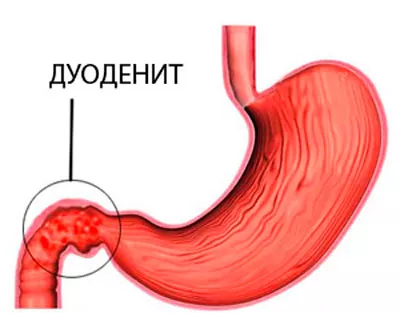
Дуоденит.
Дуоденит — это воспаление слизистой двенадцатиперстной кишки. Эндоскопические проявления дуоденита включают отечность и гиперемию (покраснение) слизистой, а при прогрессировании заболевания могут возникать эрозии. Продолжающееся воздействие факторов, вызывающих данное заболевание, может привести к образованию язв из эрозий.
Факторы, способствующие развитию дуоденита — стресс, нерегулярное питание, алкогольная зависимость, курение, а также патологии других органов, таких как печень, желчный пузырь, поджелудочная железа и заболевания кишечника (колиты). Дуоденит также может развиться в результате аллергии на определенные продукты питания.
Симптомы дуоденита включают: болевые ощущения в верхней части живота, тошноту, повышенное газообразование, ощущение переполнения в желудке, быстрое утомление, отсутствие аппетита и неприятный привкус во рту.
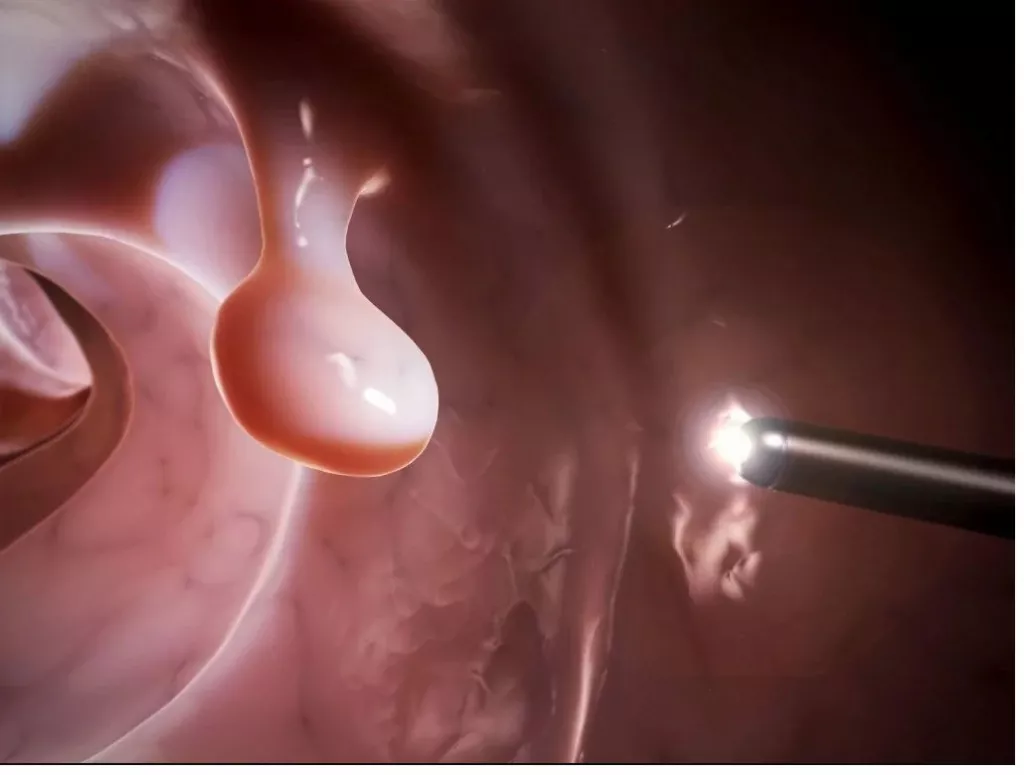
Полипы.
Полипы — это доброкачественные образования, представляющие собой разрастания слизистой оболочки различной формы и размера, выступающие в просвет. Небольшие полипы могут не давать заметных симптомов, в то время как крупные (более 2 см) могут препятствовать прохождению пищи через двенадцатиперстную кишку, что приводит к вздутию, тошноте и рвоте. Опасность полипов заключается в том, что они могут со временем трансформироваться и привести к раковым заболеваниям. Поэтому при обнаружении полипов необходимы регулярные обследования и биопсия.
Опухоли.
Опухоли двенадцатиперстной кишки являются редким явлением. Обычно это опухоли дуоденального сосочка, как доброкачественного, так и злостного характера, или распространение опухолевой ткани из соседних органов, таких как поджелудочная железа или кишечник. Симптомами опухолей двенадцатиперстной кишки могут быть слабость, повышенная потливость, тошнота, рвота, потеря веса и боли в верхней части живота; при опухолях дуоденального сосочка — боли в правом подреберье.
Как уже упоминалось, заболевания двенадцатиперстной кишки диагностируются с помощью эндоскопии, а полипы поддаются эндоскопической полипэктомии, если их размер не превышает 1 см.
В СЕМЕЙНОЙ КЛИНИКЕ фиброгастродуоденоскопия и эндоскопическое удаление полипов желудка и двенадцатиперстной кишки проводится на высококачественном современном оборудовании опытными эндоскопистами. При необходимости данные процедуры и операции могут выполняться под общим наркозом.
Дуоденальная гипертензия
В нормальных условиях происходит синхронное расслабление привратника в момент сокращения антральной части желудка и снижения давления в двенадцатиперстной кишке. На этом этапе давление перистальтических волн в антральном отделе желудка должно превышать давление в двенадцатиперстной кишке. Это способствует эвакуации переваренной пищи в двенадцатиперстную кишку.
Скорость эвакуации пищи из желудка зависит от ее типа: углеводы выводятся быстрее всего (через 1,5-2 часа), затем идут белки, а жиры задерживаются в желудке дольше всего. Кислая пища покидает желудок медленнее, чем нейтральная. Консистенция еды также играет роль: жидкая пища усваивается быстрее, чем твердая, которая может оставаться в желудке до 4-6 часов.
Повышение давления в двенадцатиперстной кишке (дуоденальная гипертензия) приводит к замедлению эвакуации пищи из желудка, что в свою очередь может вызвать перерастяжение стенок желудка и такие симптомы, как тяжесть, тошнота, отрыжка и боль. Долговременное высокое давление в двенадцатиперстной кишке может привести к недостаточности клапанов и вызвать дуоденогастральный и дуоденопанкреатический рефлюксы.
Более того, замедление движения пищи через двенадцатиперстную кишку увеличивает время контакта кислого содержимого с её слизистой оболочкой, что может приводить к воспалению.
- заболевания двенадцатиперстной кишки,
- язвенная болезнь,
- глистные инвазии,
- проблемы с поворотом и фиксацией кишечника,
- мегадуоденум,
- сдавление двенадцатиперстной кишки извне опухолью или кистой соседних органов.
Диагностика дуоденальной гипертензии включает эзофагогастродуоденоскопию и рН-метрию для регистрации длительных щелочных рефлюксов.
Поэтажная манометрия дает большую информативность; данный метод основан на сравнении уровней внутриполостного давления в смежных органах верхних отделах пищеварительного тракта. Манометрия проводится с использованием аппарата «Гастроскан-Д».
Проведение электрогастроэнтерографии на приборе «Гастроскан-ГЭМ»
При лечении пациентов с функциональной дуоденальной гипертензией необходимо назначение психотропных препаратов и методов, влияющих на вегетативную нервную систему.
Когда дуоденальная гипертензия возникает из-за механического сжатия двенадцатиперстной кишки опухолью или кистой, требуется хирургическое вмешательство.
Для функциональной дуоденальной гипертензии применяются обволакивающие и антисекреторные препараты, которые защищают слизистую желудка и двенадцатиперстной кишки от вредного воздействия желчных кислот и кислого пищевого химуса.
Лечение деформации ДПК
Диагноз может быть установлен случайно в процессе стандартного обследования после терапии язвы или в результате появления симптомов, указывающих на кишечные проблемы. Для точного определения состояния могут использоваться ультразвуковые и эндоскопические исследования, а также рентгенографии с контрастным веществом и без него. На этих обследованиях выявляется сужение луковицы и наличие рубцовой ткани, затрудняющей работу сфинктера.
Медикаментозное лечение язвенной деформации ДПК неэффективно. Если установлен рубец, то пациенту рекомендуется оперативное вмешательство. В случае возможности производят иссечение лишней рубцовой ткани. Если такая операция невозможно, то проводят резекцию луковицы и формируют анастомоз. После хирургического вмешательства следует поддерживающая терапия и специализированная диета, направленная на снижение нагрузки на кишечник.
Профилактические меры направлены на предотвращение образования рубцовой ткани. Для этого необходимо контролировать развитие язвенной болезни двенадцатиперстной кишки и своевременно начинать лечение воспалительных процессов в кишечнике при первых симптомах. Также рекомендуются правильное питание, избегание стрессов и регулярные физические нагрузки.
Есакова Екатерина Юрьевнаврач — терапевт • гастроэнтеролог • Стаж 4 года
Записывайтесь на онлайн-консультацию, если у вас выявили деформацию луковицы двенадцатиперстной кишки во время обследования. Наши специалисты предложат оптимальную стратегию лечения по телефону или в видео-чате и объяснят, какие действия необходимо предпринять после операции, чтобы предотвратить повторение деформации.
Пилоростеноз (высокая желудочно-кишечная непроходимость)
Сужение выходной части желудка может проявляться тошнотой и ощущением переполнения желудка после еды. В нормальных условиях человек должен просыпаться с чувством голода, однако пациенты с высокой степенью непроходимости просыпаются с ощущением заполненности желудка. Декомпенсация стеноза проявляется рвотой съеденной пищи, которая была принята за 2-3 часа до этого.
Основная угроза заключается в полной невозможности продвижения пищи из желудка в нижележащие отделы ЖКТ, что может привести к истощению.
Постъязвенный рубцовый стеноз привратника или двенадцатиперстной кишки является осложнением язвенной болезни в области выходного отдела желудка. На месте зажившей язвы формируется рубец, который стягивает окружающую ткань, затрудняя продвижение пищи.
Постоянное воздействие пищевых масс и соляной кислоты приводит к хроническому воспалению, которое способствует прогрессированию сужения. Со временем, проход значительно сужается, возникает декомпенсация, при которой пища проходит с трудом, желудок увеличивается и теряет свою перистальтическую функцию. У таких пациентов может наблюдаться значительное увеличение размеров желудка, и пища прекращает продвижение в кишку, что останавливает процесс пищеварения и вызывает истощение.
Язва может проявляться болями в животе, которые могут быть голодными или появляются после приема пищи. Сужение выходного отдела желудка характеризуется тошнотой и чувством переполненности. В норме человек должен просыпаться с чувством голода, у пациента же с высокой непроходимостью это ощущение заменяется чувством переедания.
Декомпенсация стеноза включает рвоту недавно принятой пищи. Это состояние может угрожать жизни и требует незамедлительного обращения к врачу.
Для диагностики постъязвенного рубцового стеноза применяются компьютерная томография с водорастворимым контрастом и рентгенология с водорастворимым контрастом или барием. Для оценки времени эвакуации желудочного содержимого вниз по кишечнику пациенту дают барий, а затем через определенное время делают рентгеновские снимки для отслеживания продвижения контраста и степени выраженности стеноза. В Ильинской больнице всегда проводятся эндоскопические исследования для точной локализации стриктуры и определения необходимого объема хирургического вмешательства.

- Баллонная дилатация области рубцового стеноза
Если пациент обратился в Ильинскую больницу на ранних стадиях, и у него выявлен компенсированный рубцовый стеноз выходного отдела желудка, ему может быть предложен эндоскопический метод лечения — баллонная дилатация стриктуры. Через рот в область сужения вводится тонкий эндоскоп.
Под одновременным контролем эндоскопа и рентгена через инструментальный канал эндоскопа в зону сужения доставляется специальный баллон. Баллон раздувается, зона стеноза растягивается, непроходимость разрешается. Давление в баллоне контролируется манометром, что исключает повреждение и разрыв тканей желудка. Рентген-эндоскопически ассистированная баллонная дилатация зоны рубцово-язвенного сужения выходного отдела желудка или луковицы двенадцатиперстной кишки — деликатная, но действенная операция.
- Лапароскопическая пилоропластика
Если степень непроходимости не позволяет провести баллонную дилатацию, но декомпенсации еще нет, врачи Ильинской больницы проводят лапароскопическую операцию — пилоропластику. Через небольшие разрезы на брюшной стенке (около 10 мм) вводятся лапароскоп и хирургические инструменты.
Также через рот в полость желудка устанавливается эндоскоп. С помощью лапароскопических инструментов хирург выполняет продольный разрез суженной области двенадцатиперстной кишки и выходного отдела желудка, а затем сшивает в поперечном направлении, значительно увеличивая место сужения и устраняя непроходимость. Второй хирург ассистирует из полости желудка при помощи эндоскопа, что обеспечивает максимальную безопасность манипуляций. Это малотравматичная операция с устойчивым положительным результатом.
- Лапароскопическая субтотальная резекция желудка
При диагностированной декомпенсированной стадии желудочно-кишечной непроходимости указанные выше операции могут оказаться неэффективными. В таком случае хирургами Ильинской больницы выполняется лапароскопическая субтотальная резекция желудка. Важно устранить большую часть увеличенного и потерявшего функции желудка, где происходит скопление пищи.
Операцию проводят лапароскопическим методом через четыре небольших разреза. Оставшаяся часть желудка соединяется с петлёй тонкой кишки — создаётся анастомоз. На следующий день после операции пациент может пить воду.
Через день проводится рентгенологическое исследование с водорастворимым контрастом для проверки проходимости анастомоза. Если всё в норме, пациенту разрешают переходить на жидкое питание.
Лечение дуоденита к какому врачу идти?

Первым делом рекомендуется обратиться к терапевту, который может предположить наличие заболевания. После этого больного направят к гастроэнтерологу, который составит план обследования и назначит соответствующее лечение.
Лечение направлено на устранение обострений как клинического, так и эндоскопического характера, а также на их предотвращение. Назначенные препараты должны предотвращать возникновение возможных осложнений.
Если осложнений нет, то лечение может проводиться амбулаторно.
Пациентам рекомендуется соблюдение специальной диеты, которая включает полный отказ от пищи на 1-2 дня, по возможности прекращение курения и употребления крепкого алкоголя, а также назначение терапии для ликвидации инфекции, вызванной Helicobacter Pylori. Для этого применяют:
- ингибиторы протонной помпы;
- средства, содержащие висмут;
- антибиотики.
Схема лечения подбирается врачом-гастроэнтерологом.
Если есть соответствующие показания, назначаются:
- альгинаты (адсорбенты, создающие механический барьер или «плот», обладающий антирефлюксным действием);
- антациды (нейтрализующие кислоту, не связываясь с её производством);
- производные урсодезоксихолевой кислоты, снижающие уровень холестерина в желчи;
- прокинетики, ускоряющие транзит пищи через ЖКТ.
Комплексный подход включает физиотерапевтические процедуры. Болевые симптомы снимаются с помощью модулированных токов, электрофореза с платифиллином и новокаином, а также разнообразных тепловых процедур.
При наличии нервных расстройств может быть назначена гидротерапия: чаще всего лечебные души и ванны (преимущественно хвойные и жемчужные). Возможные осложнения острого состояния: кишечное кровотечение, разрыв стенки кишечника, приступы панкреатита.
Профилактика дуоденита
Для профилактики заболевания крайне важно вовремя выявлять хеликобактерную инфекцию и обеспечивать её комплексное лечение.
Важно проводить адекватную терапию для заболеваний, способных вызвать хронический дуоденит, таких как язвенная болезнь, гастриты, панкреатиты и заболевания желчных путей.
Для предотвращения воспаления слизистой рекомендуется:
- учитывать режим питания;
- сократить потребление жирной и остроконечной пищи;
- уменьшить количество крепкого чая и кофе;
- ограничить (в идеале исключить) курение и употребление крепкого алкоголя.
Если пациентам нужно на длительное время принимать глюкокортикостероиды или НПВС, в профилактических целях назначаются ингибиторы протонной помпы.
Опыт других людей
Мария, 32 года, врач-гастроэнтеролог: «В своей практике я встречала несколько случаев деформации луковицы 12-перстной кишки. Это заболевание часто связано с повышенным давлением извне, которое может возникать из-за различных факторов — от опухолей до спазмов желудка. Один из моих пациентов жаловался на сильные боли в области живота, и после обследования мы выявили, что причина кроется именно в изменении формы 12-перстной кишки. Это довольно частая проблема, и я всегда стараюсь объяснить пациентам важность своевременной диагностики.»
Алексей, 45 лет, инженер: «Я столкнулся с этой проблемой, когда начались неприятные ощущения в животе. Врачи сначала не могли понять, в чем дело, но после дополнительных исследований мы выяснили, что у меня деформация луковицы 12-перстной кишки. Оказалось, что давление на кишечник из-за моих привычек в питании и стресса сыграло свою роль. Придя к осознанию важности заботы о своем здоровье, я изменил свой рацион и научился справляться со стрессом.»
Ольга, 28 лет, библиотекарь: «Когда у меня начались боли в верхней части живота, я очень испугалась. После посещения гастроэнтеролога и нескольких обследований мне поставили диагноз — деформация луковицы 12-перстной кишки. Врач объяснила, что такое состояние может быть вызвано различными факторами, включая давление извне. Я стала больше интересоваться своим здоровьем и искать информацию, чтобы понять, как с этим справляться. Теперь тщательно следую рекомендациям по питанию и здоровому образу жизни.»
Вопросы по теме
Как давление извне может повлиять на функционирование 12-перстной кишки?
Давление извне на 12-перстную кишку может приводить к значительным нарушениям в её функционировании. Это может проявляться в виде деформации, что, в свою очередь, затрудняет нормальное пищеварение и всасывание питательных веществ. Кроме того, повышенное давление может вызывать спазмы, что приводит к болевым ощущениям. При систематическом воздействии внешнего давления существует риск развития более серьёзных состояний, таких как обструкция или воспаление.
Существуют ли методы диагностики, позволяющие определить деформацию 12-перстной кишки?
Да, существует несколько методов диагностики, которые могут помочь выявить деформацию 12-перстной кишки. Наиболее распространённым является ультразвуковое исследование, которое позволяет визуализировать структуру кишки и оценить возможные изменения. Также можно использовать рентгенографию с контрастом для более четкой оценки состояния органа. В некоторых случаях может потребоваться эндоскопическое обследование, которое позволяет не только визуализировать, но и, при необходимости, провести лечение.
Как возможно предотвратить деформацию 12-перстной кишки?
Профилактика деформации 12-перстной кишки включает в себя соблюдение здорового образа жизни, правильное питание и регулярные медицинские осмотры. Важно избегать длительного давления на область живота, которое может возникать из-за неправильной позы или ношения тяжестей. Также стоит контролировать уровень стресса, так как он может привести к спазмам кишечника и, как следствие, его деформации. В случае наличия хронических заболеваний желудочно-кишечного тракта необходимо придерживаться рекомендаций врача и регулярно проходить обследования.



