Инфаркт межпредсердной перегородки представляет собой патологию, при которой наблюдается омертвение ткани перегородки между предсердиями, обычно вызванное нарушением кровоснабжения. Эта ситуация может возникнуть не только в результате ишемической болезни сердца, но и из-за других факторов, таких как тромбообразование или высокое артериальное давление.
Неопределенная давность инфаркта может затруднить диагностику и выбор правильной схемы лечения, поскольку необходимо учитывать возможные последствия для сердечно-сосудистой системы. Поэтому важно проводить комплексное обследование пациента, включая эхокардиографию и электрокардиографию, для оценки состояния сердца и разработки эффективной стратегии лечения.
- Инфаркт межпредсердной перегородки представляет собой зону некроза в сердечной перегородке.
- Наиболее часто диагностируется у пациентов с уже существующими сердечно-сосудистыми заболеваниями.
- Клинические проявления могут варьироваться от бессимптомного течения до острых сердечно-сосудистых событий.
- Ультразвуковое исследование сердца является основным методом диагностики данного состояния.
- Лечение включает в себя медикаментозную терапию и, в некоторых случаях, хирургическое вмешательство.
- Ранняя диагностика и своевременное лечение важны для снижения риска осложнений.
Распространенный врожденный порок сердца — дефект межпредсердной перегородки
Рекомендуем ознакомиться с материалом о врожденных аномалиях сердца. В этом тексте вы найдете информацию о причинах формирования миокардиальных пороков, их классификации, симптомах, указывающих на наличие заболевания, и способах его диагностики.
Вы можете узнать больше о открытом овальном окне здесь.
Причины развития
Дефект межпредсердной перегородки (ДМПП) – это патология, имеющая врожденную природу, основой которой служит генетическая мутация. Основные факторы, способствующие развитию первичного дефекта, включают:
- Синдром Холта-Орама, который вызывает деформацию верхних конечностей из-за недоразвития лучевых костей предплечья. Этот синдром может передаваться по аутосомно-доминантному типу, что означает, что если один из родителей болен, вероятность рождения больного ребенка очень высока. В 40% случаев данная мутация возникает у плода без передачи от родителей.
- Синдром Эллиса-Ван Кремвельда, передающийся аутосомно-рецессивно, с вероятностью получения больного ребенка около 50% при наличии заболевания у одного из родителей. Клинические проявления включают укороченные конечности и ребра, увеличение количества пальцев, а также формирование значительного ДМПП.
- Мутация гена, что приводит к прогрессирующей атриовентрикулярной блокаде, передающейся по аутосомно-доминантному типу.
- Изменения в других генах, отвечающих за развитие сердечной мышцы.
При повреждении ДНК клетки сердца развиваются неправильно, поэтому имевшееся в эмбриональном периоде отверстие в тонкой перегородке между ЛП и ПП не закрывается.

Инфаркт межпредсердной перегородки — это актуальная и важная тема в кардиологии, заслуживающая особого внимания. Основной сложностью в установлении диагноза формирается из-за неопределенности времени возникновения инфаркта, особенно если пациент не сообщает о наличии симптомов в анамнезе. Как специалист, я понимаю, что характерный для инфаркта некроз тканей может не проявляться явными клиническими признаками сразу, подтвердить наличие такого состояния можно только с помощью специализированных методов визуализации, таких как эхокардиография или магнитно-резонансная томография.
Кроме того, следует помнить, что инфаркт межпредсердной перегородки может сопровождаться различными осложнениями, такими как образование тромба и развитие аритмий. Это создает дополнительные риски для пациента, так как может привести к ухудшению состояния, если не предпринимать вовремя соответствующие мероприятия. Поэтому важно проводить тщательную диагностику и мониторинг состояния таких пациентов, чтобы предотвратить потенциально угрожающие жизни ситуации.
Стоит отметить, что успешное лечение инфаркта межпредсердной перегородки зачастую зависит от комплексного подхода, который включает как медикаментозную терапию, так и, в некоторых случаях, хирургическое вмешательство. Важно индивидуально подходить к каждому пациенту, принимая во внимание его общее состояние, наличие сопутствующих заболеваний и возможность возникновения новых сердечно-сосудистых осложнений. Таким образом, своевременная диагностика и адекватное лечение могут существенно улучшить прогноз и качество жизни пациента.
От чего умирают пациенты с дефектом межпредсердной перегородки?
Дефект межпредсердной перегородки является одним из самых распространенных пороков сердца. Долгосрочный прогноз для таких пациентов изучен недостаточно.
Цель данного исследования заключалась в анализа отдаленных исходов у пациентов с простым ДМПП.
Обсервационное исследование проводилось в Финляндии, принимали участие пациенты, получившие диагноз ДМПП в период с 1969 по 2019 год. Исключались случаи с комплексными врожденными аномалиями сердца.
Каждому участнику было подобрано 5 контрольных больных, соответствующих по полу, возрасту и месту проживания.
Изучались риски смерти от всех и сердечно-сосудистых причин.
- В рамках исследования проанализированы данные 9084 пациентов с простым ДМПП. Средняя продолжительность наблюдения составила 11.1 года.
- Пациенты с ДМПП имели значительно более высокий риск смерти от различных причин (отношение рисков 1.72; 95% доверительный интервал 1.61-1.83), даже после закрытия дефекта (отношение рисков 1.29; 95% доверительный интервал 1.1-1.51).
- При рассмотрении причин летальных исходов у этих пациентов был отмечен увеличенный риск смерти от инсульта (отношение рисков 1.89; 95% доверительный интервал 1.52-2.33), болезней эндокринной системы (отношение рисков 1.88; 95% доверительный интервал 1.1-3.22), заболеваний дыхательной системы (отношение рисков 1.71; 95% доверительный интервал 1.19-2.45) и ишемической болезни сердца (отношение рисков 1.62; 95% доверительный интервал 1.41-1.86).
Таким образом, обнаруживается, что пациенты с простым ДМПП имеют повышенный риск смертности в зрелом возрасте.
Гемодинамика
Смысл порока заключается в сбросе артериальной крови из большого круга кровообращения (левого предсердия) в малый круг кровообращения (правое предсердие), что приводит к перегрузке малого круга кровообращения избыточным объемом крови с поражением, в первую очередь, сосудистой системы легких. Крайней формой поражения является формирование легочной гипертензии (высокого давления в сосудах легких). Легочная гипертензия при дефекте межпредсердной перегородки носит злокачественный характер, приводя к тяжелой сердечной недостаточности и гибели пациента.
Первыми проявлениями болезни может стать одышка при физической активности, частые простуды или ощущения перебоев в работе сердца. Симптомы могут варьироваться в зависимости от локализации и размеров дефекта, а также наличия других сердечных заболеваний.
Некоторые маленькие дефекты могут не проявляться и вообще не вызывать у больных никаких жалоб, что приводит к их случайному обнаружению. В то же время более крупные и гемодинамически значимые аномалии могут вызывать серьезные симптомы, такие как одышка, общая слабость и ограничения в физической активности. После физических нагрузок могут возникать кашель и даже кровохарканье, а также частые случаи пневмонии и бронхита.
Диагностика дефекта межпредсердной перегородки
- При осмотре пациента с аускультацией сердца могут быть слышны характерные шумы.
- ЭКГ может выявить гипертрофию миокарда правого желудочка, блокировку правой ножки пучка Гиса, различные аритмии и резкое отклонение электрической оси сердца влево.
- Рентгенография органов грудной клетки может продемонстрировать увеличение ствола легочной артерии, увеличение размера сердца и усиление легочного рисунка.
- Трансторакальная эхокардиография может не только визуализировать дефект межпредсердной перегородки и уточнить его характер, но также оценить направление и гемодинамическую значимость сброса крови через ним (Qp/Qs).
- Чреспищеводная эхокардиография у взрослых позволяет получить исчерпывающую информацию о краях дефекта, что помогает в выборе метода лечения.
- Зондирование камер сердца и атриография могут быть использованы, если предыдущие методы не дали достаточной информации или в рамках самого оперативного вмешательства.
Принятие решения об оперативном лечении зависит от размера дефекта, его гемодинамических характеристик (объем и направление сброса крови через дефект), наличия и величины легочной гипертензии, возраста пациента, наличия сопутствующей патологии и т. д. Решение о целесообразности оперативного лечения принимается совместно лечащим кардиологом, кардиохирургом, врачами других специальностей (при необходимости).
Дефект межпредсердной перегородки
ДМПП занимает второе место по распространенности среди врожденных пороков сердца. При этой патологии имеется дефект в перегородке, разделяющей правое и левое предсердия, что делает их объединёнными. В процессе развития плода, как уже отмечалось, это отверстие (открытое овальное окно) жизненно важно для нормального кровообращения.
Сразу же после рождения оно закрывается у большинства людей. Однако у некоторых оно остается открытым, и люди могут этого не осознавать.
Сброс крови через этот дефект минимален, что позволяет человеку, возможно, дожить до старости не подозревая о наличии патологии. Интересно, что благодаря современным возможностям УЗИ этот дефект легко обнаруживается, и в последние годы появились исследования, говорящие о том, что среди таких людей, не относимых к группе с врожденными пороками, чаще идентифицируются мигрени — интенсивные головные боли. Однако эти данные требуют дальнейшей проверки.
В отличие от незаращения открытого овального окна, истинные дефекты межпредсердной перегородки могут быть очень больших размеров. Они располагаются в разных отделах самой перегородки, и тогда говорят о «центральном дефекте» или «дефекте без верхнего или нижнего края», «первичном» или «вторичном».(Мы упоминаем об этом потому, что от вида и расположения отверстия могут зависеть и выбор вида лечения).
При наличии отверстия возникает шунт и сброс крови слева направо. При ДМПП часть крови из левого предсердия перемещается в правое при каждом сердечном сокращении. В результате правая часть сердца и легкие загружены лишним объемом крови, повторно проходящей через легкие.
Таким образом, легочные сосуды переполняются, что приводит к повышенному риску пневмоний. Однако давление в предсердиях невысокое, а правое предсердие обладает высокой растяжимостью, что позволяет ему довольно долго справляться с нагрузкой (обычно до 12-15 лет и иногда даже больше).
Высокой легочной гипертензии, вызывающей необратимые изменения легочных сосудов, у больных с ДМПП не бывает никогда. Новорожденные и грудные дети, да и дети раннего возраста в подавляющем большинстве растут и развиваются абсолютно нормально. Родители могут замечать их склонность к частым простудам, иногда заканчивающихся воспалением легких, что должно насторожить.
Дети, страдающие данной патологией, чаще всего, в 2/3 случаев, это девочки, могут выглядеть бледными и худыми, отличаясь от своих сверстников. Они склонны избегать физических нагрузок, что иногда в семье объясняется природной ленью. Жалобы на сердечные перебои часто появляются в подростковом возрасте, иногда даже после 20 лет.
Эти жалобы обычно касаются ощущения перебоев в сердечном ритме, которые со временем становятся чаще, что может привести к неспособности справляться с нормальными физическими нагрузками. Это происходит не всегда.
Фальковскому однажды пришлось оперировать больного в возрасте 60 лет, профессионального шофера, с огромным дефектом межпредсердной перегородки, но это — исключение из правил. Чтобы избежать подобного «естественного» течения порока, рекомендуют отверстие закрывать хирургическим путем. В отличие от ДМЖП , межпредсердный дефект самостоятельно никогда не зарастет.
Операция по исправлению ДМПП проводится с использованием искусственного кровообращения и заключается в ушивании отверстия или его закрытии с помощью заплаты, которая вырезается из сердечной оболочки — перикарда. Размер заплаты определяется величиной дефекта.
Закрытие ДМПП стало первой операцией на открытом сердце, выполненной более полувека назад. В некоторых ситуациях данный дефект может сопровождаться аномальным дренированием одной или двух легочных вен в правое предсердие вместо левого. Хотя это не наблюдается клинически, оно может быть обнаружено при осмотре ребенка с крупным дефектом.
Однако это не усложняет операцию: заплата будет больше и сделана в форме тоннеля внутри правого предсердия для направленного движения окисленной крови в левую половину сердца. Сегодня, помимо хирургического вмешательства, в некоторых случаях возможно безопасное закрытие дефекта с помощью рентгенохирургической техники.
Вместо ушивания дефекта или вшивания заплаты, его закрывают специальным устройством в виде зонтика — окклюдером, который проводят по катетеру в сложенном виде, и раскрывают, пройдя через дефект. Это делают в рентгенохирургическом кабинете, и все, что связано с такой процедурой, мы описали выше, когда касались зондирования и ангиографии.
Закрытие дефекта безоперационным способом не всегда возможно и требует соблюдения определенных условий: анатомического расположения отверстия, достаточного возраста ребенка и т.д. Безусловно, при соблюдении данных условий данный метод менее травматичен, чем классическая операция на открытом сердце. Обычно пациенты выписываются через 2-3 дня. Тем не менее, он не всегда осуществим, например, в случаях аномального дренажа вен.
На текущий момент оба метода активно применяются, а их результаты весьма успешны. В любом случае вмешательство планируется заранее, и не является срочным. Однако его следует проводить в раннем возрасте, хотя в некоторых случаях стоит подумать о более раннем вмешательстве, если частота простуд или пневмоний становится угрожающей. В целом, чем раньше будет выполнена операция, тем проще будет после неё для ребенка и его родителей, но это не значит, что следует торопиться.
Причины
Т. н. овальное окно, существующее в межпредсердной перегородке после рождения, обычно должно закрываться, но порой перегородка остается слишком тонкой и под действием кровяного давления может выпячиваться. Основными факторами риска являются наследственные аномалии в образовании и развитии соединительной ткани, а Внутриутробные инфекции.
Симптомы и диагностика
На ранних стадиях детства заболевание обычно протекает без явных симптомов. Тем не менее, для проведения детального обследования, включая кардиологическое, могут повлечь такие факторы, как задержка в психофизическом развитии ребенка, недостаточная масса тела, частые простудные заболевания; на более поздних сроках — отсутствие нормального развития репродуктивной системы, постоянная бледность, быстрая утомляемость и боли в области сердца. В некоторых случаях может наблюдаться заметное выпячивание грудной клетки в области сердца.
Степень проявления симптомов варьируется от тяжелых до незначительных, что может существенно не влиять на качество жизни и общее развитие. Наибольшую опасность представляют ситуации разрыва аневризмы, что приводит к образованию межпредсердного дефекта, в результате чего нарушается нормальная гемодинамика миокарда. Но даже в этом случае проявление может быть непредсказуемым: в одних случаях пациентам удается вести обычный образ жизни на протяжении десятилетий, а в других — возникает угроза инсульта или внезапной сердечной смерти. Пациенты старше 40 лет с подобным дефектом часто становятся инвалидами из-за нарастающих гемодинамических нарушений.
В диагностике, наряду с анамнезом и данными клинического обследования, наибольшее значение имеет ультразвуковая эхокардиография (ЭхоКГ), которая практически свободна от противопоказаний, позволяет проводить повторные исследования и точно визуализировать аневризму с оценкой всех ее характеристик. В качестве дополнительного метода диагностики могут быть назначены чреспищеводное УЗИ, КТ и катетеризация сердца для выявления сопутствующих аномалий и пороков.
Дефекты межпредсердной перегородки (ДМПП)
Недоразвитие межпредсердной перегородки может привести к образованию дефекта межпредсердной перегородки (ДМПП) — открытого отверстия между правым и левым предсердиями. В результате этого кровь из левого предсердия под более высоким давлением попадает в правое предсердие и далее в правый желудочек и легкие.
Различают несколько типов дефектов межпредсердной перегородки в зависимости от их локализации:
- «Вторичный (центральный) ДМПП» — наиболее распространённый, встречается в 80% случаев.
- «Первичный ДМПП» — встречается в 15% случаев.
- Остальные формы составляют менее 5% всех случаев.
Размер межпредсердного дефекта может колебаться от 3 мм. до более чем 3 см.
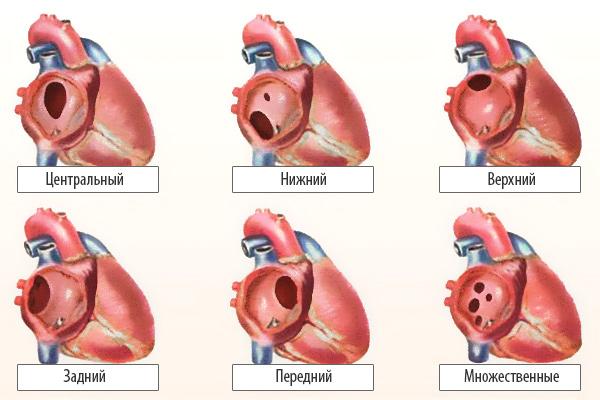
Варианты дефектов межпредсердной перегородки
Около 80% дефектов у новорождённых закрываются к 18 месяцам. В 20% случаев дефект остаётся, и показания для его закрытия у детей возникают, если отверстие превышает 8 мм, при наличии сердечной недостаточности или незаращении дефекта до 4 лет.
Часто ДМПП протекает бессимптомно и не препятствует нормальной жизни долгие годы, что приводит к несвоевременному диагностированию. У 70% пациентов, у которых не был выявлен ДМПП в детстве, заболевание начинает проявляться в возрасте от 18 до 40 лет.
Симптомами ДМПП становятся:
- повышенная физическая утомляемость;
- одышка при физических нагрузках;
- приступы учащённого и нерегулярного сердцебиения (суправентрикулярная тахикардия, трепетание и фибрилляция предсердий);
- чаще возникающие инфекционные заболевания дыхательных путей;
- отеки на нижних конечностях.
Часто пациенты не подозревают о наличии у них ДМПП и диагноз устанавливается неожиданно при плановом выполнении ЭХО-КГ.
Цель оперативного закрытия дефекта межпредсердной перегородки — снижение нагрузки на сердце и легкие, предотвращение сердечно-легочной недостаточности и возможных необратимых изменений в тканях сердца и легких. Чем раньше будет проведено вмешательство, тем выше вероятность полного восстановления морфологии сердца и легких и тем меньше вероятность возникновения осложнений, связанных с длительной перегрузкой.
Наилучшие результаты достигаются при закрытии дефекта у пациентов до 25 лет. Операции, проведенные у людей старше 40 лет, улучшают качество жизни, способность переносить физические нагрузки и уменьшают проявления одышки. Однако у данной возрастной группы может развиваться нарушение сердечного ритма из-за длительного существования ДМПП: тахикардия, трепетание и фибрилляция предсердий. Этим пациентам после закрытия дефекта может потребоваться радиочастотная аблация для нормализации сердечного ритма.
Открытая операция на сердце для закрытия ДМПП
До недавнего времени единственным методом лечения ДМПП была так называемая открытая операция не сердце. При данной операции выполняется разрез грудной клетки, осуществляется доступ к сердцу, подключается аппарат искусственного кровообращения и дефект межпредсердной перегородки устраняется (ушивается) хирургически.
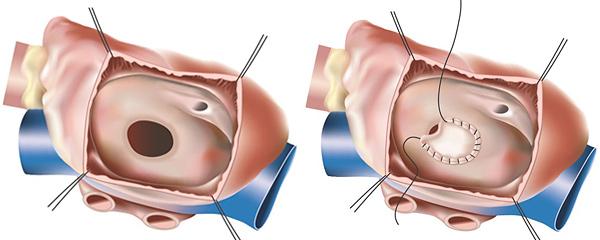
Хирургическое вмешательство при ДМПП
ДЕФЕКТ МЕЖПРЕДСЕРДНОЙ ПЕРЕГОРОДКИ
Дефект межпредсердной перегородки (ДМПП) представляет собой врожденный порок сердца, в результате чего возникает отверстие в перегородке, разделяющей правое и левое предсердие.

Этот порок встречается с частотой 3-20% от всех врожденных пороков сердца.
Дефекты межпредсердной перегородки (ДМПП) являются вторыми по частоте среди врожденных пороков сердца.
Здоровые правое и левое предсердия разделены межпредсердной перегородкой, и в норме в ней нет отверстий.
При этом пороке образуется отверстие в перегородке, разделяющей правое и левое предсердие, что приводит к их соединению.
Дефекты межпредсердной перегородки, которые находятся в нижней части предсердия и граничат с предсердно-желудочковыми клапанами, считаются первичными. Отверстия в верхней или средней части межпредсердной перегородки называются вторичными.
Размер дефекта может варьироваться у разных людей от одного сантиметра до полного отсутствия межпредсердной перегородки.
Примерно 15% детей могут пережить закрытие этого отверстия на первом году жизни, однако в дальнейшем такой процесс практически не наблюдается.
Благодаря компенсаторным возможностям сердечно-сосудистой системы патологические изменения при этом пороке происходят медленно. Только при больших пороках межпредсердной перегородки появляются симптомы болезни на первом году жизни. Таких больных около одного процента.
В результате данного порока, часть крови из левого предсердия проникает в правое, что становится причиной перегрузки правых камер сердца.
Сначала происходит увеличение правого желудочка, а позже — повышение давления в легочной артерии.
При длительном существовании порока присоединяются изменения в легких. У большинства больных первые признаки болезни могут появиться к 16 годам. До этого они могут только незначительно отставать в физическом развитии.
Жалобы пациентов зависят от размера дефекта и компенсаторных возможностей сердечно-сосудистой системы. Обычно это одышка, учащённое сердцебиение и быстрая утомляемость при физических нагрузках. Ребенок может не проявлять желания заниматься физической активностью.
Рекомендуется обратиться к врачу, если вы заметили:
Усталость, особенно после физической активности.
Отеки ног, стоп, живота
Все перечисленные симптомы свидетельствуют о наличии сердечной недостаточности и других осложнений, связанных с дефектом межпредсердной перегородки.
ДИАГНОСТИКА ДЕФЕКТА МЕЖПРЕДСЕРДНОЙ ПЕРЕГОРОДКИ
Диагностика дефекта межпредсердной перегородки основывается на наличии характерного систолического шума умеренной интенсивности. Если порок изолированный, шум не бывает грубым.

На ЭКГ выявляется перегрузка правых отделов сердца.

На рентгенограмме наблюдаются изменения в легких.

Эхокардиограмма определяет наличие потока крови из левого в правое предсердие в области межпредсердной перегородки. В далеко зашедших случаях этот поток может менять направление
ЛЕЧЕНИЕ ДЕФЕКТА МЕЖПРЕДСЕРДНОЙ ПЕРЕГОРОДКИ
Показания к хирургическому лечению зависят от размера дефекта и клинических проявлений.
Если у пациента наблюдается первая стадия легочной гипертензии (возрастание давления в легочной артерии) и сброс крови из левого предсердия в правое составляет менее 30%, то не всегда требуется хирургическое вмешательство, особенно если отсутствуют жалобы и другие симптомы порока.
Операции по закрытию порока межжелудочковой перегородки выполняются с 1953 года. Техника их хорошо отработана.
Дефект может быть закрыт с помощью шва или с использованием импланта, сделанного из синтетических или биомедицинских материалов. Последний вариант предпочтителен, поскольку он реже вызывает тромбообразование в области имплантации.
Для решения этой проблемы специалист может выбрать один из нижеприведенных методов хирургического вмешательства:
Катетеризация сердца
Данный малотравматичный способ заключается в том, что через бедренную вену, под контролем рентгена, вводится небольшой катетер, который направляется к месту дефекта. Затем через него устанавливается сетчатая заплатка, которая закрывает образовавшуюся щель в перегородке.
Спустя некоторое время эта сетка прорастает тканями организма, и дефект полностью затягивается. У этого вмешательства имеются заметные преимущества, такие как уменьшение сроков восстановления и меньшая вероятность постоперационных осложнений. Кроме того, этот метод лучше переносится пациентами благодаря своей минимальной инвазивности.
Среди осложнений такого метода лечения можно выделить:
Среди возможных осложнений можно выделить:
- кровотечения, дискомфорт или инфекционные процессы в области катетера;
- поражения сосудов (что является сравнительно редким явлением);
- аллергические реакции на контрастное вещество, применяемое при катетеризации.
Открытое хирургическое вмешательство
Традиционное хирургическое вмешательство по исправлению врожденных пороков сердца осуществляется под общей анестезией, путем создания разреза в грудной клетке и подключения пациента к аппарату для искусственного кровообращения. В ходе операции выполняется разрез сердца, и устанавливается синтетическая заплатка.
Основной недостаток этого метода заключается в его продолжительном восстановительном периоде и более высокой вероятности осложнений.
Смертность при оперативном лечении изолированного порока межпредсердной перегородки не более 0,5%. Она несколько возрастает при наличии сопутствующей патологии сердца у пациентов старших возрастных групп.
На протяжении месяца после операции ребенку потребуется проходить реабилитацию. После этого ему разрешается посещение учебного заведения, однако физические нагрузки в течение года будут ограничены.
Опыт других людей
Иван, 45 лет, инженер: «Я никогда не думал, что миха будет столкнуться с чем-то подобным. Все началось с легкой одышки и болей в груди. Я думал, что это просто усталость, но друзья настояли на том, чтобы я обратился к врачу. После обследования выяснилось, что у меня был инфаркт межпредсердной перегородки, о котором я даже не подозревал. Врач сказал, что это может быть причиной многих моих недомоганий. Я начал серьезно относиться к своему здоровью после этого.»
Мария, 32 года, преподаватель: «Мой опыт был довольно неожиданным. Я часто чувствовала себя усталой, но не придавала этому значения. Однажды во время лекции у меня закружилась голова, и коллеги решили вызвать скорую. В больнице мне поставили диагноз — инфаркт межпредсердной перегородки. Я была в шоке, так как никогда не думала, что это может произойти со мной. После лечения я стала внимательнее относиться к своему здоровью и начала заниматься спортом.»
Алексей, 50 лет, менеджер: «Когда мне сообщили о диагнозе, я не мог поверить своим ушам. Врач сказал, что инфаркт межпредсердной перегородки мог развиваться у меня много лет, и я даже не замечал этого. У меня были проблемы с сердцем, но я не понимал, насколько это серьезно. Теперь я стараюсь следить за своим давлением и регулярно проходить обследования. Это был для меня очень важный урок.»
Вопросы по теме
Каковы основные причины инфаркта межпредсердной перегородки?
Инфаркт межпредсердной перегородки может возникнуть по различным причинам, включая тромбообразование в кровеносных сосудах, перегрузку правого предсердия и нарушения системы гемостаза. Кроме того, наличие пороков сердца и аномалий в анатомии сердца может провоцировать развитие данной патологии. Важно провести полное исследование пациента, чтобы определить точные причины и разработать соответствующий план лечения.
Каковы возможные последствия инфаркта межпредсердной перегородки?
Последствия инфаркта межпредсердной перегородки могут варьироваться от легких симптомов до серьезных нарушений сердечно-сосудистой системы. К потенциальным осложнениям относятся увеличение нагрузки на правое сердце, развитие сердечной недостаточности, а также риск тромбообразования и инсульта. Регулярный мониторинг состояния пациента и своевременное вмешательство могут помочь избежать серьезных последствий.
Каковы современные методы диагностики инфаркта межпредсердной перегородки?
Современная диагностика инфаркта межпредсердной перегородки включает использование ультразвука сердца (эхокардиографии), магнитно-резонансной томографии и компьютерной томографии. Эти методы позволяют детально визуализировать структуру сердца, выявить наличие повреждений и оценить функцию сердечного мышечного слоя. Также возможно применение ангиографии для исследования кровоснабжения. Комплексный подход к диагностике играет ключевую роль в выборе адекватной терапии для пациента.



