Лимфоплазмоцитарная инфильтрация толстой кишки — это патологический процесс, характеризующийся накоплением лимфоцитов и плазматических клеток в стенке кишечника. Этот процесс может быть результатом хронического воспаления, таких как воспалительные заболевания кишечника или инфекционные процессы.
Симптомы лимфоплазмоцитарной инфильтрации могут варьироваться от незначительных диспепсических расстройств до более серьезных проявлений, таких как боли в животе и нарушение функций кишечника. Диагностика основывается на результатах биопсии и гистологическом исследовании, а лечение зависит от подлежащей причины воспаления.
- Лимфоплазмоцитарная инфильтрация толстой кишки – это патологический процесс, характеризующийся накоплением лимфоцитов и плазмоцитов в слизистой оболочке кишечника.
- Состояние может быть связано с различными заболеваниями, включая воспалительные и аутоиммунные расстройства.
- Клинические проявления могут включать боль в животе, изменения стула и другие диспепсические симптомы.
- Диагностика основывается на эндоскопических исследованиях и биопсиях, позволяющих выявить характерные изменения.
- Лечение зависит от причины инфильтрации и может включать медикаментозную терапию и диетические рекомендации.
- Важно учитывать, что лимфоплазмоцитарная инфильтрация может быть как доброкачественной, так и предраковым состоянием, что требует дальнейшего наблюдения.
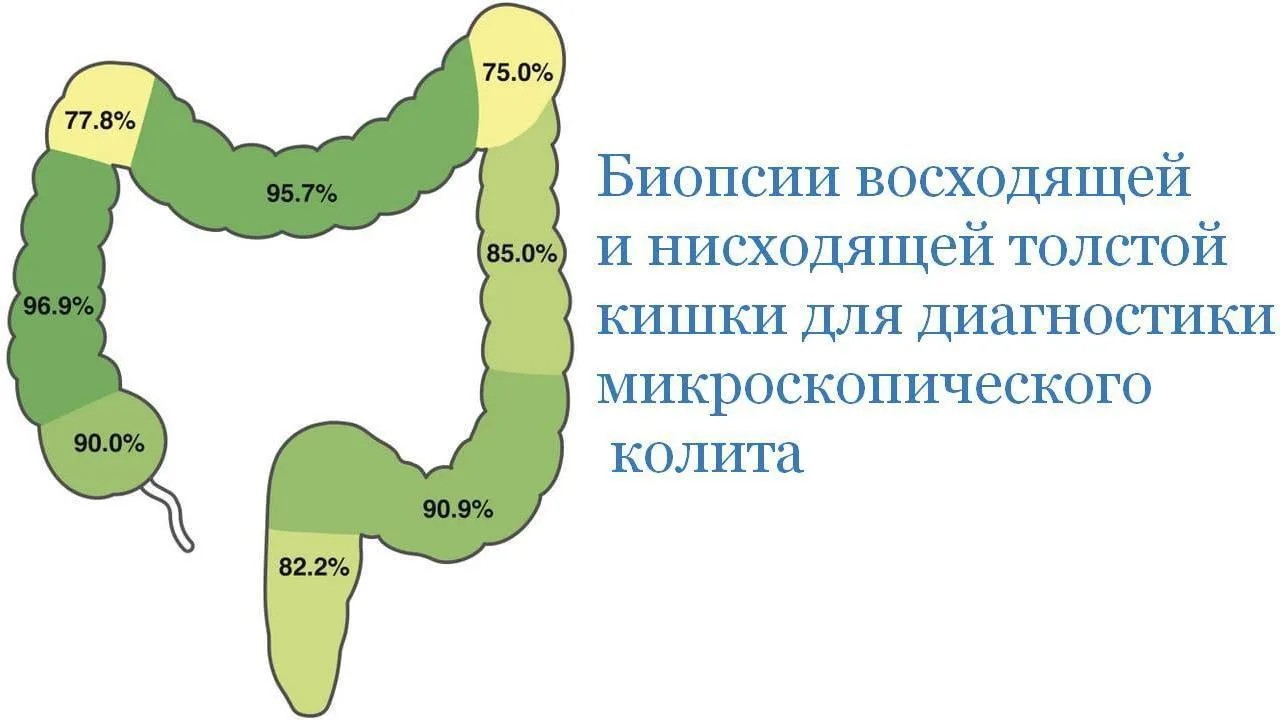
Статьи: Биопсии восходящей и нисходящей толстой кишки для диагностики микроскопического колита
Коллагенозный и лимфоцитарный колит являются разновидностями микроскопического колита (МК), которые чаще всего проявляются в виде хронической водянистой диареи, однако визуальные аспекты этой болезни, которые можно увидеть при колоноскопии, отсутствуют. В связи с этим, специалисты, проводящие эндоскопию, часто берут множество случайных биопсий из толстой кишки, что может привести к избыточной выборке и увеличению времени на прохождение процедуры и последующий анализ слайдов. Мы поставили перед собой задачу выявить участки, из которых можно было бы эффективно получать биопсии, с целью достичь высокой чувствительности в диагностике пациентов с МК, а также определить оптимальное количество образцов для забора в этих местах.
В нашем исследовании мы провели ретроспективный анализ биопсий, взятых у 101 пациента с МК, из них 52 страдали коллагеновым колитом, 42 — лимфоцитарным колитом и 7 имели комбинированные случаи, при этом у пациентов не было сопутствующих заболеваний. Данные были собраны за период с 2017 по 2018 год. Мы анализировали слайды и процент положительных биопсий. Диагноз МК был установлен на основании анализа на каждом конкретном участке.
Полученные результаты
Результаты анализа показали, что положительные биопсии по МК были получены из следующих участков толстой кишки: в слепой кишке – 90,0%; в восходящей ободочной кишке – 96,9%; в печеночном изгибе – 77,8%; в поперечной ободочной кишке – 95,7%; в селезеночном изгибе – 75,0%; в нисходящей ободочной кишке – 85,0%; в сигмовидной кишке – 90,9%; и в прямой кишке – 82,2%. Из случайным образом взятых биопсий 95,7% оказались положительными для МК. Когда мы объединили результаты биопсий из восходящей и нисходящей толстой кишки, мы получили 100% положительных случаев МК.
MC можно с уверенностью обнаружить, анализируя биопсии восходящей и нисходящей ободочной кишки. Для постановки диагноза достаточно меньшего количества биопсий, чем было собрано в наших случаях. Мы предлагаем западный протокол (взятие по 2 биопсии из восходящей и нисходящей толстой кишки) для оценки пациентов на MC.
Микроскопический колит и синдром раздраженной кишки с диареей: трудности дифференциального диагноза
Микроскопический колит (МК) представляет собой уникальное заболевание кишечника с хроническим воспалительным процессом, для которого характерны специфические изменения в толстой кишке.
Среди гистологических изменений выделяют лимфоцитарный колит (отличающийся значительной инфильтрацией слизистой толстой кишки интраэпителиальными лимфоцитами при отсутствии нарушений ее архитектоники) и коллагеновый колит (характеризующийся утолщением базальной мембраны из-за накопления коллагена). Главным и нередко единственным симптомом у пациентов с этими расстройствами является водянистая диарея, не содержащая патологических добавок.
Первое упоминание о микроскопическом колите сделано Линдстромом и Фриманом в 1976 году, что помогло различить данную патологию от инфекционных заболеваний и других расстройств кишечника. С тех пор информации о МК накопилось немного, и данная болезнь остается не до конца исследованной, а причины ее возникновения и прогрессирования до сих пор не ясны.
Возможно, это связано с невысокой распространенностью МК (103, 00 на 100 000 человек, M. Storr et al. Microscopic Colitis: Epidemiology, Pathophysiology, Diagnosis and Current Management—An Update 2013. ISRN Gastroenterol. 2013).
Существует мнение, что развитие лимфоцитарного и коллагенового колита связано с воздействием несоизмеримых факторов, таких как генетика, состояние микрофлоры кишечника и аутоиммунные нарушения. Возможные триггеры, способствующие развитию патологии, включают курение и влияние определенных медикаментов (например, аспирина, лизиноприла, ранитидина, мадопара, симвастатина).
На сегодняшний день разрабатываются терапевтические подходы, которые могут не излечивать пациентов от болезни, но существенно повышают качество их жизни. На практике синдром раздраженной кишки (СРК) является одним из наиболее часто встречающихся заболеваний, при котором наблюдается водянистая диарея без патологических примесей. Таким образом, врачи в своей практике часто сталкиваются с необходимостью провести дифференциальную диагностику при наличии подобной диареи. Для исследования и уточнения различий между МК и СРК во Франции было проведено крупное мультицентровое исследование.
Цели и методы
Основной задачей данного проспективного исследования было сопоставление характеристик группы пациентов с микроскопическим колитом и пациентов с синдромом раздраженной кишки с водянистой диареей. Исследование проходило в 26 медицинских учреждениях по всей Франции. Включение в исследование происходило по следующим критериям: диарея без патологических примесей минимум три раза в день, длительность заболевания более трех недель и отсутствие органической патологии при проведении колоноскопии. Всем участникам проводились биопсии из слепой кишки и всех отделов толстой кишки во время колоноскопии, а также эзофагогастродуоденоскопия с забором биопсийного материала из желудка и двенадцатиперстной кишки.
Диагноз «лимфоцитарный колит» ставился при обнаружении более 20% интраэпителиальных лимфоцитов в слизистой оболочке толстой кишки, а «коллагеновый колит» – при утолщении базальной мембраны более 10 микрон из-за коллагеновых отложений. Полученные данные были статистически обработаны и сопоставлены.
Результаты
В исследование вошло 433 участников, в 129 из которых был установлен МК (87 случаев лимфоцитарного колита и 42 случая коллагенового колита), а у 278 были диагностированы случаи СРК с диареей, что позволило отнести их в контрольную группу. У 26 участников выявлены органические патологии. Высокая диагностическая ценность биопсии была отмечена в поперечной ободочной кишке: 96% при лимфоцитарном колите и 98.5% при коллагеновом колите, в то время как в прямой кишке она составила 83% и 78% соответственно. Связь с приемом медикаментов была отмечена у 53% пациентов с МК, в 34% случаев была зафиксирована ассоциация с аутоиммунными заболеваниями.
При статистической обработке была выявлена значительная разница между группами пациентов с МК и СРК по таким характеристикам, как средний возраст (61 год для МК против 47 лет для СРК, p
Лимфоплазмоцитарная инфильтрация толстой кишки представляет собой патологический процесс, характеризующийся накоплением лимфоцитов и плазмоцитов в стенках кишечника. Это состояние может свидетельствовать о различных заболеваниях, включая воспалительные и аутоиммунные процессы. В отличие от других форм инфильтрации, лимфоплазмоцитарная форма указывает на хроническое воспаление, которое требует особого внимания со стороны гастроэнтерологов и патологов.
При исследовании биоптатов, полученных из толстой кишки, можно обнаружить, что лимфоплазмоцитарная инфильтрация наблюдается как в слизистой, так и в подслизистом слое. Это говорит о том, что иммунный ответ организма на какие-либо антигены или раздражители локализован именно в этой области. Часто данное явление связано с хроническими заболеваниями, такими как неспецифический язвенный колит или болезнь Крона, что подчеркивает необходимость дифференциальной диагностики для определения истинной причины воспаления.
Лечение лимфоплазмоцитарной инфильтрации обычно основывается на подавлении воспалительного процесса и устранении провоцирующих факторов. Это может включать назначение противовоспалительных препаратов, иммуносупрессоров или изменение диеты. Важно отметить, что тактика лечения должна быть индивидуализирована, так как эффективность мер будет зависеть от конкретной этиологии заболевания и общего состояния пациента.
Микроскопический колит
Микроскопический колит (МК) — это редкое состояние, относящееся к воспалительным заболеваниям кишечника и характеризующееся специфическими изменениями толстой кишки.
Этиология заболевания неизвестна. Предполагают, что микроскопический колит развивается в результате взаимодействия нескольких факторов, среди которых определенное значение имеют
- генетическая предрасположенность,
- состояние кишечной микрофлоры,
- иммунные отклонения.

Основным и часто единственным проявлением этого заболевания является повторяющаяся диарея без патологических добавок. Возможны жалобы на боли в животе и вздутие. При пальпации толстой кишки может отмечаться ее расширение, уплотнение и болезненность.
Предположить диагноз микроскопического колита можно при наличии водянистой диареи, которая продолжается более четырех недель.
Во время эндоскопического обследования обычно не выявляется каких-либо изменений слизистой оболочки. Для точной диагностики требуется проведение гистологического анализа биопсий слизистой оболочки толстой кишки. На основе гистологических данных различают лимфоцитарный колит (значительная инфильтрация слизистой толстой кишки интраэпителиальными лимфоцитами при сохранении его структуры) и коллагеновый колит (утолщение базальной мембраны более чем на 10 микрон в результате накопления коллагена).
Лимфоидная гиперплазия
Лимфоидная гиперплазия в терминальной части подвздошной кишки — обычная находка у детей и подростков. При этом случае отмечаются симметрично расположенные узелки с четкими границами при отсутствии воспалительных изменений.
Дифференцировать это состояние от илеита Крона и лимфосаркомы может быть непросто. Сужение просвета с утолщением и сглаживанием складок слизистой при этом не говорит о доброкачественной лимфоидной гиперплазии, которая, как правило, не сопровождается язвами слизистой. Лимфоидная гиперплазия может встречаться у пациентов с семейным полипозом толстой кишки [19].
Умение отличать лимфоидную гиперплазию от аденоматоза имеет первостепенное значение для предотвращения ненужных оперативных вмешательств.
Лимфоидная гиперплазия толстой кишки может Возникать у новорожденных и детей [8,15,21]. Мелкие однородные полиповидные поражения определяются на всём протяжении толстой кишки или ограничиваются её сегментом. Очаги поражения относительно однородные, сферической формы, с чёткими контурами, их размер варьирует от 1 до 3 мм в диаметре [21].
Гистологическое исследование показывает, что очаги поражения представляют собой солитарные лимфоидные фолликулы подслизистого слоя и собственной пластинки слизистой, которые абсолютно доброкачественные.
На изображении видно, что гранулированная слизистая оболочка содержит гиперпластические лимфоидные фолликулы.
Гиперплазия фолликулов, как правило, имеет временный характер и может исчезнуть в скором времени. Точный механизм развития лимфоидной гиперплазии кишечника остается неизвестным, но установлено, что она может быть ответом функционально неадекватного лимфоидного тканевого ответа на различные раздражители.
Пациенты могут испытывать диарею, боли в животе, а также стул с примесью слизи и крови. С помощью ирригоскопии с двойным контрастированием легко обнаруживаются множественные мелкие поражения.
Эндоскопическая картина каждого очага поражения такова: они представляют собой узелки округлой формы с гладкой поверхностью, окруженные нормально функционирующей или гиперемированной слизистой оболочкой. Центральное пуповидное втяжение на поверхности маленького образования может быть обнаружено при ирригоскопии в виде пятна бария или непосредственно визуализировано при эндоскопии. Узелки располагаются на фоне нормальной слизистой слизистых тканей. Диагноз можно поставить, основываясь на биопсии, из которой получена лимфоидная ткань.
Лимфоидную гиперплазию необходимо отличать от множества других заболеваний, таких как кистозный фиброз, полипозный ганглиофиброматоз, синдром Гарднера, трихоцефалез, лямблиоз с гипогаммаглобулинемией и полипоз, связанный с болезнью Гиршпрунга [21]. Однако для дифференциальной диагностики значительно более актуальными оказываются язвенный колит и САТК.
Амилоидоз
Амилоидоз — это патологическое состояние, характеризующееся накоплением гликопротеиновых веществ в соединительных тканях. Выделяются первичный и вторичный амилоидоз. Вторичный тип является следствием воспалительных и неопластических заболеваний.
Отложения амилоида могут возникать в различных органах, в том числе в желудочно-кишечном тракте. Поражение может затрагивать любые участки, начиная от ротовой полости и заканчивая прямой кишкой. У 44% пациентов с амилоидозом отмечается вовлечение толстой кишки [37].
Рис. 18–10 a,b. Эндоскопические изменения при амилоидозе. Слизистая оболочка напоминает язвенный колит в стадии регенерации (наблюдаются отеки и легкая гиперемия). Также могут выявляться мелкие язвы (b).
Амилоидоз толстой кишки бывает как первичный, так и вторичный. Симптоматика, если таковая имеется, представлена запором или диареей. Амилоидоз толстой кишки не имеет патогномоничных морфологических признаков.
Чаще всего эндоскопическая картина оказывается нормальной, даже если в биоптатах выявляется отложение амилоида. Тем не менее, наблюдаются и случаи с наличии выраженных изменений слизистой оболочки.
Иногда отмечается изъязвление и рыхлость слизистой, что, как сообщают [16], может имитировать язвенный колит (Рис. 18–10).
Возможно утолщение и сглаживание складок слизистой, вплоть до полной утраты гаустрации. Могут образовываться зоны сужения и очаги изъязвления, что важно учитывать при разграничении с ишемическим колитом (зоны ишемии) [11].
Возможные осложнения
Язвенный колит — это серьезное и опасное заболевание, которое при отсутствии своевременной и корректной терапии может привести к угрожающим для жизни состояниям, которые включают:
- перфорацию толстой кишки — может проходить незамеченной или приводить к свободному выходу в полость, встречается почти в 20% случаев при тяжелых формах. Основные симптомы перфорации — резкая боль в животе, выраженные признаки интоксикации, ухудшение состояния, признаки перитонита;
- токсическую дилатацию, которая проявляется значительным расширением толстой кишки. Это осложнение сопровождается выраженным ухудшением состояния, повышением температуры до 39 °C, усилением интоксикации, снижением частоты дефекаций (из-за вовлечения в патологический процесс мышечной оболочки). Уровень летальности может достигать 30%;
- кишечное кровотечение — в стуле помимо «обычных» кровяных примесей могут присутствовать и большие сгустки, что ведет к прогрессирующему снижению артериального давления и уровня гемоглобина, вместе с бледностью кожи и выраженной слабостью, тахикардией;
- стриктуры толстой кишки — развиваются при длительности заболевания более 5 лет. Они формируются на стенке кишечника, их длина составляет 2–3 см, а основной клинический симптом — кишечная непроходимость;
- свищи — образуются каналы, соединяющие полость кишечника с кожей, что может сопровождаться абсцессами в окружающих мягких тканях;
- рак толстой кишки — согласно современной теории, язвенный колит рассматривается как предраковое состояние; злокачественные изменения чаще всего возникают при тотальной и субтотальной формах после 7 лет болезни;
- синдром мальабсорбции — приводит к нарушениям всасывания жизненно важных микроэлементов, что отражается на работе всех органов и систем.
В редких случаях могут наблюдаться поражения печени и воспалительные полипы толстой кишки.
Диагностика заболевания
Диагностика включает обязательный осмотр больного, а также инструментальные и лабораторные исследования.
Консультативный прием
Обнаружение хотя бы одного тревожного симптома, указывающего на возможный язвенный колит, должно служить поводом для обращения к гастроэнтерологу без промедления. На первичном приеме врач оценивает клинические проявления заболевания, проводит физикальное обследование и тщательно собирает анамнез (данные по условиям, предшествующим возникновению симптомов, частоте дефекаций за день, характеру стула и др.). Важно учитывать риск онкологических заболеваний и провести обследование перианальной области, а также трансректальное пальцевое исследование. Для подтверждения диагноза язвенного колита и определения его формы и степени поражения назначаются дополнительные инструментальные и лабораторные методы.
Лечение микроскопического колита
Основная цель лечения — достижение клинической ремиссии, которая определяется как реже трех актов дефекации в день, при отсутствии жидкого стула хотя бы одну неделю. Другая цель — улучшение качества жизни пациента с МК.
I. Лечение активной стадии болезни (стул 3 и более раз в день или водянистый стул хотя бы раз в сутки).
А. Общие рекомендации.
1. Исключение нестероидных противовоспалительных препаратов и (по возможности) лекарств, с которыми может быть связана язвенная болезнь (см. раздел «Факторы риска»). Отмена препарата должна осуществляться после обсуждения с профильным специалистом на основании анализа соотношения пользы и риска.
2. Избавление от табакокурения.
Б. Симптоматическая терапия. Лоперамид может применяться как самостоятельное средство (при умеренных симптомах МК) или в комбинации с основными препаратами.
В. Основная терапия.
1. Стероидные гормоны местного (будесонид) или системного (преднизолон, метилпреднизолон) действия.
2. Вспомогательные терапевтические средства, такие как секвестранты желчных кислот (холестирамин) и препараты висмута. Обычно их применяют в дополнение к гормональной терапии при ее неэффективности или самостоятельно у пациентов, не переносимых стероидные гормоны. Использование холестирамин целесообразно, так как МК часто сочетает с холерной диареей. Эффективность препаратов висмута до конца не установлена, но есть данные, что они могут снижать частоту дефекации, улучшать консистенцию стула и гистологическую картину слизистой оболочки толстой кишки.
3. Иммуносупрессоры (азатиоприн, меркаптопурин) могут использоваться при рецидивах после отмены стероидов.
4. Биологическая терапия, основанная на генно-инженерных препаратах группы ингибиторов фактора некроза опухоли альфа (инфликсимаб, адалимумаб и др.), может быть рассмотрена для пациентов с тяжелым течением МК и недостаточной эффективностью стероидов.
5. Хирургические методы, включая резекцию толстой кишки или наложение илеостомы (у пожилых пациентов), могут быть рассмотрены для больных с рефрактерным течением МК. Если базисная терапия не приносит результатов, следует пересмотреть диагноз.
II. Поддержание ремиссии МК.
Достижение клинической ремиссии не является основанием для прекращения терапии; пациенты с МК часто требуют поддерживающего лечения. Для поддержания ремиссии могут использоваться местные стероидные гормоны (будесонид) и иммуносупрессоры.
Примечание: препараты 5-аминосалициловой кислоты (месалазин) и пробиотики не показали своей эффективности в терапии МК.
Течение и прогноз микроскопического колита
МК представляет собой хроническое заболевание, для которого характерны периоды обострения и ремиссии. Ремиссия (т.е. неактивная форма болезни) может наступать как на фоне лечения, так и самостоятельно, но возврат симптомов часто наблюдается при прекращении терапии (30-60%).
Несмотря на то, что формально МК классифицируется как хроническое воспалительное заболевание кишечника, он не увеличивает риск развития рака толстой кишки. Частые рецидивы или сохраняющаяся симптоматика негативно влияют на качество жизни пациентов.
P.S. Описанный в начале статьи клинический случай завершился благоприятно. После проведения колоноскопии и взятия биопсий, пациентке поставили диагноз микроскопического (лимфоцитарного) колита. Начатая терапия с использованием местных стероидных гормонов оказалась очень эффективной: стул восстановился, исчезли императивные позывы к дефекации, боли в животе прекратились, а качество жизни значительно улучшилось.
Опыт других людей
Иван, 34 года, врач-гастроэнтеролог: «Когда ко мне на приём пришёл пациент с диагнозом лимфоплазмоцитарная инфильтрация толстой кишки, я сначала подробно объяснил ему, что это такое. Это состояние связано с более высоким количеством лимфоцитов и плазматических клеток в стенке кишечника, что может говорить о воспалительном процессе. Мы провели необходимые исследования, чтобы исключить другие патологии, а затем обсудили возможные методы лечения, включая диету и медикаменты.»
Мария, 28 лет, медицинская сестра: «Я столкнулась с пациентом, у которого была лимфоплазмоцитарная инфильтрация толстой кишки. Это состояние звучало пугающе, и я была заинтригована, когда узнала больше о нем от врача. Он объяснил, что это может быть связано с автоиммунными заболеваниями или хроническими воспалениями. Это действительно открытие для меня, и я теперь лучше понимаю, как важно следить за здоровьем кишечника.»
Алексей, 45 лет, пациент: «Когда мне поставили диагноз – лимфоплазмоцитарная инфильтрация толстой кишки, я был в замешательстве. Я не знал, что это такое. Врач объяснил, что это может быть проявлением воспаления и связано с разными факторами, включая стресс и питание. Он сказал, что это не приговор, но я должен быть внимательнее к своему здоровью и следить за симптомами. Я начал больше читать о своей болезни и стал более осознанно подходить к питанию.»
Вопросы по теме
Каковы основные симптомы лимфоплазмоцитарной инфильтрации толстой кишки?
Лимфоплазмоцитарная инфильтрация толстой кишки может проявляться различными симптомами, включая хроническую диарею, боли в животе, изменения в стуле и потерю веса. Некоторые пациенты могут также испытывать общую слабость и утомляемость. Однако стоит отметить, что у многих людей болезнь может протекать бессимптомно, что делает диагностику затруднительной.
Как лимфоплазмоцитарная инфильтрация связана с другими заболеваниями?
Лимфоплазмоцитарная инфильтрация толстой кишки может быть ассоциирована с другими воспалительными заболеваниями кишечника, такими как язвенный колит или болезнь Крона. Также она может возникать на фоне аутоиммунных расстройств или хронических инфекций. Правильная диагностика и понимание связей между этими состояниями важны для выбора подходящей терапии.
Какие методы диагностики используются для выявления лимфоплазмоцитарной инфильтрации?
Для диагностики лимфоплазмоцитарной инфильтрации толстой кишки обычно применяются эндоскопические методы, такие как колоноскопия, которые позволяют визуально оценить состояние кишечника и взять биопсию для гистологического исследования. Также могут использоваться методы визуализации, например, компьютерная томография или МРТ. Анализы крови также могут помочь в выявлении признаков воспаления.