Очаговый коллапс периваскулярный и перигландуллярный фиброз представляет собой патологический процесс, при котором происходит замещение нормальной ткани соединительной тканью в области сосудов и желез. Это может быть связано с хроническим воспалением, нарушением кровообращения или другими факторами, что приводит к ухудшению функции затронутых органов.
Данный процесс может наблюдаться при различных заболеваниях, включая хронический панкреатит и цирроз печени. Оценка степени коллапса и фиброза важна для диагностики и выбора оптимальной тактики лечения, поскольку игнорирование этих изменений может привести к серьезным осложнениям.
- Определение: Очаговый коллапс периваскулярный и перигландуллярный фиброз характеризуется изменениями в соединительных тканях вокруг сосудов и желез.
- Причины: Стресс, воспалительные процессы и аутоиммунные заболевания могут способствовать развитию фиброза.
- Симптоматика: Обострение хронических заболеваний, болевые ощущения, нарушения функций органов.
- Диагностика: Осуществляется при помощи визуализирующих методов и гистологического анализа.
- Лечение: Включает медикаментозную терапию для контроля воспаления и восстановление функциональности органов.
- Прогноз: В зависимости от своевременности обращения, степень реверсии фиброзных изменений может варьироваться.
Профилактика фиброза путей оттока после синустрабекулэктомии при первичной открытоугольной глаукоме (ПОУГ)
Актуальность. Процесс формирования фиброзных изменений в области новых путей оттока, создаваемых в ходе антиглаукомных оперативных вмешательств проникающего характера, зачастую приводит к недостаточной гипотензивной реакции после операции. Одной из возможных причин развития фибротических процессов в оттоковых путях и образовании рубцовой фильтрационной подушки может быть накопление крови под склеральным лоскутом и в области фистулы.
Цель. Провести оценку эффективности применения фибринолитика тромбовазима® в качестве профилактического средства против фибротизации хирургически созданных каналов для оттока внутриглазной жидкости при первичной открытоугольной глаукоме.
Материал и методы. 26 пациентов в возрасте 52-76 лет с ПОУГ II-III стадии и давлением внутри глаза от 27 до 35 мм рт. ст. underwent синустрабекулэктомию с базальной иридэктомией. В послеоперационный период 11 человек (первая группа) получали противовоспалительную и, при необходимости, гипотензивную терапию, в то время как 15 человек (вторая группа) дополнительно принимали тромбовазим® в дозировке 3 таблетки (600 ЕД) дважды в день в течение 5 дней. Динамика ВГД фиксировалась на 4-7 сутки после операции, а также через 1, 3, 6 и 12 месяцев.
Результаты. Пациенты обеих групп на 4-7 сутки имели нормотонус или легкую гипотонию. Через 1 мес. существенной разницы в уровнях ВГД по группам не отмечалось. Через 3, 6 и 12 мес. ВГД в 1 группе составило 19,2±1,8, 21,8±2,1 и 23,4±2,4 мм рт. ст, во 2 группе – 16,8±1,2, 18,1± 1,6 и 18,0±1,4 мм рт. ст. соответственно.
К концу года декомпенсация ВГД была зарегистрирована у 36,4% пациентов из первой группы, тогда как во второй группе случаев декомпенсации не зафиксировано.
Вывод. Возможные фибринолитические, противовоспалительные и цитопротективные действия тромбовазима® дают основание для его применения в целях предотвращения рубцовых изменений в хирургии первичной открытоугольной глаукомы.
Фиброз и липоматоз миокарда разных отделов сердца у больных с его врожденной и приобретенной патологией, сопровождающейся гипертрофией миокарда желудочков
Цель: Определение фиброза и липоматоза миокарда разных отделов сердца и их корреляции с рядом морфологических и клинических показателей у больных с врожденными и приобретенными заболеваниями сердца. Методы: Были изучены фрагменты миокарда передней и задней стенки левого (ЛЖ) и правого желудочков (ПЖ), и выводного отдела правого желудочка сердца, полученные при аутопсии у 20 пациентов (10 женщин,10 мужчин) с ишемической болезнью сердца (8 наблюдений), клапанными пороками сердца (6 наблюдений), случай с гипертрофической кардиомиопатией, мультифокальным атеросклерозом (2 наблюдения), дефектом межпредсердной перегородки (2 наблюдения).
У 12 из 20 обследованных пациентов были выявлены нарушения в ритме сердца. Во всех случаях наблюдалась значительная гипертрофия миокарда желудочков (средний вес сердца составил 680±240 г). Парафиновые срезы толщиной 5 мкм были окрашены гематоксилином и эозином, а также по методу ван Гизона.
Степень выраженности интерстициального и периваскулярного фиброза миокарда желудочков определялась путем исследования препаратов, окрашенных по методу ван Гизона, в то время как степень липоматоза в выходной части миокарда правого желудочка оценивалась в препаратах, окрашенных гематоксилином и эозином, с увеличением в 20 раз. Результаты обрабатывались с помощью морфометрической программы ImageProPlus и представляли собой процентное соотношение от площади среза. Корреляционный анализ, выполненный по методу Спирмена, позволил сравнить фиброз и липоматоз с разными клиническими и морфологическими показателями пациентов.
Результаты: Фиброз миокарда правого желудочка у мужчин составил в среднем 20,4 ± 5,0%, у женщин — 23,2 ± 4,1%; фиброз миокарда левого желудочка у мужчин составил 19,9 ± 1,3%, у женщин — 23,3 ± 0,3%. В выходной части правого желудочка наблюдался липоматоз различной выраженности, от незначительного (3,8%) до резко выраженного (26,1%). Статистически значимых различий в степени фиброза миокарда между мужчинами и женщинами не установлено.
Сравнение фиброза у мужчин и женщин с ишемической болезнью сердца выявило, что степень фиброза не различалась и не зависела от выраженности гипертрофии миокарда желудочков. Была найдена значимая положительная корреляция между фиброзом задней стенки правого желудочка (r= 0,62; p= 0,01) и выходной частью правого желудочка (r= 0,53; p= 0,01) с нарушениями ритма сердца, а также обратная корреляция выраженности липоматоза выходной части правого желудочка с толщиной стенки правого желудочка (r= -0,53; p=0,02).
Выводы: 1) Степень фиброза в разных отделах желудочков не отличается и остается стабильной, вне зависимости от вида патологии (ИБС, КМП, клапанная патология, мультифокальный атеросклероз). Этот процесс регулируется на протяжении всей жизни и не зависит от пола или возраста пациента. 2) Выраженность склеротических изменений задней стенки и выходного отдела миокарда правого желудочка связана с вероятностью возникновения сердечных нарушений у больных с сердечно-сосудистой патологией. 3) Подтверждена пропорциональная зависимость площади фиброза от толщины стенки миокарда правого желудочка.
Очаговый коллапс периваскулярного и перигландулярного фиброза представляет собой интересный объект для изучения в рамках патологии. Этот процесс затрагивает соединительные ткани и может считаться результатом различных заболеваний, включая воспалительные и дегенеративные изменения. На первом этапе важно отметить, что периваскулярный фиброз связан с изменениями в стенках сосудов, которые могут происходить в ответ на хроническое воспаление или ишемические процессы. Эти изменения не только отражают реакцию организма на повреждения, но и могут значительно влиять на функционирование прилежащих тканей.
Когда речь идет о перигландулярном фиброзе, акцент стоит делать на его связи с различными заболеваниями, такими как хронический панкреатит или гепатит. В этом контексте фиброз служит своеобразным защитным механизмом, однако его чрезмерное развитие может приводить к ухудшению функции органов. Образование фиброзной ткани вокруг желёз и сосудов не только ограничивает их подвижность, но и может создавать препятствия для нормального обмена веществ. Это особенно актуально для эндокринных желёз, где такие изменения могут приводить к гормональным нарушениям.
Важным аспектом является необходимость ранней диагностики и лечения этих патологий. Мы должны учитывать, что периваскулярный и перигландулярный фиброз могут быть проявлением более серьёзных процессов, таких как автоиммунные заболевания. Поэтому важно проводить комплексное обследование пациентов, позволяющее выявить причину изменений и адекватно подойти к их лечению. Лишь с помощью мультидисциплинарного подхода можно добиться успешных результатов в управлении данными состояниями и улучшении качества жизни пациентов.
Диагностика заболевания
Для уточнения диагноза и оценки тяжести состояния могут быть необходимы специальные методы обследования.
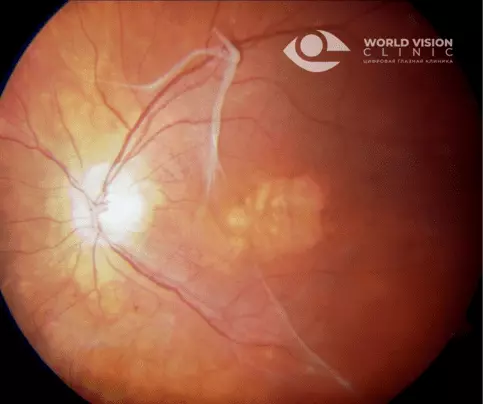
*Плотные соединительно-тканные мембраны на поверхности сетчатки
Процедура осмотра заднего сегмента глаза для выявления изменений в зрительной системе называется офтальмоскопия. Она является безопасной, бесконтактной и безболезненной, что позволяет проводить ее всем пациентам, включая беременных. Для расширения зрачков и улучшения видимости перед процедурой вводят мидриатики. Офтальмоскопия помогает обнаружить на поверхности сетчатки полупрозрачную блестящую оболочку с характерными складками.
- Ультразвуковое исследование (УЗИ) глаз
Эта процедура основывается на использовании ультразвуковых волн, что дает врачу возможность оценить состояние глазного яблока, сетчатой оболочки, хрусталика, глазного дна, а также мышц и оболочек глаза. УЗИ является безопасным и безболезненным методом диагностики, не требующим специальной подготовки пациента. Однако он демонстрирует высокую информативность в случаях обширной патологии глазного дна.
- Флюоресцентная ангиография
Диагностическая процедура, позволяющая обнаружить патологические изменения на уровне микроциркуляции сетчатки и зрительного нерва.
- Оптическая когерентная томография (ОКТ)
Это высокоточний, безболезненный и бесконтактный диагностический метод, позволяющий визуализировать структуру органов зрения и выявлять даже мельчайшие отклонения от нормы. ОКТ глаза можно сравнить с компьютерной томографией и УЗИ, но с гораздо более высоким разрешением. Этот метод позволяет обнаруживать повреждения до 4 микрон. С его помощью можно мониторить скорость развития фиброза, его влияние на состояние сетчатки, наличие утолщений, отека макулы и других нарушений, влияющих на сетчатку. Кроме того, данная процедура позволяет контролировать процесс реабилитации после хирургического вмешательства.
Лечение
Эпиретинальная мембрана иногда может не требовать медицинского вмешательства, если снижение зрительной функции несущественно и не мешает нормальной жизни пациента. Тем не менее, если фиброз приводит к значительному падению остроты зрения и ухудшению качества жизни, необходимо проводить оперативное вмешательство.
Наиболее распространенной процедурой является витрэктомия, во время которой удаляются стекловидное тело в зоне формирования мембраны и осуществляется «мембранопилинг», то есть хирургическое удаление мембраны.
Своевременное обследование зрения, особенно оценка состояния сетчатки, имеет первостепенное значение для поддержания здоровья глаз. Осмотр сетчатки помогает выявить или исключить различные патологии, такие как глаукома, диабетическая ретинопатия и другие. Не откладывайте заботу о своем зрении – запишитесь на диагностику на современном офтальмологическом оборудовании в Москве уже сегодня.
Методы диагностики
Первый этап обследования включает в себя общеклинические анализы крови, мочи и ЭКГ. Однако эти методы позволяют лишь определить наличие воспалительного или ишемического процесса в миокарде, поэтому для диагностики фиброза клапанов сердца необходимо использование инструментальных методов:

- УЗИ сердца – наиболее надежный метод, позволяющий выявить степень сужения или недостаточности клапана, оценить сократимую способность миокарда и объем крови, поступающей в аорту во время систолы.
- Рентгенография помогает обнаружить гипертрофию миокарда как ответ на перегрузку сердца, застойные явления в легких и кальциевые отложения на клапанах.
- КТ и МРТ могут быть проведены при необходимости для дифференциальной диагностики или перед операцией.
Лечение патологии
При отсутствии симптомов фиброза клапанов медикаментозная терапия не назначается. Однако при наличии сердечной недостаточности рекомендуется медицинское лечение:
- сердечные гликозиды (Целанид, Строфантин, Дигоксин);
- диуретики (Индап, Верошпирон, Трифас);
- гипотензивные и антиаритмические препараты при наличии показаний.

Лекарства, применяемые при фиброзе, действуют только на симптомы, вызванные данным состоянием. Поэтому для достижения радикального улучшения состояния рекомендуется хирургическое вмешательство. Это может быть необходимо при сердечной декомпенсации.
Помимо операций на открытом сердце с использованием аппарата искусственного кровообращения, также используют малоинвазивные методы доступа через крупные артерии.
При незначительном повреждении створок клапана применяют пластику, наложение швов, рассечение спаек. Гемодинамически значимые стенозы или недостаточности устраняются путём имплантации искусственных клапанов, которые могут быть как механическими, так и биологическими, произведенными из донорского или животного материала.
Поствоспалительный процесс
Воспаление плевры приводит утолщению листков за счет фиброза. В большинстве случаев утолщение разрешается практически полностью. У некоторых пациентов оставляют небольшую степень плеврального утолщения, что обычно не вызывает каких-либо симптомов или нарушений легочной функции. В отдельных случаях вокруг легкого формируется плотная фиброзная капсула, которая не позволяет ему расправляться, ухудшает его функцию и смещает средостение на сторону поражения.
На рентгеновских снимках органов грудной клетки могут быть замечены утолщения плевры (панцирное легкое). Рентгенография не всегда позволяет однозначно различить локальное утолщение плевры и осумкованный выпот, поэтому в таких случаях применяется КТ.
Фиброз плевры может быть обызвествлен, и кальцинаты имеют высокую рентгенологическую плотность; при этом почти всегда затрагивается висцеральный листок плевры. Поствоспалительные кальцификации обычно наблюдаются односторонне.
Обусловленные воздействием асбеста
Воздействие асбеста способно привести к образованию фокального фиброза плевры, иногда сопровождаемого кальцинозом, который может проявиться через 20 лет или более после контакта.
Для выявления заболеваний применяют рентгенографию органов грудной области. Размер поврежденных участков может колебаться от нескольких миллиметров до 10 сантиметров. Патология может затрагивать как висцеральные, так и париетальные оболочки плевры и перикарда, однако, при воздействии асбеста, наблюдается двустороннее поражение плевры в нижних двух третях грудной клетки.
Кальциноз чаще всего затрагивает париетальную диафрагмальную плевру, не затрагивая при этом реберно-диафрагмальные синусы и верхние участки. Кальцификация может выступать в качестве единственного показателя воздействия асбеста. Воздействие асбеста также предрасполагает к формированию плотного фиброза висцеральной плевры, толщина которого может превышать 1 см.
Причины
Удаление стекловидного тела от поверхности сетчатки является главной причиной возникновения эпиретинальной мембраны. Обычно данная патология наблюдается у людей старше пятидесяти лет, и с возрастом вероятность её проявления увеличивается.
Эпиретинальный фиброз также может являться следствием различных офтальмологических заболеваний, таких как увеит или отслойка сетчатки. Риск формирования эпимакулярной мембраны повышается у пациентов с диабетом (диабетическая ретинопатия). Кроме того, травмы глазного яблока или хирургические вмешательства по поводу офтальмологических заболеваний также могут стать причиной этой патологии.
Проявления эпиретинального фиброза
Эпимакулярная мембрана может вызывать нарушение зрения, степень которого варьируется от легких отклонений до серьезной дисфункции. Пациенты часто отмечают ухудшение четкости изображения и искажение контуров объектов. У них могут возникнуть затруднения при чтении, особенно мелкого текста, и им сложно разглядеть мелкие предметы. Размер слепого пятна может увеличиваться. Обычно эпиретинальный фиброз наблюдается лишь на одной стороне, и изменения в области зрения со временем не становятся более серьезными.
Для диагностики данной патологии достаточно провести офтальмоскопию и внимательно исследовать структуры глазного дна. Также необходимо выполнить ангиографию для более точного подтверждения диагноза. В запущенных случаях могут быть обнаружены различные изменения, включая отек макулы.
Дополнительная флуоресцентная ангиография помогает исключить другие патологии глаза. Также можно провести оптическую когерентную томографию, которая помогает измерить толщину макулы и выявить признаки макулярного отека.

Лечение и наблюдение пациента с фиброзом клапанного аппарата
На специализированных форумах часто задают вопрос, возможно ли лечение фиброза народными средствами. Ответ будет однозначно отрицательным: таких методик не существует. Эта проблема представляет собой большую сложность и в контексте современного медицинского подхода.
Важно понимать, что медикаментозная терапия назначается только при наличии сердечной недостаточности и включает:
- сердечные гликозиды — Целанид, Дигоксин, Строфантин;
- диуретики — Трифас, Индап, Верошпирон;
- в случае необходимости гипотензивные и антиаритмические препараты.
Применение медикаментов позволяет лишь облегчить симптомы, связанные с фиброзом, не оказывая влияния на прогрессирование болезни.
Radikal’noye lechenie vklyuchayet sleduyushchie metody:
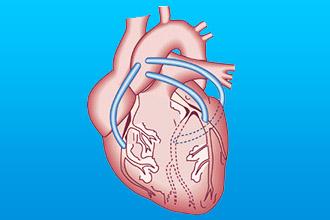
- протезирование клапанов, которое включает замену поврежденной структуры на механическую или биологическую, обычно с использованием срединной стернотомии и аппарата искусственного кровообращения;
- закрытая или открытая митральная комиссуротомия для рассечения патологических соединений между створками клапана;
- аортокоронарное шунтирование;
- эндоваскулярное протезирование, осуществляемое через бедренные сосуды без необходимости общего наркоза, что показано пациентам с тяжелыми хроническими заболеваниями;
- пересадка клапанов, что является сравнительно новым методом.
Показаниями для хирургического вмешательства при фиброзе являются:
- дальнейшее развитие процесса;
- сжижение створок и сухожильных нитей;
- выраженный кальциноз.
После операции пациент должен находиться под постоянным наблюдением кардиолога, рекомендуется ежегодное медицинское обследование и лечение в специализированном санатории, связанном с кардиологией или кардиоревматологией.
Опыт других людей
Мария, 34 года, рассказывает: «У моего мужа был поставлен диагноз периваскулярного фиброза после обследования, когда он пожаловался на постоянные боли в области печени. Мы очень переживали, потому что не знали, что это может означать. Врач объяснил, что это состояние связано с изменениями в тканях, окружающих сосуды, и может быть вызвано различными причинами, включая инфекции и воспаления. Мы начали больше уделять внимания его диете и здоровью, стали вместе заниматься спортом. С каждым месяцем его состояние улучшалось, и мы были очень довольны результатами.»
Иван, 40 лет, делится: «У меня была проблема с диагностикой перигландулярного фиброза. Врачи долго не могли понять, в чем дело. Когда наконец поставили диагноз, мне объяснили, что это заболевание связано с изменением в области надпочечников. Испугался, конечно, было много стрессов, но я решил не сдаваться. Начал исследовать темы питания и образа жизни, стал много гулять на свежем воздухе и бросил курить. Это заметно улучшило мое самочувствие, и я научился справляться с эмоциональными тяжестями.»
Анна, 29 лет, вспоминает: «Я столкнулась с проблемой периваскулярного фиброза во время беременности. У меня возникли странные симптомы, и я обратилась к врачу, который направил на УЗИ. Была очень испугана, узнав, что это может повлиять на ребенка. К счастью, медицинская команда была очень внимательной и объяснила, что, несмотря на диагноз, с правильным наблюдением и лечением все будет в порядке. После родов я начала заниматься своим здоровьем, стала больше интересоваться фиброзом и его причинами, и теперь стараюсь следить за своим образом жизни.»
Вопросы по теме
Какова роль периваскулярного и перигландуллярного фиброза в патогенезе заболеваний, связанных с аутоиммунными нарушениями?
Периваскулярный и перигландуллярный фиброз могут играть ключевую роль в патогенезе аутоиммунных заболеваний, так как они создают микросреду, способствующую воспалительным процессам. Эти фиброзные изменения приводят к нарушению нормальной анатомии и функции тканей, формируя барьеры для клеток иммунной системы и затрудняя доступ к очагам воспаления. Таким образом, фиброз может способствовать хроническому воспалению и поддерживать патологический процесс в окружающих тканях.
Какие методы диагностики применяются для выявления очагового коллапса периваскулярного и перигландуллярного фиброза?
Для диагностики очагового коллапса используются различные методы, включая ультразвуковое исследование, компьютерную томографию и магнитно-резонансную томографию. Эти методы позволяют визуализировать изменения в тканях и выявлять фиброз на ранних стадиях. Кроме того, биопсия может быть использована для микроскопического анализа, что обеспечивает более точное определение степени и характера поражений. Также могут применяться серологические тесты для определения аутоиммунных маркеров.
Какие подходы к лечению периваскулярного и перигландуллярного фиброза существуют в современной медицине?
Лечение периваскулярного и перигландуллярного фиброза зависит от основной причины их возникновения. В случае аутоиммунных заболеваний могут применяться иммуносупрессивные препараты для уменьшения воспаления и замедления прогрессирования фиброза. Кроме того, используются физиотерапевтические методы, направленные на восстановление функции тканей. В более тяжелых случаях может быть показано хирургическое вмешательство для удаления фиброзных очагов. Комплексный подход к лечению включает в себя также изменение образа жизни и диетотерапию, что может существенно улучшить состояние пациента.




