Пульмонит легкого — это воспалительное заболевание, которое затрагивает легочную ткань. Оно может возникать в результате воздействия различных факторов, включая инфекции, аллергены, химические вещества или радиацию. Основными симптомами пульмонита являются кашель, одышка и иногда лихорадка.
В медицинском контексте расшифровка термина «пульмонит» происходит от латинского слова «pulmo», что означает «легкое», и суффикса «-ит», указывающего на воспаление. Таким образом, пульмонит переводится как «воспаление легких», и его диагностика и лечение требуют комплексного подхода, включая рентгенографию, анализы и применение противовоспалительных препаратов.
- Пульмонит легкого — это воспаление лёгочной ткани, чаще всего вызванное инфекциями, аллергенами или токсическими веществами.
- Симптомы включают кашель, одышку, боли в груди и общую слабость.
- Диагностика основывается на клинических данных, рентгенограммах и лабораторных тестах.
- Лечение зависит от причины заболевания и может включать антибиотики, противовоспалительные препараты и кислородную терапию.
- Своевременное лечение пульмонита важно для предотвращения осложнений, таких как дыхательная недостаточность.
Общая информация о пневмонитах (пульмонитах) у детей и взрослых
Пневмонит (или пульмонит) — это заболевание, которое затрагивает структуру и функции легочных альвеол и интерстициальной ткани. Данная патология чаще всего наблюдается у младенцев в возрасте до 1,5 лет, а также у лиц, работающих в аграрной сфере и производстве. Пневмонит требует подробной диагностики и подбора индивидуальной лечебной стратегии.
Это воспаление легких, связанное с изменениями в стенках альвеол и легочной паренхиме, в основном не инфекционного характера (по МКБ-10 — J67, J68, J69, J70). При этом типе заболевания не наблюдается экссудации внутри альвеол. Основной механизм патологии включает пролиферацию соединительной ткани в альвеолах, что мешает нормальному кислородному обмену.
В зависимости от течения болезни различают три формы пневмонита:
- молниеносный (острый);
- острый;
- хронический.
В зависимости от причины классификация включает следующие типы патологии:
- идиопатический (первичный);
- токсический;
- уремический;
- лучевой;
- аллергический;
- аутоиммунный;
- аспирационный.
Некоторые медики выделяют обтурационный пневмонит, который возникает на фоне нарушения проходимости дыхательных путей.
Причины и механизм развития
Часто установить точную причину воспаления у конкретного пациента бывает трудно. Потенциальными факторами риска возникновения пневмонита могут быть:
- лекарственные средства — такие как ацетилсалициловая кислота, антибиотики, антиаритмики, химиотерапевтические препараты;
- аллергены — например, плесневые грибы, перья птиц, шерсть животных, пыльца и другие компоненты, которые могут вызвать гиперчувствительность;
- лучевая терапия — применяется при лечении злокачественных опухолей легких и груди;
- аспирация — случайное вдыхание разных веществ, включая твердые частицы (например, пищу) и жидкости.
Риск развития пневмонита повышается при воздействии определенных условий:
- работа в сельском хозяйстве, когда идет постоянный контакт с птичьим пометом, пестицидами и вдыханием токсичных газов;
- ситуации, способные привести к попаданию желудочного содержимого в легкие — например, при потере сознания или алкогольном опьянении;
- системные заболевания (такие как системная красная волчанка, ревматоидный артрит, гранулематоз Вегенера).
У младенцев часто наблюдается срыгивание, при котором молоко или смесь могут оказаться в дыхательных путях и добраться до альвеол.
На формирование и течение пневмонита влияет нарушение процессов обмена и выведения токсинов из организма. Существует даже особое состояние – уремический пневмонит, обусловленный снижением функции почек.
Симптомы и первые признаки
На начальных стадиях пневмонита клинические симптомы могут отсутствовать, но по мере прогрессирования заболевания отмечается:
- повышение температуры;
- избыточная потливость;
- затрудненное дыхание;
- быстрая утомляемость;
- синюшность кожи;
- постоянный сухой кашель;
- дискомфорт и боль в груди;
- приступы удушья.
Диагностика

При подозрении на пневмонит пациенту назначают полное обследование, которое включает:
- Сбор истории болезни.
- Физикальный осмотр.
- Рентгенографию грудной клетки.
- Бронхоскопию.
- Компьютерную томографию и магнитно-резонансную томографию легких.
- Гемограмму — для определения воспалительных и аллергических маркеров.
- Общий анализ мочи — для оценки функции почек.
- Биохимический анализ крови — на содержание глюкозы, общего белка и его фракций, мочевины, креатинина.
- Бактериологический посев мокроты.
- Цитологическое исследование образцов альвеолярной ткани.
- Анализ газов артериальной крови.
Пульмонит легкого — это воспалительное заболевание легочной ткани, которое может быть вызвано различными факторами, включая инфекционные агенты, аллергены, химические вещества или радиацию. Важным аспектом диагностики является понимание этиологии заболевания, поскольку от этого зависит подбор терапевтических мер. Например, пульмонит может развиваться в результате инфекций, таких как вирусные или бактериальные пневмонии, или же в ответ на вдыхание раздражающих веществ, например, дыма или пыли.
Симптомы пульмонита могут варьироваться, но чаще всего пациенты жалуются на кашель, одышку, повышенную температуру и общую слабость. При этом изменение клинической картины может происходить быстро, что требует своевременного обращения к врачу и проведения необходимой диагностики, включая рентгенографию легких или компьютерную томографию. Ранняя диагностика важна для предотвращения осложнений, таких как дыхательная недостаточность или хронические легочные заболевания.
В медицинской практике пульмонит нередко требует комплексного подхода к лечению, включая применение противовоспалительных средств, антибиотиков и иммуносупрессоров, в зависимости от причина его возникновения. Кроме того, важно учитывать индивидуальные особенности пациента, чтобы минимизировать риск побочных эффектов и достичь оптимального исхода лечения. Таким образом, пульмонит легкого — это серьёзное состояние, требующее внимательного подхода и глубокого понимания клинической картины.
Диагностика пневмонита
Предварительный диагноз пневмонита врач может установить на основании визуального обследования пациента, если налицо характерные признаки и симптомы.
Для подтверждения диагноза используются данные полученных исследований и анализов:
- Общий анализ крови (при пневмоните отмечается повышение СОЭ и сдвиг лейкоцитарной формулы);
- Анализ мокроты на наличие патогенных микроорганизмов;
- Рентгенография и бронхоскопия (это позволяет визуально оценить степень изменений в дыхательных путях и определить размеры поражений).
В тяжелых случаях, когда результаты исследований недостаточны для окончательной диагностики, может потребоваться дополнительное обследование с использованием МРТ и биопсии альвеолярной ткани.
Лечение
Схема терапии определяется терапевтом на основе тяжести заболевания и его разновидности.
Обычно в стандартный курс лечения входят:
- препараты (кортикостероиды, цитостатики, иммуносупрессоры, глюкокортикоиды);
- антибиотики (назначаются только при вирусном пневмоните);
- жаропонижающие и болеутоляющие средства (для восстановления сил пациента);
- фитотерапия (ингаляции и препараты с витаминами);
- при аспирационном пневмоните необходимо оперативно удалить пищевые остатки из органов дыхания.
Для поддержки организма в процессе лечения, укрепления иммунитета и содействия быстрому выздоровлению пациентам рекомендуется следовать ряду советов от врача:
- необходимо пересмотреть рацион, увеличить его содержание витаминов и минералов. Важно, чтобы в меню были свежие соки, овощи, фрукты, молочные продукты, рыба и мясные блюда;
- время на свежем воздухе полезно для насыщения организма кислородом; прогулки должны быть ежедневными;
- во время лечения следует ограничить физическую активность.
Последствия и профилактика
Исключить развитие возможных осложнений пневмонита (абсцессов, рака легких) можно придерживаясь несложных правил профилактики:
- Полное избавление от вредных привычек;
- Профилактика респираторных инфекций;
- Регулярные медицинские осмотры;
- Избегание контактов с возможными аллергенами;
- Умеренные физические нагрузки.
Диагностические мероприятия
Диагностику данного заболевания осуществляет врач-пульмонолог. При появлении первых симптомов и признаков важно как можно скорее обратиться за медицинской помощью. Раннее начало лечения практически всегда приносит ожидаемые результаты.
Диагностика начинается с физикального осмотра и изучения истории болезни пациента. Для получения полной клинической картины проводятся разные инструменты и лабораторные исследования.
В лабораторные исследования входят общий и биохимический анализы крови, оценка газов крови, микроскопия и бактериологическое исследование мокроты. К наиболее информативным инструментальным методам относят рентгенографию легких, бронхоскопию, компьютерную и магнитно-резонансную томографию грудной клетки. При необходимости в ходе бронхоскопии можно взять образец альвеолярной ткани для биопсии, что позволяет дополнить лабораторные исследования анализом взятого биоптата. На основании всех полученных данных и с учетом индивидуальных особенностей пациента врач разрабатывает наиболее эффективный план лечения для каждого конкретного случая.
Основу комплексного лечения составляют методы консервативной терапии. Главными задачами медикаментозной терапии являются устранение причин заболевания и сдерживание воспалительного процесса. Лекарственные средства включают глюкокортикостероиды, цитостатики и препараты, стимулирующие иммунную систему. В процессе лечения следует уделить внимание диетотерапии, физиотерапии, кислородным ингаляциям и витаминотерапии.
Что такое бронхиолит
Данный термин используется для описания воспалительных процессов, которые локализуются в дистальных дыхательных путях малого диаметра (до 2 мм). Различают терминальные и респираторные бронхиолы. Первые являются частью вторичной доли легкого и обеспечивают проводимость воздуха. Респираторные бронхиолы начинаются от терминальных и соединяются с альвеолами, участвуя в процессе газообмена.
Учитывая малый диаметр дистальных бронхиол, воспаление приводит к сужению просвета и недостаточной воздухопроводимости. Некоторые формы таких заболеваний классифицируются как облитерирующие болезни легких в зависимости от их характера.
По течению выделяются острый и хронический бронхиолит. В зависимости от степени распространения различают очаговое и диффузное поражение легочной ткани.
В соответствии с гистоморфологическими изменениями стенок выделяют следующие формы бронхиолита:
- фолликулярный;
- целлюлярный;
- констриктивный;
- пылевой;
- диффузный панбронхиолит.
По степени повреждения процесс делится на три основные стадии:
- катаральная — отек и воспаления стенок, морфологические признаки слабо выражены;
- слизистая — патологические изменения прогрессируют, охватывая бронхи и обструкцию за счет выделения мокроты;
- некротическая — внутренние слои слизистой оболочки повреждены, образуются рубцы из соединительной ткани, что может привести к пневмосклерозу.
Тяжесть течения заболевания зависит от этиологии и объема поражения легких. При хроническом облитерирующем бронхиолите различают одно- и двусторонние процессы. Осложнением последнего является выраженная сердечно-легочная недостаточность. Прогноз при двустороннем поражении менее благоприятный.
Причины и симптомы бронхиолита у взрослых
Состав возбудителей, ответственных за возникновение обструктивных процессов в дыхательных путях, претерпевает изменения на протяжении жизни. В случае инфекционной природы острого бронхиолита у детей наиболее часто выявляется респираторно-синтициальный вирус. У взрослых же причинами становятся вирусы гриппа, ОРВИ и штаммы герпеса. Бактериальные инфекции, включая пневмококки и стафилококки, встречаются реже, так же как и условно-патогенные грибки рода кандида.
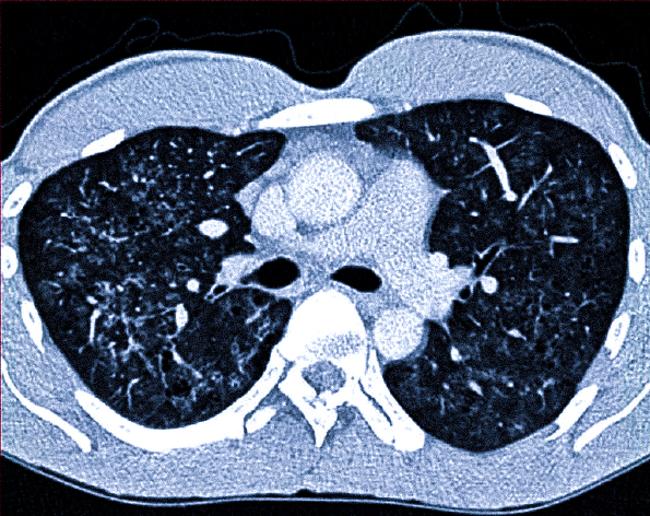
Изображение КТ при респираторном бронхиолите
Это заболевание может возникать на фоне пневмонии, пульмонита и различных легочных заболеваний. В редких случаях врачи сообщают о наличии идиопатической формы воспалительного процесса.
Аутоиммунный бронхиолит вызывается сенсибилизацией организма и реакцией на аллергены.
Существует множество других факторов, способствующих воспалению дыхательных путей:
- длительный курс приема медикаментов;
- курение (респираторный бронхиолит);
- заболевания кишечника;
- аспирация;
- кишечные расстройства;
- влияние токсичных веществ на легкие;
- синдром Стивенса-Джонсона;
- аутоиммунные патологии с диффузным повреждением соединительных тканей;
- облучение;
- пересадка органов и прочее.
Лица с иммунодефицитом также находятся в группе повышенного риска.
Клинические проявления облитерирующего бронхиолита включают признаки воспалительного процесса:
- температура тела может подниматься до 38-39 градусов;
- сухой, приступообразный кашель;
- риноэритема;
- слезотечение и выделения из глаз;
- симптомы интоксикации.
При тяжёлых формах заболевания к указанным симптомам добавляются проявления дыхательной недостаточности. Если в воздуховодах накапливается значительное количество слизи, то у пациента наблюдается свистящее дыхание. Степень выраженности клинических признаков зависит от общего состояния здоровья больного и обширности поражения терминальных и респираторных бронхиол.
Дифференциальную диагностику заболевания проводят с хроническими облитерирующими болезнями легких (бронхиальной астмой, эмфиземой), пневмонией и др.
Методы лечения
На основании проведенных исследований пульмонолог может рекомендовать хирургическое (радикальное) или консервативное (медикаментозное и аппаратное) лечение, а также режим и диету. При необходимости, он может направить пациента на дообследование к другим специалистам, если выявлена проблема, выходящая за пределы его сферы компетенции (например, подозрение на опухоль или туберкулез).
Медикаментозное лечение может быть разнообразным и будет зависеть от клинической картины и результатов анализов:
- Антибактериальная терапия (при бактериальных бронхитах и пневмонии);
- Противовоспалительные средства (НПВС и стероиды) при выраженном отеке;
- Применение противокашлевых препаратов либо отхаркивающих средств;
- Средства, устраняющие бронхоспазм и расширяющие бронхи: адреномиметики, холиноблокаторы, спазмолитики;
- Введение антисептиков может проводиться эндоскопическим способом или через плевральную пункцию (при плевритах, пневмотораксе).
Лекарственная терапия может принимать различные формы.
Медикаментозное лечение
Аппаратные и инструментальные методы лечения могут включать:
- Электрофорез с использованием различных лекарственных растворов;
- Прогревания;
- Бронхоскопию с применением антисептиков;
- Плевральная пункция (проводится торакальным хирургом) для удаления жидкости или гноя с промыванием полости антисептиками и внутриполостным введением антибиотиков;
Все назначения проводятся врачом после детального изучения каждого клинического случая. Многие процедуры требуют пребывания пациента в стационаре, и для некоторых заболеваний может потребоваться длительная госпитализация.
Профилактика
Консультация у пульмонолога может иметь и профилактическую направленность. Например, хроники часто посещают пульмонолога для мониторинга состояния здоровья, стремясь продлить период ремиссии и облегчить симптомы возможных рецидивов.

Для предотвращения заболеваний органов дыхания врач может рекомендовать укрепление организма и активный образ жизни.
Для предупреждения заболеваний дыхательной системы всем пациентам рекомендуется:
- избегать курения;
- предохраняться от инфекций (вакцинация и соблюдение личной гигиены помогут в этом);
- минимизировать контакт с потенциальными аллергенами;
- исключить воздействие вредных факторов (при работе в условиях высокой запыленности или с токсичными веществами строго соблюдать технику безопасности и использовать средства защиты);
- соблюдать здоровое питание;
- укреплять дыхательную систему (дыхательные упражнения, пение, игра на духовых инструментах);
- заниматься закаливанием и вести активный образ жизни.
Опыт других людей
Мария, 30 лет, врач общей практики: «Пульмонит легкого — это воспаление легочной ткани, которое может возникать по самым разным причинам, включая инфекции, аллергию и даже воздействие токсичных веществ. В медицине расшифровка этого термина довольно проста: ‘пульмо’ обозначает легкие, а ‘нит’ указывает на воспаление. Важно своевременно диагностировать это состояние, чтобы предотвратить возможные осложнения.»
Александр, 45 лет, инженер: «Я узнал о пульмоните легкого, когда у моего друга диагностировали это заболевание. Он жаловался на боль в груди и одышку. Врач объяснил, что это воспаление легочной ткани. Мне стало интересно, как такая вещь может влиять на здоровье. В расшифровке ‘пульмонит’ мы видим ‘пульмо’ и ‘нит’, что дает понять, что речь идет о легких и их воспалении. Это достаточно серьезное состояние, которое требует внимательного подхода.»
Екатерина, 28 лет, журналист: «Когда я слышала о пульмоните легкого, мне было сложно представить, что именно это такое. Узнав больше, я поняла, что это воспалительный процесс в легочной ткани, который может быть вызван разными факторами, как инфекционными, так и неинфекционными. В расшифровке термина ‘пульмо’ связано с легкими, а ‘нит’ говорит о воспалении. Это состояние может быть опасным, и важно следить за симптомами.»
Вопросы по теме
Какова основная причина появления пульмонита легкого и как его можно предотвратить?
Пульмонит легкого может возникать по разным причинам, включая инфекционные агенты, аллергены, химические вещества и аутоиммунные заболевания. Основные меры профилактики включают избежание воздействия токсичных веществ, своевременную вакцинацию против инфекционных заболеваний и поддержание здорового образа жизни. Также важно регулярно проходить медицинские осмотры, особенно для людей с предрасположенностью к заболеваниям органов дыхания.
Какие методы диагностики используются для выявления пульмонита легкого?
Диагностика пульмонита легкого включает несколько методов. В первую очередь, это сбор анамнеза и физикальное обследование пациента. Затем применяются инструментальные исследования, такие как рентгенография грудной клетки и компьютерная томография, которые помогают визуализировать изменения в легких. Также могут проводиться лабораторные анализы, включая анализы крови и мокроты, чтобы определить наличие инфекционного процесса или воспалительных маркеров.
Каковы возможные последствия пульмонита легкого, если его не лечить?
При отсутствии лечения пульмонит легкого может привести к серьезным осложнениям, таким как дыхательная недостаточность, пневмония или легочный фиброз. Эти состояния могут существенно ухудшить качество жизни пациента и потребовать более интенсивного медицинского вмешательства. В тяжелых случаях невыявленный и нелечащийся пульмонит может вызывать необратимые изменения в легких и, как следствие, высокую вероятность летального исхода.




