При проведении первого скрининга крови важно учитывать как базовый риск, так и индивидуальные особенности пациента. Базовый риск позволяет оценить общие статистические данные и вероятность наличия заболеваний в популяции, что служит отправной точкой для дальнейшего обследования.
Однако индивидуальный риск, основанный на истории болезни, семейных факторах и образе жизни, может дать более точные рекомендации и направления для диагностики. Таким образом, сочетание обоих подходов обеспечивает более безопасный и целенаправленный подход к медицинскому контролю.
- Скрининг крови позволяет выявить ранние признаки заболеваний и оценить общий уровень здоровья.
- Базовый риск определяется с учетом общей популяции и может не учитывать индивидуальные особенности пациента.
- Индивидуальный риск основывается на личной истории болезни, генетических факторах и образе жизни.
- Выбор между базовым и индивидуальным подходом зависит от целей скрининга и специфических условий пациента.
- Комбинированный подход может обеспечить более точную оценку риска и улучшить результаты диагностики.
Анализы на синдром Дауна: всё, что вы хотите знать о пренатальной диагностике
Вы, возможно, только что выяснили, что ожидаете ребенка. Врач упоминает о необходимости пройти определенные скрининги, а вы давно читали о том, что существуют особенные дети. Это вызывает у вас беспокойство и тревогу.
Или, может быть, вы уже провели скрининг, и доктор сообщает, что есть вероятность синдрома Дауна у вашего малыша. Что следует делать в следующем шаге? Какие исследования нужно пройти дополнительно?
Также есть вероятность, что вы только собираетесь стать родителем, и вас насторожили сведения о синдроме Дауна. В голове возникают мысли: а не окажется ли и у нас такой ребенок?
Кто бы вы ни были, эта статья – для вас. Надеемся, она поможет вам сориентироваться в вопросах пренатальной диагностики и даст понимание, куда двигаться дальше.
Что такое пренатальная диагностика?
Будущим мамам в ходе беременности обычно предлагают пройти комплексную диагностику. Она помогает выявить возможные проблемы со здоровьем или генетические отклонения у ребенка, включая синдром Дауна. Результаты таких тестов могут информировать семью о том, какие решения нужно принимать касаемо будущего ребенка.
Важно своевременно зарегистрироваться для наблюдения по беременности, чтобы не упустить важные тесты, так как они проводятся в определенные сроки.
Выделяют два типа пренатальной диагностики: скрининговую и подтверждающую. Само слово «скрининг» переводится как «просеивание», потому что это массовое исследование – все беременные женщины могут пройти его бесплатно, в рамках финансирования ОМС.
Скрининговые тесты призваны оценить, есть ли у ждущих мам высокая вероятность рождения ребенка с хромосомными аномалиями — в таком случае назначаются дополнительные исследования для подтверждения.
В то же время такие анализы помогают выявить беременности, при которых риска нет. В этом случае результаты отрицательные, и дополнительные исследования не требуются (за исключением скринингов, которые проходят один раз в течение триместра).
Первый из скринингов проводится в период с 11 по 13 неделям беременности и включает ультразвуковое исследование и анализ крови.
Второй скрининг при беременности проводят на сроке 18–20 недель. В него включены те же два этапа – УЗИ и анализ крови, однако последний сдается только в том случае, если женщина не делала первый скрининг.
Третий скрининг назначается на 30–34 неделях. Основная цель этого теста — провести УЗИ для определения стратегии родов.
По результатам скринингов в случае необходимости могут назначаться дополнительные исследования.
Существуют различные методы пренатальной диагностики, которые могут подтвердить или опровергнуть наличие синдрома Дауна у малыша. Эти методы бывают инвазивными и неинвазивными. К неинвазивным относятся анализы крови и УЗИ, которые не требуют вмешательства в организм матери и не представляют риска для будущего ребенка. Но стоит помнить, что результаты таких исследований не всегда можно воспринимать как окончательные.
Если вам по результатам УЗИ сказали, что у малыша возможен синдром Дауна, – не воспринимайте это как окончательный диагноз. Это лишь сигнал, что желательно провести дополнительные инвазивные исследования. Их смысл – получить для исследования клетки самого плода. Врачи-генетики, рассматривая эти клетки в микроскоп, смогут увидеть в них лишнюю хромосому и тогда уже поставить точный диагноз – есть ли у будущего малыша синдром Дауна или нет.
Как получить клетки эмбриона? Они содержатся в околоплодных водах. Для их анализа необходимо провести амниоцентез, в ходе которого исследуется окружающая оболочка плода. Эта процедура может быть довольно неприятной и в некоторых случаях небезопасной для ребенка, так как риск выкидыша возрастает.
Дальше мы подробнее ответим на вопросы о каждом методе пренатальной диагностики.
Первый скрининг предлагается пройти в первом триместре с 11 до 13 недель и 6 дней. Берут кровь для анализа (измеряются определенные биологические маркеры) и делают УЗИ (изучают анатомию плода). По результатам доктор может определить, есть ли у плода риск заболеваний и отклонений, включая синдром Дауна.
Обратите внимание: результат первого скрининга – это только оценка рисков, а ни в коем случае не окончательный диагноз! Это лишь первое предположение, что, возможно, что-то может пойти не так. По статистике, ребенок с синдромом Дауна появляется лишь в одном из 150 случаев «беременности высокого риска».
Когда речь идет о скрининге крови, стоит учитывать, что базовый риск и индивидуальный риск имеют свои особенности и предназначение. Базовый риск предполагает общие статистические данные, основанные на различных популяциях. Он может служить отправной точкой для оценки вероятности наличия определенных заболеваний, однако не всегда отражает индивидуальные характеристики пациента, такие как возраст, пол, генетические предрасположенности и другие факторы.
Индивидуальный риск, в свою очередь, предоставляет более детализированную информацию, основываясь на личной истории болезни, жизненном стиле и семейной предрасположенности. Например, если у пациента в семье были случаи сердечно-сосудистых заболеваний или диабета, это значительно увеличивает его риск по сравнению с общими данными популяции. Поэтому важно проводить анализ с учетом этих индивидуальных факторов, чтобы получить более точное представление о состоянии здоровья.
Хотя базовый риск может быть полезен для первичной оценки, я убежден, что индивидуальный подход к скринингу крови играет решающую роль в диагностике и профилактировании заболеваний. Нельзя полагаться исключительно на статистику, не учитывая уникальные особенности пациента. Таким образом, комбинирование обоих подходов позволяет врачу получить наиболее полную картину и, следовательно, принимать более обоснованные решения о дальнейших действиях.
1 этап первого скрининга

Первым этапом является ультразвуковое исследование, которое проводит врач с международным сертификатом Фонда медицины плода, свидетельствующий о его квалификации.
Мой сертификат:
Исследование начинается с измерения роста плода: если его КТР (копчико-теменной размер) составляет от 45 до 84 мм, то проводится скрининг.
Врач оценивает правильно ли расположены и развиваются органы плода, измеряется частота сердечных сокращений.
Также обязательной является оценка маркеров хромосомных аномалий: толщины воротникового пространства, состояния носовой кости, анализ кровотока в венозном протоке и трехстворчатом клапане сердца. Врач оценивает не только плод, но и структуру матки, придатков, хориона, а также проводит измерение кровотока в маточных артериях и длине шейки матки.
2 этап первого скрининга

После УЗИ женщина направляется на сдачу крови из вены – это второй этап.
Важным аспектом первого скрининга является измерение артериального давления на обеих руках, а также рост и вес будущей мамы. Не удивляйтесь, если вас будут спрашивать о курении в период беременности, о том, как наступила беременность (естественно или с помощью ВРТ), какая это по счёту беременность и как прошли предыдущие. Также интересуются, страдаете ли вы диабетом, системной красной волчанкой, гипертензией или антифосфолипидным синдромом. Также могут спросить, страдала ли ваша мама от преэклампсии во время своих беременностей.
Показатели нормального развития эмбриона
Полученные результаты УЗ-исследований и биохимии должны укладываться в установленные нормы скрининга 1 триместра. При их отклонении появляется угроза аномального развития будущего ребенка и диагностирования патологических состояний. Только опытный гинеколог и врач УЗИ могут подробно объяснить, что показывает первый скрининг в 12 недель. После проведения ультразвукового исследования нормальными результатами диагностики считаются следующие значения:
| Срок беременности (недели) | КТР, мм | ТВП, мм | ЧСС, ударов в минуту | БПР, мм | Длина носовой кости, мм |
|---|---|---|---|---|---|
| 10 | 31–41 | 0,8–2,2 | 160–179 | 14 | Размер сложно оценить |
| 11 | 42–50 | 1,6–2,4 | 153–177 | 17 | Размер сложно оценить |
| 12 | 51–60 | 1,6–2,5 | 150–171 | 20 | Более 3 мм |
| 13 | 63–73 | 1,7–2,7 | 141–171 | 26 | Более 3 мм |
Если результаты УЗИ отклоняются от норм, это указывает на необходимость изучения потенциальных генетических аномалий и патологий развития плода. Наиболее серьезными из них считаются синдромы Корнелии де Ланге, Дауна, Патау, Эдвардса, Смита-Опица, а также патологические состояния, такие как омфалоцеле, нарушения в формировании первичной нервной системы и триплоидия. Например, при синдроме Дауна наблюдается увеличение ТВП выше нормы и отсутствие визуализации носовой кости на этих сроках.
На нормальное развитие эмбриона указывают также значения уровней свободного β-ХЧГ и РАРР-А, выполняющего функцию маркера хромосомных патологий эмбриона:
| Срок беременности (недели) | Уровень свободного β-ХЧГ, мЕД/мл | Уровень РАРР-А, мЕД/мл |
|---|---|---|
| 10 | 25,8–181,6 | 0,32–3,73 |
| 11 | 17,4–130,4 | 0,79–4,76 |
| 12 | 13,4–128,5 | 1,03–6,01 |
| 13 | 14,2–114,7 | 1,47–8,54 |
Отклонения от норм в биохимическом анализе могут свидетельствовать о наличии аномалий в состоянии беременности, проблемах с состоянием ребенка или будущей мамы, что требует срочных действий. Профессиональный врач-гинеколог нашей клиники поможет интерпретировать результаты первого триместрового скрининга.
Коротко о пренатальных генетических скринингах
В большинстве стран мира беременным женщинам предлагают пройти перинатальные (или пренатальные) генетические скрининги. Эти тесты не обязательны, но желательны, и далее я объясню, почему. Многие женщины волнуются из-за слова «перинатальный» и «генетический». Первое значение — «до рождения», что охватывает период беременности. Слово «генетический» касаетсяgenes и не указывает на то, что после его прохождения необходимо будет обращаться к генетику. В большинстве случаев врачи направляют женщин к генетикам после тестов, потому что не знают, как трактовать полученные результаты, но и многие генетики тоже не в состоянии это сделать.
Пренатальные скрининги (тесты) созданы с целью прогностического определения риска поражения плода рядом хромосомных аномалий и пороков развития. Это не диагностические тесты, поэтому они не могутзаменить диагностические методы обследования. Пренатальные скрининги обычно включают три основных параметра, которые учитываются при подсчете риска поражения плода рядом серьезных заболеваний: возраст матери, размеры воротникового пространства эмбриона, биохимические маркеры сыворотки крови беременной женщины.
В организме женщины, ожидающей ребенка, присутствует ряд веществ (маркеров), уровень которых варьируется в зависимости от состояния плода и возможных осложнений во время беременности. Комбинирование этих маркеров и их количественные показатели служат прогностическим инструментом для выявления синдрома Дауна, нарушений развития нервной трубки (например, спинальной дисрафии), а также различных других заболеваний. Каждое медицинское учреждение применяет свою уникальную комбинацию маркеров и разработало индивидуальные пренатальные скрининговые программы для будущих матерей. Однако отличия между такими программами, как правило, минимальны. Все тесты разделяются на screenings первого триместра, которые проводятся до 14 недель, и на скрининги второго триместра, исполняемые в период с 15 по 18 недели. В ряде случаев можно анализировать определенные маркеры в околоплодных водах на более поздних сроках. Некоторые клиники комбинируют исследования первого и второго триместров.
Еще несколько лет тому назад пренатальный генетический скрининг предлагали пройти беременным женщинам возрастом 35 лет и старше, так как у них в несколько раз выше риск поражения плода синдромом Дауна, чем у женщин 20-25-летнего возраста. Сейчас пренатальный скрининг рекомендуется проходить всем беременным женщинам, независимо от возраста.
Существует несколько биохимических маркеров, которые могут быть определены в крови. Одни из них вырабатываются плацентой (например, ХГЧ, РАРР-А, ингибин А), другие – плодом (например, альфа-фетопротеин), и некоторые маркеры могут производиться как плодом, так и плацентой (например, эстриол 3). Эти вещества начинают выделяться на различных сроках беременности, и их уровень изменяется по мере её течения. Поэтому своевременное проведение скрининга – это прекрасное условие для получения достоверных результатов, так как если тест сделать слишком рано или поздно, это может привести к ложным данным.
Получив на руки результат, женщина либо нуждается в дополнительном обследовании, либо ничего предпринимать не нужно. Если вы получили результат и его данные выражены в количественных единицах, то есть указан уровень того или иного маркера, такие анализы не имеют практического значения.
Некоторые специалисты иногда «умудряются» использовать таблицы уровня маркеров, таких как ХГЧ, чтобы определить срок беременности. Но какое отношение это имеет к пренатальному скринингу, основная цель которого не в оценке сроков беременности? Оно состоит в том, что такое исследование должно проходить строго в установленные сроки для получения наиболее точных результатов. Срок беременности следует точно определить до проведения скрининга, а не наоборот!
Правильный результат анализа содержит заключение о шансе плода быть пораженным синдромом Дауна или пороком развития нервной трубки, и этот шанс выражается не в процентах, а в пропорции. Например, 1:200, 1:3456 и т. д. Это означает, что шанс того, что у ребенка может быть такая-то проблема с учетом всех факторов и показателей маркеров, один на 200 случаев нормальной беременности.
Чем выше значение, тем меньше вероятность поражения плода. Например, результат 1:3456 значительно лучше, чем 1:200. Далее врач анализирует результаты женщины в сравнении с показателями ее возрастной группы в данной местности. Обычно такие сведения присутствуют в лабораторном заключении, где указывается, высокий, средний или низкий уровень риска. Если риск для возрастной категории составляет 1:500, а у женщины он равен 1:1000, то вероятность патологии у плода очень низкая — ниже, чем у большинства беременных ее возраста. В случае, если у женщины показатель 1:250, это означает, что риск окажется средним или даже высоким.
В спорных ситуациях должны учитываться все факторы, в том числе показатели УЗИ, данные семейной истории и другие. Поспешное прерывание беременности только на основании результатов пренатального скрининга является ошибкой. Дело в том, что ложноположительный тест может быть при неправильном вычислении срока беременности (например, у женщины 16 недель беременности, а врач ошибочно поставил ей 14 недель, и все результаты сверяются с этим сроком беременности); при многоплодной беременности количество маркеров вырабатывается больше, и ряде других случаев показатели могут быть повышены. Индивидуальный подход в интерпретации результатов анализа позволит избежать многих поспешных выводов, а значит, и грубых ошибок.
P.S. Я рекомендую всем женщинам, которые живут на территории бывших стран СНГ, перед тем как отправиться на сдачу крови для генетического скрининга в первом или втором триместре, обязательно позвонить в лабораторию и уточнить:
1.Проводит ли ваша лаборатория компьютерное вычисление индивидуального риска поражения плода синдромом Дауна и рядом других проблем, на основании уровня тех маркеров (веществ), которые вы определяете в крови этим скринингом?
Если ответ будет «Да», задайте второй вопрос:
2. Как выражается заключительный результат такого исследования, т. е. как звучит заключение?
Правильный ответ должен быть выражен в виде пропорции, например, один к какому-то числу. Если ответ “Нет” или информация о конечном результате запутанная, не торопитесь раскошеливаться, лучше оставьте средства на более нужные вещи.
Показания и противопоказания к скринингу
Исследования первого скрининга безопасны для мамы и малыша и показаны всем женщинам, особенно тем, кто находится в группе риска.
Группы риска:
- беременные с хроническими или генетическими заболеваниями в семье;
- женщины, чей возраст превышает 35 лет (или если партнёр старше 50 лет);
- те, у кого возникали замершие беременности, выкидыши или преждевременные роды;
- беременные, принимающие медикаменты, оказывающие влияние на формирование плода;
- женщины, проживающие в районах с неблагоприятной экологией или работающие на вредных производствах;
- особи в близкородственных браках.
Как проходит скрининг первого триместра
Скрининг включает в себя осмотр, УЗИ и биохимическое исследование крови на основные гормоны. Все процедуры настоятельно рекомендуется провести в один день, от этого зависит точность исследования. На приёме будущей маме измеряют вес и артериальное давление и в тот же день выполняют обе манипуляции.
Ультразвуковое исследование
Ультразвуковое исследование может проводиться двумя методами. Первый — трансабдоминальный, когда женщина располагается на кушетке. Врач наносит специальный гель на датчик и на живот, затем сканирует кожу. Второй метод — трансвагинальный.
В этом случае на датчик надевается презерватив, затем устройство смазывается специальным гелем и вводится во влагалище.
Оба метода являются безболезненными и безопасными для плода и занимают от 15 до 20 минут.
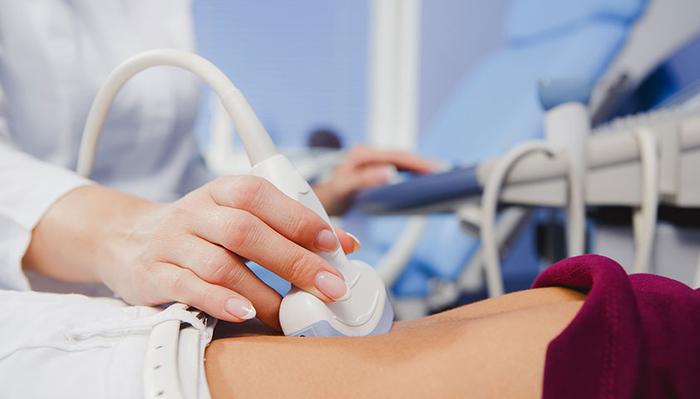
Трансабдоминальное исследование считается золотым стандартом УЗИ во время беременности
С помощью УЗИ врач может оценить:
- срок беременности, что помогает спрогнозировать приблизительную дату родов;
- местоположение зародыша, позволяющее выявить, маточная это или внематочная беременность;
- качество и количество околоплодных вод, которые защищают малыша от инфекций и внешних шумов, а также предотвращают сжатие пуповины;
- наличие или отсутствие новообразований (опухолей, кист) в матке и яичниках;
- признаки серьезных анатомических аномалий или дефектов развития плода.
Пол будущего ребенка на первом УЗИ точно узнать не удастся, его можно определить на втором скрининге, который проводят на 18–21-й неделе. К этому времени успевают сформироваться половые органы малыша.
В ходе УЗИ врач анализирует структуру головного мозга, осматривает свод черепа, проверяет состояние носовой кости, размеры плечевой, лучевой, локтевой и бедренной костей, толщину воротникового пространства (это жидкость, которая накапливается в кожной области на шее плода) и измеряет копчико-теменной размер (расстояние от темени до копчика — именно по нему можно точно оценить срок беременности). Отклонения в значении толщины воротникового пространства могут сигнализировать о риске синдрома Дауна. На первом УЗИ также слушается сердцебиение малыша и контролируется работа уже развившихся органов и систем, таких как сердце, пищеварительная система, почки и мочевой пузырь.
Биохимическое исследование
По концентрации этих гормонов в крови врач определяет, есть ли признаки возможных патологий. Например, слишком высокая концентрация β-ХГЧ в крови может указывать на хромосомные аномалии плода (синдром Дауна, синдром Эдвардса, синдром Патау), а слишком низкая — на риск самопроизвольного прерывания беременности. Недостаточный уровень РАРР-А может быть связан с хромосомными аномалиями, а также повышенным риском замершей беременности, задержки развития плода, внематочной беременности.
Код 2.41.
Комплекс лабораторных исследований, которые позволяют на ранней стадии спрогнозировать возможные осложнения беременности или аномалии в развитии плода. В комплекс входит только анализ крови. Для расчёта результата скрининга необходимо принести с собой результаты УЗИ, сделанного не более 3 дней назад.
Какие анализы сдают в 1 триместре беременности?
При первой регистрации, примерно на 4-6 неделе, назначаются следующие анализы:
- общий анализ крови и мочи;
- биохимический анализ венозной крови;
- тесты на гепатиты, ВИЧ, сифилис, ИППП, герпес, краснуху и токсоплазмоз.
Следует также определить резус и группу крови, сделать коагулограмму.
Каждые четыре недели перед посещением гинеколога требуется делать общий анализ мочи. Это позволяет следить за состоянием мочеполовой системы и своевременно выявлять воспалительные процессы, токсикоз или гестационный диабет.
На 11-14 неделе будущая мама проходит первый скрининг. Один из его этапов — сдача крови на определение уровня протеина-А и бета-хорионического гонадотропина.
Пренатальный тест первого триместра
Оптимальным сроком проведения первого пренатального скрининга считается 10 – 13 недель беременности. Цель этого безопасного комплексного обследования (УЗИ + двойной тест) заключается в выявлении на раннем сроке возможных аномалий и косвенных симптомов наличия пороков у плода.
Разъяснение результатов прошедшего скрининга осуществляется посредством использования специализированных таблиц, которые содержат нормы, установленные врачами с учетом срока беременности.
Пренатальный тест первого триместра начинается с ультразвукового исследования плода. Основываясь на полученных данных и учитывая нормы, приведенные в таблице, врач может подтвердить или опровергнуть наличие патологий.
Расшифровка УЗИ КТР и показателей ТВП
Первым показателем, на который обращает внимание врач при проведении УЗИ эмбриона, является КТР (копчико-теменной размер). Нормативы КТР за первый триместр сравниваются с величинами, представленными в следующей таблице:
| Исследование КТР | Сроки | Нормы/значение |
| УЗИ проводится трансвагинально или трансабдоминально | 10 недель | 33 – 49 мм |
| 11 недель | 42 – 58 мм | |
| 12 недель | 51 – 73 мм | |
| 13 недель | 57 – 76 мм |
Показатели КТР в сочетании с весом плода часто применяют для определения срока беременности.
Незначительные отклонения от нормы могут свидетельствовать о том, что ребенок будет либо крупным, либо мелким.
Если пренатальный скрининг выявил, что показатели КТР слишком завышены, тогда с помощью дополнительных исследований подтверждается наличие анатомических дефектов у плода.
КТР сильно ниже стандартов может сообщать о следующих ситуациях:
- неправильно определенный срок беременности (необходимо повторное УЗИ через 7-10 дней);
- эмбрион прекратил развитие, что угрожает его жизни.
Исключить гибель эмбриона возможно при обнаружении сердцебиения нормальной частоты. В ином случае проводится выскабливание полости матки.
Во время УЗИ особое внимание уделяется анализу ТВП (толщине воротникового пространства), показатели считаются нормальными, если они находятся в пределах:
| Срок | Толщина ТВП/норма (мм) |
| 10 недель | 1,5 – 2,2 |
| 11 недель | 1,6 – 2,4 |
| 12 недель | 1,6 – 2,5 |
| 13 недель | Не более 2,7 |
READ Нормы и расшифровки результатов скрининга 2 триместра
Нормативные значения могут быть немного ниже, однако увеличение этого показателя будет явным признаком развития патологии у будущего ребенка.
Чем выше цифра, тем больше вероятность развития у плода синдрома Дауна или другой хромосомной аномалии, Впоследствии могут возникнуть нарушения в работе сердца.

Тем не менее, использование только показателей УЗИ толщины воротникового пространства для подтверждения наличия хромосомных заболеваний у плода без дополнительных исследований в медицинской практике не является стандартной практикой.
Поэтому врач может назначить дополнительное обследование в виде допплерометрии, а также сдачу крови из вены для проведения биохимического анализа.
БПР и биохимия крови
Пренатальное обследование в первом триместре включает измерение БПР головки плода, которое определяет расстояние между внутренними и внешними контурами обеих теменных костей.
При этом линия, сочетающая внешние контуры обеих теменных костей, должна пролегать над зрительным бугром мозга.
Ошибочно выполненные измерения искажают результаты пренатального скрининга, что может помешать точной оценке срока беременности.
При этом для недель первого триместра специалисты установили конкретное нормативное значение БПР эмбриона, что можно видеть по нижеследующей таблице:
If пренатальный тест первого триместра показывает, что БПР головки эмбриона значительно отличается от допустимых параметров, то врач назначает дополнительные обследования.
Увеличенный БПР может быть симптомом наличия опухоли головного мозга или грыжи, развития гидроцефалии.
В первом случае может быть принято решение о прерывании беременности, в случае гидроцефалии — назначается курс лечения антибиотиками.
Сильно заниженный БПР головки эмбриона также не сулит ничего хорошего, так как является симптомом недоразвитости головного мозга. Как правило, такую беременность прерывают.
Кроме того, в скрининге первого триместра имеется еще один важный показатель – размер носовой кости, который также может указывать на возможность синдрома Дауна у эмбриона.
Несмотря на то, что пренатальное обследование на раннем сроке (10-11 нед.) не позволяет оценить размер носовой кости, в этот период она все же визуализируется на экране.
Уже на 12-13 неделе пренатальное УЗИ должно продемонстрировать, что размер носовой кости соответствует норме, которая считается не менее 3 мм.

Пренатальный первый биохимический скрининг включает в себя обследование уровня двух гормонов, из-за чего его еще называют «двойной тест».
Биохимический скрининг позволяет определить концентрацию ХГЧ в крови беременной женщины, а также проверить наличие и уровень белка ПАПП в плазме.
Оба упомянутых вещества есть в крови только у женщин, вынашивающих ребенка.
После проведения первого пренатального скрининга, интерпретация полученных результатов выполняется согласно установленным нормам:
- нормальные значения ХГЧ в первом триместре должны составлять 0,5 – 2 МоМ;
- значения ПАПП на сроке с 9 по 13 недель должны находиться в диапазоне 0,17 – 6,01 мЕД/мл.
Сильное отклонение от установленных нормативов пренатального теста может быть симптомом развития синдромов Дауна или Эдвардса, но судить о наличии подобных патологий может только врач, но с учетом дополнительных обследований.
Пренатальный биохимический тест второго триместра
Первый пренатальный биохимический тест способен обнаружить около 95 % случаев хромосомных нарушений, а Важно провести второй скрининг во втором триместре для получения дополнительных сведений.
Но основная цель второго пренатального обследования сводится к обнаружению дефектов нервной трубки и других пороков развития плода, а В проведении расчетов, которые впоследствии позволяют выявить риск врожденных наследственных или хромосомных заболеваний, среди них:
- синдром Патау;
- наследственные заболевания, такие как синдром Шершевского-Тернера и синдром Смит-Опица;
- полиплоидия.
Чаще всего второй триместровый скрининг назначается после того, как женщина прошла первичное обследование, по инициативе врачей или по просьбе родителей.
Проводится скрининг 2 триместра на сроке 16 – 20 недель. Оценка биохимических показателей крови будущей матери осуществляется в 16 – 18 акушерских недель.
При сдаче крови на анализ беременная женщина должна предоставить результаты УЗИ первого триместра с подтверждением сроков беременности.
Перед тем как сдать кровь на биохимический анализ, врач направляющий беременную на обследование, заполняет вместе с ней анкету 2 скрининга, где указывает результаты УЗИ, срок, параметры ТВП и КРТ.
Эти данные необходимы для анализа, так как второе УЗИ, которое проводят между 16 и 18 неделями, обычно не информативно, и его лучше выполнять на 20-21 неделе.
Заполненную по всем правилам анкету беременная относит в лабораторию, где берут кровь на ХГЧ, АФП и НЭЗ.
Важно сдавать анализы натощак и избегать перед процедурой употребления слишком соленой, острой или жирной пищи, чтобы не исказить результаты.
Когда результаты биохимического скрининга второго триместра готовы, врач изучает полученную информацию и, сравнив с установленными нормами тройного теста, дает будущей маме рекомендации или назначает проведение дополнительных процедур.
АФП, ХГЧ и свободный эстриол
На 16-й неделе беременности отклонения в уровне а-фетопротеина позволяют точно выявить дефекты нервной трубки и другие пороки, перечисленные в таблице ниже.
| Расшифровка АФП (альфа-фетопротеин) | |
| Повышен | Понижен |
| Многоплодная беременность, крупный плод | Синдром Дауна |
| Синдром Шершевского-Тернера | Синдром Эдвардса |
| Нарушение работы печени | Остановка развития, замирание плода |
| Патология нервной трубки | Угроза выкидыша |
| Патология передней брюшной стенки | Псевдобеременность |
| Нарушение в развитии внутренних органов | Пузырный занос |
ХГЧ (хорионический гонадотропин) – вырабатывается вначале оболочкой зародыша, затем плацентой.
Если уровень гормона находится в пределах нормы, это свидетельствует о нормальном ходе беременности. Однако при выявлении отклонений в ходе биохимического теста могут быть различные причины, указанные в следующей таблице.
| Расшифровка ХГЧ | |
| Повышен | Понижен |
| Неправильно указан срок беременности | |
| Многоплодная беременность | Внематочная беременность |
| Хромосомные патологии | Плод не развивается |
| Мать страдает сахарным диабетом | Плод отстает в развитии |
| Развитие гестоза у беременной | Хроническая плацентарная недостаточность |
| Беременная принимала синтетические гормоны | Угроза выкидыша, замершая беременность |
НЭЗ (неконъюгированный эстриол, свободный) – гормон вначале вырабатывает плацентарная оболочка, затем сам плод. С увеличением сроков беременности происходит увеличение НЭЗ в крови будущей матери.
Существенные изменения в уровне гормона могут указывать на проблемы в процессе беременности или возможные патологии развития плода.
Отклонения от нормы могут быть вызваны следующими причинами:
| ЕЗ – свободный эстриол | |
| Повышен | Понижен |
| Крупный плод | Угроза выкидыша |
| Многоплодная беременность | Перенашивание плода |
| Риск наступления преждевременных родов (при сильном повышении ЕЗ) | Внутриутробная инфекция |
| Синдром Дауна | |
| Нарушение развития нервной трубки | |
| Нарушение развития внутренних органов плода | |
| Беременная принимала запрещенные в ее положении лекарственные препараты | |
| Фето-плацентарная недостаточность |
Корректная интерпретация результатов имеет критическое значение. Если второй скрининг показывает результаты, выходящие за рамки нормы, следует обязательно обратиться за консультацией к врачу.
Пренатальный второй скрининг не исключает получения как ложных негативных, так или ложных положительных результатов.
Поэтому будущим мамам не стоит самостоятельно истолковывать риски, что может, в конце концов, сильно повлиять на их нервную систему.
Если результаты второго пренатального скрининга значительно отклоняются от нормы, не стоит воспринимать это как окончательный диагноз, прежде чем будут проведены дополнительные обследования.
Нормы
Уровень активного пептида РАРР- А во многом зависит от того, на какой неделе проводится исследование. В 12 недель значения этого показателя составляют от 0,8 до 4,76 мЕд/мл. В 13 недель этот лабораторный критерий уже повышается до 1,03 — 6,02 мЕд/мл.
ХГЧ является основным показателем беременности. На начальных неделях наблюдается его постепенное увеличение, и только к 36-й неделе уровень ХГЧ начинает снижаться, что необходимо для наступления родов в конце третьего триместра.
Уже к 8 акушерской неделе средняя концентрация ХГЧ в крови составляет 65 000. Превышение данного показателя может свидетельствовать не только о наличии в женском организме какой-то патологии, но и о том, что у будущей мамы скоро появятся двойняшки или тройняшки.
Также подобное наблюдение может происходить у женщин с сахарным диабетом.

Расшифровка результатов
РАРР — А — это очень важный показатель нормального течения беременности. Если полученные значения данного лабораторного критерия находятся в пределах нормальных значений, то волноваться не следует. По одному только анализу никакого заключения врачи сделать не могут.
Если уровень ХГЧ значительно превышает норму, это не обязательно означает наличие генетического заболевания. В таких случаях врачи назначают дополнительные исследования. Значения РАРР-А могут быть значительно повышены при синдроме Дауна, а также перед самопроизвольным абортом или выкидышем. Повышение уровня РАРР-А является важным показанием для проведения УЗИ.

Существенное превышение ХГЧ происходит и при возможных генетических аномалиях. Таким образом может проявиться и синдром Эдварса. Также превышение данного лабораторного критерия в комплексе с другими показателями может быть при токсикозе. Нарастание ХГЧ также происходит при плацентарной недостаточности. В этом случае для исключения данного состояния обязательно проводится УЗИ.
Для оценки риска развития генетических заболеваний врачи используют специальную шкалу PRISCA. Заключение врача должно содержать оценку риска хромосомных аномалий. Также обязательно указывается коэффициент Multiple of median (MoM), который рассчитывается с помощью специального программного обеспечения, в которое вводятся результаты биохимических анализов.
Нормой считается МоМ в диапазоне от 0,5 до 2,5. Для подсчета этого показателя учитываются не только полученные результаты анализов, но и принадлежность к определенной расе, а Возраст беременной и наличие у нее сопутствующих заболеваний внутренних органов.
Мамы, прошедшие биохимический скрининг, делятся о нем довольно противоречивыми мнениями. Некоторые отмечают, что полученные ими результаты были неточными, и они были вынуждены повторять анализ.
Многие мамочки считают, что проведение биохимического скрининга без УЗИ абсолютно неоправданно.

В случае необходимости, медицинское учреждение должно обеспечивать наличие хорошей лаборатории и необходимого оборудования. К сожалению, не все женские консультации могут этим похвастаться, что на практике приводит к тому, что будущие матери предпочитают частные медицинские центры.

Проводить скрининг можно в бесплатной поликлинике.
Цены на комплексный скрининг в таких учреждениях могут сильно варьироваться, в среднем цены составляют от 6000 до 10 000 рублей. Если у женщины есть сопутствующие заболевания, цена может быть выше. Окончательное решение о прохождении скрининга в частной клинике принимает каждая женщина индивидуально.

Подробнее о том, что включает в себя скрининг 1 триместра, смотрите далее.
Опыт других людей
Анна, 30 лет, врач. Когда я проходила первый скрининг во время беременности, для меня важно было понять, как специалисты определяют риски для здоровья малыша. Я решила начать с базового риска, чтобы получить общее представление о состоянии. Это помогло мне успокоиться, хотя я понимала, что в будущем может потребоваться более углубленное обследование в зависимости от результатов.
Игорь, 35 лет, IT-специалист. Я проходил скрининг не так давно и сразу выбрал индивидуальный подход. Я считал, что базовый риск может не учитывать особенности моего здоровья и наследственности. Врач составил для меня более детальный план обследования, и, благодаря этому, мы выявили некоторые специфические факторы, требующие внимания. Для меня это было важно, так как я долго ждал ребенка.
Мария, 28 лет, преподаватель. Я, как и многие, в первом триместре решила пройти базовый скрининг. Но вскоре поняла, что просто знать статистику – недостаточно. После первичных анализов меня успокоили, но вопрос о индивидуальном риске стал для меня более актуальным. В итоге, я согласилась на дополнительные обследования, которые помогли прояснить ситуацию и страны дальнейшего развития беременности.
Вопросы по теме
Каковы преимущества индивидуального скрининга по сравнению с базовым риском?
Индивидуальный скрининг позволяет учитывать уникальные генетические, возрастные и медицинские факторы пациента, что делает его более точным и целенаправленным. Это значит, что врач может выявить специфические риски для человека, а не полагаться на общие средние статистические данные, что может повысить эффективность профилактических мер и лечения, если это необходимо.
Может ли базовый риск в некоторых случаях быть более эффективным, чем индивидуальный?
Да, в некоторых ситуациях базовый риск может быть достаточно эффективным для выявления общих тенденций в популяции или для предварительного скрининга большого количества людей. Он позволяет быстрее пройти этапы диагностики и снизить затраты на обследование, что особенно важно в условиях ограниченных ресурсов. Однако для точной оценки индивидуальных рисков базовый подход менее полезен.
Как выбрать между базовым и индивидуальным скринингом при первичном обследовании?
При выборе между базовым и индивидуальным скринингом следует учитывать несколько факторов: возраст, пол, наличие хронических заболеваний, семейная история заболеваний и уровень риска, заданный медицинским специалистом. Важно проконсультироваться с врачом, который может дать рекомендации на основе общей картины здоровья пациента и актуальных медицинских исследований.




