Лечение ВИЧ с использованием противовирусных препаратов часто сопровождается различными побочными эффектами, включая повышение температуры тела. Высокая температура может быть симптомом как самой вирусной инфекции, так и реакцией организма на принимаемые лекарства. Важно внимательно следить за состоянием пациента и сообщать врачу о любых изменениях в самочувствии.
Если высокая температура сохраняется, врач может рассмотреть возможность корректировки режима лечения или назначения дополнительных препаратов для снижения температуры. При этом следует помнить, что самостоятельное изменение терапии недопустимо, так как это может негативно сказаться на эффективности лечения ВИЧ.
- Противовирусные препараты играют ключевую роль в лечении ВИЧ-инфекции.
- Высокая температура может быть симптомом ряда заболеваний, связанных с ВИЧ.
- Комбинация антиретровирусных препаратов рекомендуется для достижения оптимального эффекта.
- Общий режим лечения включает профилактику инфекций и поддержку иммунной системы.
- Мониторинг температуры и других симптомов необходим для коррекции терапии.
Лечении противовирусными препаратами вич высокая температура
ВИЧ (вирус иммунодефицита человека) – инфекционное хроническое заболевание, передающееся контактным путем, медленно прогрессирующее и характеризующееся поражением иммунной системы с развитием синдрома приобретенного иммунодефицита (СПИДа). СПИД – это финальная стадия ВИЧ-инфекции, когда из-за ослабленной иммунной системы человек становится беззащитным перед любыми инфекциями и некоторыми видами рака. Опасность представляют так называемые оппортунистические инфекции – заболевания, вызываемые условно-патогенной или непатогенной флорой: вирусами, бактериями, грибами, которые у здоровых людей не приводят к серьезным последствиям или протекают легко и излечиваются самостоятельно. При СПИДе они наслаиваются друг на друга, имеют затяжное течение, плохо поддаются терапии и могут стать причиной летального исхода.
Причины возникновения ВИЧ
Инфекционным источником является человек, зараженный ВИЧ, на любых стадиях болезни. Вирус может передаваться через кровь, семенную жидкость, вагинальные выделения и грудное молоко.
Половой путь (незащищенный секс с инфицированным партнером) – доминирующий фактор распространения ВИЧ-инфекции.
Передача ВИЧ от матери к ребенку может произойти в любой период беременности (через плаценту), во время родов (при прохождении ребенка через родовые пути) и во время грудного вскармливания (из-за наличия язв или трещин на сосках матери и ротовой полости ребенка).
Существует значительный риск заражения при использовании нестерильных шприцев для внутривенного введения наркотиков, при трансфузии крови или её компонентов от инфицированных доноров, а также при использовании медицинских и немедицинских инструментов, загрязненных биологическими жидкостями ВИЧ-позитивных людей. Также риск представляют органы и ткани от доноров, которые могут быть пересажены.

После попадания в кровоток, вирус проникает в Т-лимфоциты хелперы, известные как CD-4 клетки (разновидность лейкоцитов), которые играют ключевую роль в борьбе организма с инфекциями. Т-хелперы обладают на своей поверхности специальными рецепторами CD4. ВИЧ связывается с этими рецепторами, проникает в клетку, размножается внутри неё и в конечном итоге приводит к её гибели. Со временем увеличивается вирусная нагрузка в организме, а количество Т-хелперов значительно уменьшается.
При отсутствии лечения через несколько лет из-за значительного снижения числа Т-хелперов появляются связанные со СПИДом состояния и симптомы.
Классификация заболевания
- Инкубационный период – промежуток времени от момента заражения до появления первых клинических признаков острого заболевания и формирования антител (специфических белков, вырабатываемых организмом в ответ на его реакцию на вирус).
- Стадия начальных клинических проявлений:

После инкубационного периода, который может длиться от нескольких дней до нескольких недель, у большинства зараженных развивается острое заболевание, напоминающее грипп. Симптомы включают повышение температуры, ломоту в теле, общую усталость, потерю аппетита, головные боли, боль в горле, увеличение лимфоузлов и высыпания на коже. У некоторых может наблюдаться потеря веса и появление язвочек во рту.
Эта фаза продолжается, как правило, 7-10 дней. Из-за неспецифичности проявлений диагноз «ВИЧ» устанавливается редко. Редко на этой стадии заболевания фиксируются оппортунистические инфекции,. отмечается кашель с мокротой, боль в грудной клетке (при развитии пневмонии), болезненные пузырьковые высыпания на коже (при опоясывающем герпесе). Как правило, самочувствие быстро нормализуется без специфического лечения ВИЧ.
На этой стадии формируется временное равновесие между инфекционным процессом и противовирусным иммунитетом, который сдерживает его развитие.
В течение длительного времени (8-10 лет и более) инфекция протекает бессимптомно или с персистирующей генерализованной лимфаденопатией — сохраняющимся не менее 3 месяцев увеличением минимум двух групп лимфоузлов.
В дальнейшем идет продолжающееся активное размножение вируса и уничтожение Т-лимфоцитов, и начинается стадия вторичных изменений, характеризующаяся нарастающей потерей веса, общей слабостью, постоянным повышением температуры, ознобом и сильной потливостью. Клинические проявления оппортунистических заболеваний формируют клиническую картину данного этапа: у больных наблюдаются кашель и одышка, тошнота, рвота, боли в животе, тяжелая диарея, кожные высыпания, сильные головные боли, ухудшение памяти и внимания и др.
Диагностика ВИЧ
Методы лабораторных исследований:
- Скрининг на ВИЧ.
- Обследование для подтверждения факта ВИЧ-инфекции при положительных или сомнительных результатах первичного скрининга.
- Измерение и мониторинг вирусной нагрузки в крови пациентов, у которых установлен диагноз «ВИЧ».
- Определение иммунного статуса у ВИЧ-позитивных пациентов.
Скрининг (обследование здоровых людей) на ВИЧ должен быть проведен любому человеку, который считает, что может быть заражен, а также перед любой госпитализацией и операцией, всем беременным женщинам и их половым партнерам.
Обследования рекомендуется проходить людям с высоким риском инфицирования ВИЧ, например, тем, у кого есть заболевания с аналогичным механизмом передачи (вирусные гепатиты В и С, заболевания, передающиеся половым путем), тем, кто имеет регулярные незащищенные сексуальные контакты, инъекционным наркоманам, детям, рожденным от матерей с ВИЧ-инфекцией, и медицинскому персоналу, работающему с кровью и получающему в этом контакте.
Существуют экспресс-тесты для скрининга ВИЧ, которые можно делать в домашних условиях. Для определения специфических антител/антигенов к ВИЧ (ВИЧ-1, 2, антиген p24) используют кровь, слюну или мочу. Точность любого экспресс-теста ниже, чем теста, проводимого в лаборатории.
Для стандартного скрининга определяются антитела к ВИЧ типа 1 и 2, а также антиген ВИЧ типа 1 и 2 (HIV Ag/Ab Combo) в крови с использованием иммуноферментного анализа (ИФА).
№ 68 Вирус иммунодефицита человека (ВИЧ)
A26.06.049.001 (Номенклатура МЗ РФ, Приказ №804н) Внимание! При положительных и сомнительных результатах срок получения результата может увеличиваться до 10 рабочих дней.
Современные подходы к терапии ВИЧ-инфекции
Oдним из первых препаратов, использованных для лечения ВИЧ-инфекции, был азидотимидин (АЗТ). У нас он выпускался под названием тимозид, на Западе известен как ретровир, зидовудин (ЗДВ). Суточная доза определяется стадией инфекции и переносимостью препара
Oдним из первых препаратов, использованных для лечения ВИЧ-инфекции, был азидотимидин (АЗТ). У нас он выпускался под названием тимозид, на Западе известен как ретровир, зидовудин (ЗДВ). Суточная доза определяется стадией инфекции и переносимостью препарата. Препарат относится к ингибиторам обратной траскриптазы.
К числу препаратов второго поколения относятся дидеоксииназин (ДДИ) и дидеоксицитидин (ДДС). В настоящее время ассортимент таких средств значительно увеличился (например, ставудин-ДДТ, хивид, фосфозид и другие).
Эта группа лекарственных средств (ЛС) имеет ряд существенных недостатков. Указанные ЛС не подавляют полностью репликацию вируса, который может быть выделен у большинства больных во время терапии.
Исследования показали, что к ЗДВ развивается устойчивость довольно быстро, особенно на поздних стадиях болезни, когда наблюдается активная репликация ВИЧ, и возможно, возникает резистентность к другим аналогам нуклеозидов.
Обычный фактор, существенно ограничивающий применение ЛС этой группы, — их токсичность. Для ЗДВ характерно главным образом токсическое действие на костный мозг, тогда как ДДИ и ДДС обладают нейротоксическим действием. Кроме того, ДДИ может вызывать тяжелый острый геморрагический панкреатит.
Существует четкая связь между клинической неэффективностью ЗДВ и резистентностью к нему в лабораторных условиях.
Вторая группа препаратов, открытая сравнительно недавно и уже широко используемая, — это ингибиторы протеаз: индиновир (криксиван), инвираза (саквиновир), вирасепт (нельфиновир) и другие.
Современная практика заключается не в использовании только монотерапии антиретровирусными препаратами, но и в применении комбинаций из двух, трех и даже четырех средств. Такие подходы позволяют снижать уровень вируса до значений, которые не могут быть определены современными тест-системами (< 200 копий/1 мл).
Предпочтительность комбинированной терапии обосновывается следующими положениями (В. В. Покровский).
| В настоящее время практически не применяется монотерапия ВИЧ-инфекции, а применяется ди- , три- и даже тетратерапия. Такие методики позволяют снижать концентрацию вируса до величин, не определяемых с помощью современных тест-систем |
- Использование множества этиотропных агентов более эффективно подавляет активность вируса, воздействуя на разные целевые точки или синергически влияя на одну из них.
- Это также позволяет уменьшить дозировку препаратов, что ведет к снижению частоты и тяжести побочных эффектов.
- Различные медикаменты обладают разной способностью проникать в ткани (например, в головной мозг и др.).
- Комбинация препаратов затрудняет развитие резистентности, или эта резистентность возникает позже.
Все описанные выше подходы к терапии ВИЧ-инфекции предполагали непосредственное воздействие на репликацию вируса. Другая возможноя методика лечения ВИЧ-инфекции состоит в усилении защитных сил макроорганизма. Некоторые варианты такого подхода в большинстве случаев неспецифические, изредка специфические и могут воздействовать на защитные свойства клетки-хозяина.
Как природные, так и рекомбинантные интерфероны имеют ряд недостатков: антигенность, необходимость многократного введения для поддержания адекватных уровней в организме и множество побочных эффектов и т. д.
Этих недостатков лишены многие индукторы эндогенного интерферона, некоторые из них способны включаться в синтез ИФН в некоторых популяциях клеток, что в ряде случаев имеет определенное преимущество перед поликлональной стимуляцией иммуноцитов интерфероном.
Наиболее изученное до сих пор действие при ВИЧ-инфекции проявляет низкомолекулярное синтетическое соединение из группы акридонов — 12,5%-ный циклоферон, который выпускается компанией «Полисан» в ампулах по 2 мл для внутримышечных и внутривенных инъекций.
Специфическая активность циклоферона при ВИЧ-инфекции изучена в 1997 году в Институте гриппа РАМН
- Циклоферон продемонстрировал ярко выраженные ингибирующие свойства в отношении репродукции ВИЧ в клеточных культурах моноцитов.
- По данным ингибирующей активности циклоферон значительно превосходит азидотимидин.
- Полученные экспериментальные результаты обосновывают клиническое применение циклоферона для лечения пациентов с ВИЧ-инфекцией.
Пятилетний опыт применения циклоферона среди ВИЧ-инфицированных позволяет сделать выводы о результатах данной терапии.
В период 1992 – 1997 годы в Санкт-петербургском городском центре по профилактике и борьбе со СПИД циклоферон получили 40 пациентов с разными стадиями ВИЧ-инфекции. Следует отметить, что 11 больных прошли два курса терапии циклофероном, в связи с чем общее число лиц, получивших один курс лечения циклофероном, составило 29 человек. В основном это были молодые люди в возрасте до 40 лет (20 человек), в том числе трое детей до 14 лет.
Курс лечения циклофероном включал пять внутримышечных инъекций 2 мл 12,5%-ного раствора в 1, 2, 4, 6 и 8 дни. Препарат применялся в качестве монотерапии у 29 пациентов с ВИЧ-инфекцией и СПИДом.
Все больные отмечали хорошую переносимость циклоферона, отсутствие пирогенных реакций после его введения.
Пациенты также отметили улучшение общего состояния, качества сна и аппетита, повышение жизненного тонуса и работоспособности. 30% из тех, кто проходил курс и перенес в осенне-зимний период грипп или ОРВИ, отметили, что болезнь прошла легче, чем обычно, и восстановление произошло быстрее.
В качестве специалиста по лечению ВИЧ я хотел бы отметить, что высокая температура у пациентов, принимающих противовирусные препараты, может быть связана как с самим заболеванием, так и с побочными эффектами терапии. При начале антиретровирусной терапии (АРТ) наблюдается явление, известное как «нежелательная реакция на лечение», которая может проявляться в виде лихорадки. Важно отличать эту реакцию от инфекционного процесса, так как оба состояния требуют разного подхода к лечению.
Лечение высокой температуры у пациентов с ВИЧ требует комплексного подхода. Первоначально необходимо провести полное обследование для выявления причины повышения температуры. Это может включать лабораторные исследования, такие как общий анализ крови, и дополнительные тесты для диагностики возможных инфекций. На основании полученных данных я чаще всего корректирую режим приема антиретровирусных препаратов, чтобы минимизировать нежелательные эффекты, способствующие повышению температуры.
Также я акцентирую внимание на необходимости поддерживающей терапии для устранения температуры. Это может быть назначение жаропонижающих средств и соответствующих мер по поддержанию общего состояния пациента. При этом крайне важно не прерывать прием основных противовирусных препаратов, так как это может привести к развитию резистентности вируса. Все изменения в лечении должны обсуждаться с пациентом и осуществляться под строгим медицинским контролем.
Из клинической практики
Немаловажное значение, на наш взгляд, имеют выполненные в 1996 – 1997 годах исследования по оценке эффективности циклоферона. Были проведены (ограниченно) работы по определению вирусной нагрузки: оценивалась экспрессия ВИЧ-1 РНК-копий/мл с помощью амплификатора фирмы «Ла Рош» (количественная ПЦР). Эти исследования проводились в Лондоне совместно с английскими учеными. Изучалась эффективность циклоферона — как монотерапии, так и сочетанное использование препарата с антиретровирусными средствами в строго контролируемых условиях. Для этого были отобраны больные с ВИЧ-инфекцией, в анализе крови которых содержалось CD4+ клеток от 200 до 500 в 1 мкл, число лейкоцитов от 3,0 до 10,0х10 г/л.
По завершению курса циклоферона наблюдалось значительное снижение вирусной нагрузки (в 3,6 раза), количество клеток CD4+ увеличилось на 62%. Монотерапия циклофероном оказала положительное и стабильное влияние на изучаемые показатели у пациентов.
Определенный интерес представляют результаты многолетнего наблюдения больных ВИЧ-инфекцией, которые получали длительно циклоферон в своеобразном профилактическом режиме с целью стабилизации процесса и профилактики прогрессирования заболеваний.
В 1998 году в Российском научно-методическом центре по профилактике и борьбе со СПИДом (руководитель член-корр. АМН В. В. Покровский) была проведена оценка динамики суррогатных маркеров ВИЧ-инфекций (уровень CD4+) и вирусной нагрузки у ВИЧ-позитивных пациентов на фоне лечения циклофероном.
Оценка достоверности полученных результатов проводилась с помощью непараметрических критериев (критерий знаков, максимум-критерий, критерий Вилкоксона для сопряженных совокупностей).
В исследование были включены 10 взрослых пациентов с ВИЧ-инфекцией на стадии первичных проявлений согласно российской классификации (В. И. Покровский, 1989 г.). Результаты по уровню CD4-лимфоцитов представлены в таблице и графике, из которых видно, что уже после первых четырех недель наблюдений наблюдается тенденция к увеличению среднего уровня CD4-лимфоцитов, и к 12-й неделе это изменение стало статистически значимым. Этот рост сохранялся на протяжении всего исследования, несмотря на
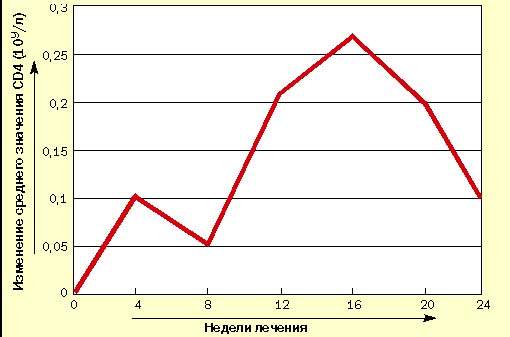 |
| Рисунок 1. Изменение уровня CD4-лимфоцитов у больных ВИЧ-инфекцией при лечении циклофероном (в сравнении с исходным уровнем) |
 |
| Рисунок 2. Средние значения изменения концентрации РНК ВИЧ (log10/мл) |
наметившееся возвращение к исходному уровню. Вирусная нагрузка в течение всего опыта прогрессивно снижалась, причем в 30% случаев до величин ниже определяемых (< 200 копий в 1мл).
Таким образом, применение циклоферона в терапии ВИЧ-инфекций сопровождается стабилизацией клинической картины заболевания, улучшением состояния пациентов, а также показателей гемостаза и иммунного статуса.
Циклоферон как монопрепарат оказывает иммуномодулирующее и противовирусное действие при лечении ВИЧ-инфицированных (стадии А1 3Б) в тех случаях, когда нет значительного снижения числа CD4+ клеток (<200). Хорошо зарекомендовало себя назначение циклоферона по следующей схеме.
- По 4 мл препарата в 1, 2, 4, 6, 8, 10, 13, 16, 19 и 22-й дни лечения (для детей по 2 мл). Первую пару инъекций можно вводить внутривенно, остальные — внутримышечно. Повторные курсы циклоферона рекомендуется проводить через 6 месяцев под контролем иммунологического статуса.
- Циклоферон отлично сочетается с основными лекарственными средствами, его применение желательно в случаях, когда проявляются признаки активной репликации ВИЧ (высокая вирусная нагрузка), у пациентов с обострением различных оппортунистических заболеваний.
Исчезновение у некоторых пациентов иммунологических и вирусологических показателей, оправдывающих применение противоретровирусной терапии, может сыграть важную роль при разработке новых подходов к лечению ВИЧ-инфицированных, способствуя снижению затрат на лечение и отсрочке развития резистентности к терапии или ее преодоления.
Циклоферон может оказаться перспективным профилактическим средством при сомнительных контактах и контактах с заведомо ВИЧ-инфицированными партнерами.
Инъекционные препараты длительного действия для внутримышечного применения
Взаимодействие между антиретровирусными препаратами может как увеличивать, так и уменьшать эффективность терапии.
Например, эффективность терапии может повыситься при добавлении подтерапевтичесческой дозы ритонавира (по 100 мг раз в день) к другому ингибитору протеазы (например, дарунавиру или атазанавиру). Ритонавир подавляет печеночный фермент, участвующий в метаболизме других ИП.
Замедляя клиренс терапевтически дозированной PI, ритонавир повышает уровень другого препарата, поддерживает повышенные уровни дольше, уменьшает интервал дозирования и повышает эффективность. Другой пример – ламивудин (3TC) плюс зидовудин (ZDV). Использование любого препарата как монотерапия быстро приводит к резистенции, но мутация, которая продуцирует резистентность в ответ на 3TC, увеличивает восприимчивость ВИЧ к ZDV. Таким образом, при совместном использовании они являются синергичными.
В то же время взаимодействие между антиретровирусными средствами может уменьшить эффективность каждого из препаратов. Однако такие сочетания нечасто применяются на практике (например, ZDV и ставудин [d4T]).
Комбинирование препаратов часто увеличивает риск того, что у препаратов окажется отрицательное воздействие. Возможные механизмы включают следующее:
Метаболизм ингибитора протеазы в печени под воздействием фермента цитохрома P-450 приводит к уменьшению метаболизма и повышению уровней других препаратов.
Совокупная токсичность: например, комбинация НИОТ первого поколения, таких как ставудин (d4T) и диданозин (ddI), увеличивает шанс неблагоприятного метаболического воздействия и периферической невропатии. Кроме того, применение фумарата тенофовира дизопроксила в режиме повышения ритонавира увеличивает уровень тенофовира дизопроксила в плазме, а Вызывает почечную дисфункцию у восприимчивых пациентов с некоторыми сопутствующими заболеваниями.
Различные медикаментозные средства могут оказывать влияние на антиретровирусные препараты. Применение коформированного биктегравира не рекомендовано при терапевтическом лечении туберкулеза с использованием рифампина или рифабутина. Это связано с тем, что уровни биктегравира значительно снижаются из-за индуцирующего воздействия рифампина и рифабутина, что способствует повышенному риску вирусной недостаточности ВИЧ (см. Руководство по применению антиретровирусных агентов у ВИЧ-1-инфицированных взрослых и подростков: межлекарственное взаимодействие); следовательно, следует всегда предварительно проверять взаимодействие перед началом приема нового медикамента.
В дополнение к взаимодействиям препаратов, следующие вещества подавляют активность некоторых антиретровирусных препаратов и должны быть исключены:
Грейпфрутовый сок, блокируя определенные ферменты в желудочно-кишечном тракте, может снижать уровень ингибитора протеазы саквинавира, что, в свою очередь, ведет к повышению его биодоступности.
Побочные эффекты антиретровирусных препаратов
У антиретровирусных средств могут быть серьезные побочные явления. Некоторые из этих состояний, особенно анемия, гепатит, почечная недостаточность, панкреатит и непереносимость глюкозы, могут быть диагностированы по анализам крови до появления симптомов. Пациентам следует регулярно проходить скрининг, как клинически, так и при помощи соответствующих лабораторных анализов (общий анализ крови, анализы крови на гипергликемию, гиперлипидемию, поражение печени и поджелудочной железы и функцию почек, анализ мочи), особенно после назначения новых препаратов или появления непонятных симптомов.
Метаболические эффекты проявляются через взаимосвязанные симптомы перераспределения жира, гиперлипидемии и инсулинорезистентности. Подкожные жировые отложения часто перемещаются с лица и конечностей к центру тела, шею, грудную клетку и живот — это косметически непривлекательный процесс, известный как липодистрофия, который огорчает пациентов. Для улучшения внешнего вида глубокие морщины на лице можно корректировать с помощью инъекций коллагена или полимолочной кислоты.
Противовирусные препараты всех классов, по-видимому, причастны к этим метаболическим эффектам, но участие PIs более заметно. Некоторые старые препараты АРТ, такие как ритонавир или d4T, обычно имеют метаболические эффекты. Другие, такие как тенофовир дизопроксил фумарат, этравирин, атазанавир или дарунавир (даже в сочетании с низкой дозой ритонавира), ралтегравир и маравирок, вероятно, минимально воздействуют на уровни липидов.
Среди множества механизмов метаболических эффектов один из известных — митохондриальная токсичность. Вероятность метаболического воздействия (наибольшая у ингибиторов протеазы) и митохондриальной токсичности (наивысшая у ингибиторов обратной транскриптазы нуклеозида) варьируется в зависимости от класса лекарственного средства и его подкатегорий (например, среди ингибиторов обратной транскриптазы нуклеозида d4T обладает наивысшим риском).
Метаболические эффекты зависят от дозы и часто появляются в первые 1–2 года лечения. Молочный ацидоз нехарактерен, но может быть смертельным.
Неалкогольная жировая болезнь печени, а также заболевания печени, ассоциированные с метаболической дисфункцией (ЗПСМД), являют собой результат чрезмерного накопления липидов в гепатоцитах. Заболевания, относящиеся к ЗПСМД, включают простую липидную инфильтрацию (бениную). Это состояние все чаще выявляется у пациентов с ВИЧ. Некоторые старые препараты антиретровирусной терапии также могли вызывать стеатоз, и, с уменьшением частоты их назначения, случаи стеатоза стали реже. Однако, мнение о том, что риск стеатоза существует даже при применении современных антиретровирусных медикаментов, продолжает сохраняться.
Однако схемы длительного использования средств метаболического воздействия и оптимального контроля их эффективности не разработаны. Препараты, понижающие липиды, (статины) и инсулин -сенсибилизирующие препараты (глитазоны), вероятно, могут помочь. Пациентов следует проконсультировать о необходимости соблюдения здорового питания и регулярной физической активности как о методах поддержания здоровья. (См. также рекомендации медицинской ассоциации ВИЧ Общества инфекционных заболеваний Америки [IDSA] и Группы по клиническим исследованиям СПИДа у взрослых Руководства для оценки и управления дислипидемией у зараженных ВИЧ взрослых, получающих антиретровирусную терапию [Guidelines for the evaluation and management of dyslipidemia in HIV-infected adults receiving antiretroviral therapy]).
Костные осложнения при анти-ВИЧ терапии могут проявляться в виде бессимптомной остеопении и остеопороза, которые встречаются достаточно часто. В некоторых случаях остеонекроз крупных суставов, таких как бедро и плечо, может вызывать интенсивную боль и функциональные нарушения. Механизмы, ведущие к данным костным осложнениям, до конца не изучены.
Характеристика возбудителя
Возбудитель ВИЧ-инфекции — вирус иммунодефицита человека. Он относится к семейству ретровирусов (Retroviridae), роду лентивирусов (Lentivirus).
На внешней оболочке вирусных частиц (научно — вирионах) находятся специфические белки, с помощью которых ВИЧ связывается с лимфоцитами — клетками иммунной системы, проникает внутрь и начинает активно размножаться. Этот процесс происходит очень быстро — за сутки в организме может образоваться до 1 миллиарда новых вирусных частиц.
Заражённые лимфоциты погибают, и свежеиспечённые вирионы идут искать новые клетки, чтобы превратить их в фабрики по производству вирусов.
Из-за массовой гибели клеток иммунной системы человек становится уязвим перед различными микроорганизмами из внешней среды, а также собственной флорой и раковыми клетками.
Размеры вируса иммунодефицита человека очень маленькие: на линии длиной 1 см могут уместиться до 100 тысяч вирусных частиц
У ВИЧ есть и свои слабые стороны — он крайне нестабилен вне организма. При кипячении вирус погибает всего за 15 минут, а при прогревании до 56 °C — через 30 минут. Он не выживает под воздействием 70%-ного этилового спирта, эфира, ацетона, 5%-ного хлорамина, 6%-ного перекиси водорода, а также ультрафиолетового и ионизирующего излучения.
При этом вирус остаётся жизнеспособным в течение нескольких дней в высушенном состоянии, а в замороженном — может жить до 10 лет. А ещё ВИЧ может оставаться активным до 7 дней в закрытой среде внутри использованного шприца.
Стадии развития ВИЧ-инфекции
От момента проникновения ВИЧ в организм до появления вторичных заболеваний, характерных для СПИДа, может пройти около 10-12 лет. За этот период инфекция проходит через пять стадий и, в конечном итоге, полностью разрушает иммунную систему человека. К сожалению, много случаев, когда ВИЧ-инфицированные обращаются к врачам слишком поздно, когда уже сформировались вторичные болезни, характерные для СПИДа.
1-я стадия: инкубационный период
Инкубационный период — этап от момента заражения до выработки защитных антител и/или появления симптомов острой ВИЧ-инфекции. На этой стадии человек уже заразен, хотя лабораторные исследования на антитела к ВИЧ могут показать отрицательный результат.
Инкубационный период может колебаться от 4 недель до 3 месяцев, в редких случаях — до 1 года.
2-я стадия: первичные проявления
На следующем этапе вирус активно размножается в организме. Концентрация вирусных частиц увеличивается, и, как правило, анализ крови на антитела к ВИЧ оказывается положительным.
Первичные признаки ВИЧ:
- температура до 37–38 °C;
- кожные высыпания;
- увеличенные лимфоузлы;
- кандидоз слизистых оболочек;
- широкие герпетические высыпания, плохо поддающиеся терапии;
- тяжелая ангина;
- пневмония.
Обычно 2-я стадия начинается примерно через 3 месяца после заражения и продолжается примерно 1 год.
Кожные высыпания могут быть свидетельством прогрессирующей ВИЧ-инфекции.
3-я стадия: латентное течение
Латентная стадия без лечения может длиться 6–7 лет, реже — до 20 лет. Размножение вируса замедляется, симптомы стихают. При этом лимфатические узлы остаются увеличенными.
На третьей стадии ВИЧ-инфекции симптомы могут быть менее выраженными, несмотря на наличие увеличенных лимфоузлов.
4-я стадия: присоединение вторичных заболеваний
Вирус активно уничтожает Т-лимфоциты, иммунная система истощается. У пациента развиваются инфекционные и/или онкологические заболевания. Сколько продлится эта стадия — зависит от индивидуальных особенностей иммунной системы и своевременности лечения.
5-я стадия: СПИД
Это конечная стадия течения ВИЧ-инфекции, которая наступает приблизительно через 10-12 лет после заражения вирусом иммунодефицита. На этом этапе возникают заболевания, указывающие на СПИД, которые могут вызвать серьезные осложнения и привести к летальному исходу. Поражается центральная нервная система: возникают проблемы с вниманием, координацией движений, вплоть до утраты способности ходить. Часто развивается нейротоксоплазмоз — инфекция, при которой токсоплазмы (паразиты) поражают головной мозг.
Возможные симптомы СПИДа со стороны разных систем органов
Система органовСимптомыСистема органов Нервная система
Симптомы Симптомы, характерные для СПИДа:
— проблемы с мыслительными функциями.
— нарушение двигательной способности
— онемение в руках и ногах.
— слабость в мышцах
— головная боль.
— потеря координации
— появление судорог.
— спутанность сознания
Симптомы центральной нервной системы, характерные для СПИД-индикаторных заболеваний:
— головная боль
— потеря слуха и зрения.
— психозы
— расстройства сознания.
— светобоязнь
— судороги.
— асимметрия лица
— проблемы с речью.
Система органов Органы чувств
Симптоматика — нарушения слуха и зрения (вплоть до полной слепоты).
— повышенная чувствительность к свету
— кожные высыпания.
— болезненные язвы и волдыри на коже
Система органов Пищеварительная система
Симптомы — язвы во рту и в горле
— белый налет на слизистой рта.
— сильная боль в животе
— вздутие живота.
— затруднённое глотание
— тошнота и рвота.
— расстройство стула (запоры, диареи)
— наличие крови в каловых массах.
— кал чёрного цвета
— потемнение урины.
— беспричинная потеря веса
— потеря аппетита.
— желтуха (пожелтение кожи и глаз)
Система органов Дыхательная система: Симптомы — затрудненное дыхание.
— одышка
— боли в области груди.
— мучительный кашель
— хрипы и свист в легких. Язвы в ротовой полости могут возникнуть на терминальной стадии ВИЧ-инфекции.
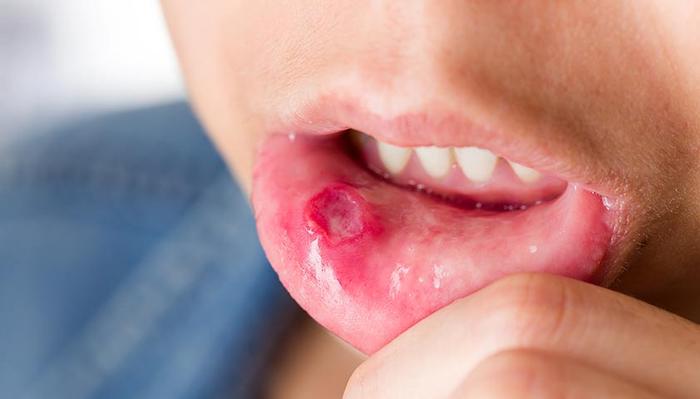
Лечение ВИЧ-инфекции и СПИД
Важное значение при лечении ВИЧ-инфицированных пациентов имеет поддержание здоровья и хорошего самочувствия такими немедикаментозными средствами, как правильное питание, избегание сильных стрессов, здоровый образ жизни, а так же регулярный мониторинг состояния здоровья у врачей-специалистов.
Если у вас или ваших близких диагностирована «ВИЧ-инфекция», следует незамедлительно обратиться к опытному специалисту. Важно понимать, что самостоятельно поставить диагноз по результатам одного анализа на ВИЧ невозможно (высокий риск ложноположительных и ложноотрицательных результатов).
Принцип лечения
Основная цель терапии ВИЧ-инфекции заключается в замедлении размножения вируса в организме. Для этого создано множество противовирусных препаратов, и многие из них находятся на стадии клинических испытаний. Как ретровирус, ВИЧ нуждается в антиретровирусных препаратах, которые влияют на вирус внутри клеток, блокируя его ферменты и препятствуя его размножению.
В зависимости от принципа действия противоретровирусные препараты делятся на несколько классов: ингибиторы обратной транскриптазы (ламивудин, зидовудин, абакавир, тенофовир и др.), ингибиторы протеазы (ритонавир, индинавир, ампренавир, нелфинавир и др.), ингибиторы слияния/проникновения (энфувиртид), ингибиторы интегразы и др. Некоторые лекарства включают сразу два или три противовирусных препарата одного или разных классов.
Термин «ингибитор» означает «задерживающий». При блокировании ферментов вирус теряет способность к размножению. Разные медикаменты воздействуют на вирус на различных этапах его жизненного цикла.
Как правило, одновременно применяются сразу несколько антиретровирусных препаратов разных классов. Комбинированная терапия снижает риск развития резистентности.
Антиретровирусная терапия должна проводиться только по рекомендации врача, под его наблюдением и в точном соответствии с инструкциями. Ключевыми моментами успешного лечения являются строгое следование советам врача, регулярный прием противовирусных медикаментов и контроль состояния здоровья. Неправильный прием лекарств может привести к утрате эффективности, поскольку развивается резистентность.
Перед началом лечения расскажите врачу об имеющихся у вас хронических заболеваниях и принимаемых лекарствах (некоторые препараты могут быть не совместимы). Уточните у вашего врача, когда и как следует принимать назначенные лекарства (натощак или с пищей, утром или вечером и т. д.). Обо всех побочных эффектах незамедлительно сообщайте доктору.
В дополнение к антивирусной терапии, лечении ВИЧ и СПИДа также уделяется внимание профилактике и лечению сопутствующих заболеваний (инфекционные болезни, неврологические расстройства, изменения в анализах крови, онкологические заболевания).
Результат лечения
Как было упомянуто ранее, препараты, применяемые для борьбы с ВИЧ-инфекцией, не устраняют вирус, а осуществляют блокировку функционирования ключевых ферментов, что нарушает размножение вируса и снижает его активность. Это, в свою очередь, приводит к уменьшению количества вирусных частиц в крови, которое обозначается как «вирусная нагрузка». Уменьшение активности вируса способствует восстановлению числа клеток иммунной системы, таких как CD4-лимфоциты. Тем не менее, важно иметь в виду, что чем позже начинается терапия, тем меньше шансов на её эффективность. Показанием для начала лечения являются либо наличие симптоматики, указывающей на иммунодефицит, либо количество CD4-лимфоцитов менее 500 клеток на 1 мл. крови.
Контроль лечения
Эффективность проводимой терапии отслеживается с помощью анализа на количество CD4-лимфоцитов (что показывает «иммунный статус») и измерения вирусной нагрузки в крови. Обсудите с вашим врачом, как часто нужно проводить контроль за состоянием вируса и иммунной системы. Если лечение оправдано, то спустя 3-6 месяцев после начала терапии, количество CD4-лимфоцитов значительно увеличивается, тогда как «вирусная нагрузка» снижена более чем в 100 раз. Если в ходе лечения наблюдается рост вирусной нагрузки, снижение количества CD4-лимфоцитов и возникновение дополнительных симптомов, то такая схема терапии признается неэффективной. В данной ситуации врач заменит как минимум два средства противовирусной терапии.
ВИЧ-инфекция и беременность
Исследования показывают, что использование комбинированной антиретровирусной терапии у беременных женщин с ВИЧ значительно сокращает риск передачи вируса от матери к ребенку. Однако не все препараты для лечения ВИЧ подходят для беременных женщин. Поэтому выбор тактики терапии врач обсуждает с пациенткой, внимательно анализируя возможные риски.
Если вы принимаете антиретровирусные препараты, следует заранее сообщить врачу о планировании беременности. Возможно, потребуется смена лекарственных препаратов.
Профилактика гриппа
Следование правилам личной гигиены является наиболее эффективным методом предотвращения передачи вируса гриппа, а также других вирусов. Регулярное мытье рук с мылом и дезинфекция поверхностей помогут снизить вероятность заражения. Тем, кто уже заболел гриппом, стоит чихать и кашлять в платок (который затем утилизируется), после чего необходимо мыть руки, что также способствует предотвращению распространения инфекции.
Грипп можно предотвратить (а также лечить) с помощью противовирусных препаратов. В некоторых ситуациях людям, живущим с ВИЧ, они могут быть прописаны в профилактических целях.
Вакцина от гриппа
Существует несколько видов вакцин против гриппа. Наиболее распространены «живые» вакцины, содержащие ослабленный вирус, и инактивированные вакцины, представляющие собой неинфекционные препараты. Поскольку вирусы гриппа разнообразны и появляются новые штаммы, вакцины обновляются каждый год.
Людям из групп повышенного риска, включая людей, живущих с ВИЧ всех возрастов, рекомендуется делать вакцинацию ежегодно. Лучшее время для вакцинации — осень, с сентября по начало ноября.
Людям, живущим с ВИЧ, рекомендуется использовать вакцины, не содержащие «живого» вируса; такие препараты обеспечивают нужную защиту без риска осложнений. По мнению экспертов, вакцинация у людей с низким уровнем CD4 может быть менее эффективной, однако все же снижает вероятность возникновения осложнений.
Ученые также отмечают, что нет никаких взаимодействий между вакциной против гриппа и антиретровирусными препаратами. Следовательно, люди, живущие с ВИЧ, могут делать прививку и спокойно принимать терапию.
В России вскоре начнут клинические испытания комбинированной вакцины от гриппа и COVID-19. Этот препарат разработан на основе ослабленного вируса и предназначен для интраназального введения.
Опыт других людей
«Я, как мужчина, уже несколько лет принимаю противовирусные препараты для контроля ВИЧ. Не могу сказать, что у меня часто бывают побочные эффекты, но иногда температура действительно поднимается. В такие моменты я стараюсь много пить и отдыхать. Знаю, что высокая температура может быть реакцией на лекарство, но всегда консультируюсь с врачом. Он объяснил, что это нормальная реакция организма, так как он борется с вирусами.» — Алексей, 35 лет.
«У меня был опыт лечения ВИЧ с использованием противовирусных средств. Иногда возникали моменты, когда температура поднималась до 39 градусов. Это вызывало у меня панику, ведь я никогда не сталкивалась с такими вещами. После общения с врачом поняла, что это вполне естественно, так как организм реагирует на препараты. В такие дни я стараюсь больше отдыхать и не нагружать себя физически.» — Марина, 28 лет.
«Я получаю лечение ВИЧ уже несколько лет. Иногда во время терапии наблюдается высокая температура. В начале это меня сильно беспокоило, но после разъяснений от своего врача я понял, что это реакция на противовирусные препараты. Я стараюсь поддерживать себя в форме: правильно питаюсь и делаю легкие физические упражнения, что помогает справляться с этим состоянием.» — Сергей, 40 лет.
Вопросы по теме
Как высокие температуры могут влиять на эффективность противовирусных препаратов при лечении ВИЧ?
Высокие температуры, вызываемые лихорадкой, могут иметь несколько эффектов на лечение противовирусными препаратами при ВИЧ. Во-первых, высокая температура может ускорить метаболизм организма, что может привести к быстрейшему выведению лекарств из организма, снижающему их эффективность. Во-вторых, лихорадка может также привести к изменению уровня поглощения препаратов в пищеварительном тракте, что может изменить их биодоступность. Поэтому важно контролировать температуру и при необходимости обсудить с врачом корректировку дозировки препаратов или дополнительные меры поддержки в период высокой температуры.
Есть ли различия в лечении ВИЧ у пациентов с высоким уровнем температуры в зависимости от стадии заболевания?
Да, лечение ВИЧ может варьироваться в зависимости от стадии заболевания и наличия высокой температуры. На ранних стадиях, когда иммунная система ещё может активно отвечать на инфекцию, высокие температуры могут быть признаком реактивного процесса. Лечение может сосредоточиться на поддержке иммунного ответа и использовании противовирусных средств для подавления ВИЧ. На более поздних стадиях, когда иммунная система уже значительно ослаблена, высокая температура может указывать на оппортунистические инфекции, и в этом случае лечение будет более комплексным и ориентированным не только на контроль ВИЧ, но и на лечение сопутствующих инфекций.
Существуют ли какие-либо альтернативные подходы к снижению температуры у пациентов с ВИЧ, принимающих противовирусные препараты?
Для снижения высокой температуры у пациентов с ВИЧ можно использовать не только традиционные жаропонижающие средства, но и альтернативные методы. Важно следить за достаточной гидратацией, так как дегидратация может усугубить состояние. Кроме того, использование компрессов с прохладной водой, легкая одежда и поддержка в интерьере, где не слишком высокие температуры, могут помочь в снижении лихорадки. Также стоит рассмотреть использование растительных средств, таких как чай из чабреца или малины, обладающих природными жаропонижающими свойствами, но таких подходов нужно обязательно обсуждать с врачом, чтобы избежать потенциальных взаимодействий с противовирусными препаратами.




