Краевые костные заострения тазобедренного сустава представляют собой образования на краях суставных поверхностей, которые возникают в результате дегенеративных изменений, таких как остеоартрит. Они могут приводить к утолщению костной ткани и изменению формы сустава, что, в свою очередь, может вызывать болевые ощущения и ограничение подвижности.
Появление таких заострений связано с хроническим стрессом на сустав, что приводит к нарушению нормального обмена веществ в тканях. Эти изменения могут быть выявлены на рентгенологических исследованиях, и их лечение часто включает консервативные методы, направленные на уменьшение боли и восстановление функции сустава.
- Краевые костные заострения тазобедренного сустава представляют собой остеофиты, возникающие на краях суставной поверхности.
- Они чаще возникают в результате износа хряща и являются признаком остеоартроза.
- Наличие заострений может приводить к болевым ощущениям и ограничению подвижности сустава.
- Диагностика проводится с помощью рентгенографии и МРТ, позволяющих визуализировать изменения в суставе.
- Лечение включает консервативные методы, такие как физиотерапия, а также, в некоторых случаях, хирургическое вмешательство.
- Раннее выявление и лечение заострений могут значительно улучшить качество жизни пациента.
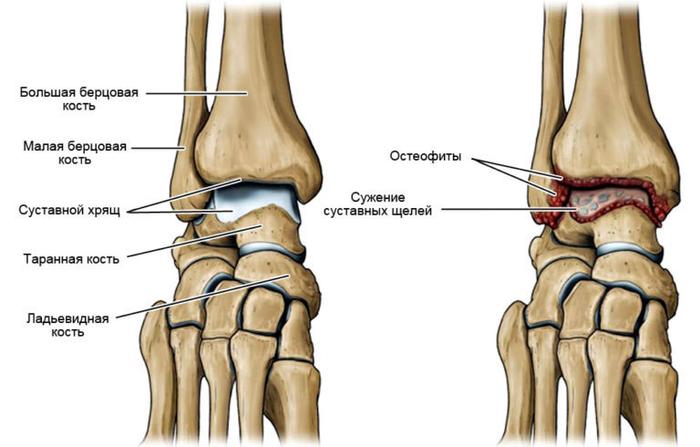
Остеофит голеностопного сустава
Голеностопный сустав играет ключевую роль в функционировании человеческого тела. Он обеспечивает подвижность и гибкость при передвижении, а также позволяет равномерно распределять массу тела на стопе. Его отсутствие делает невозможными бег и множество других действий.
Голеностопный сустав подвержен развитию остеофитов, занимая второе место по частоте появления костных разрастаний, уступая только области локтя.
Что это такое
Множество людей не знают, что такое остеофит. На самом деле, это довольно просто. Остеофиты представляют собой аномальные образования костной ткани в тех участках, где она обычно отсутствует. Хотя это состояние само по себе не является болезнью, оно часто сопровождает различные расстройства опорно-двигательного аппарата. В сущности, это ответ надкостницы на неблагоприятные факторы, воздействующие на сустав, либо следствие травм.
Наросты могут иметь различную форму, размеры. В течение длительного времени из-за небольших размеров они не доставляют пациенту неудобств, однако со временем дают о себе знать. Часто принимают форму шипов, крючков.
Процесс возникновения остеофитов выглядит следующим образом:
- суставные поверхности голеностопа начинают сталкиваться с нехваткой синовиальной жидкости;
- вызывается повышенное трение, что приводит к разрушению поверхностей;
- со временем в местах с высоким трением появляются компенсаторные окостенения, имеющие различные формы и размеры;
- в итоге формируется полноценный костный нарост.
Таким образом, остеофит – это не болезнь, а последствие полученной травмы или другого недуга.
Краевые костные заострения тазобедренного сустава представляют собой патологические изменения, возникающие на краях суставных поверхностей, чаще всего в результате дегенеративных процессов. Эти остеофиты формируются в ответ на хроническую нагрузку и механическое раздражение, что приводит к реактивным изменениям в костной ткани. Важно отметить, что данное состояние может быть признаком остеоартрита и, если не обратить на него внимание, может привести к ухудшению функции сустава и развитию боли.
Кроме того, такие заострения могут проявляться в виде ограниченности движений в суставе и дискомфорта при физических нагрузках. Оларечи, они могут вызывать вторичные изменения в окружающих мягких тканях, таких как воспаление и отечность, что дополнительно усугубляет ситуацию. Важно понимать, что краевые костные заострения не всегда требуют хирургического вмешательства; часто достаточно консервативного лечения, включая физическую терапию и медикаментозную терапию для снятия болевого синдрома и улучшения функциональности сустава.
Для диагностики краевых костных заострений используется рентгенография, которая позволяет визуализировать изменения в суставе и установить степень выраженности патологии. Помимо рентгенологических данных, необходимо проводить клинический осмотр и анализировать симптомы пациента. В случае необходимости, для уточнения диагноза могут быть назначены дополнительные методы визуализации, такие как МРТ, что позволит получить более детальную информацию о состоянии суставных структур и окружающих тканей.
Что такое остеофиты
С греческого языка «остео» переводится как кость, а «фито» – как растение. Остеофиты формируются на краях костей в тех местах, которые подвержены наибольшим нагрузкам. Например, в тазобедренном суставе это внутренняя часть вертлужной впадины. Когда хрящ истощается, он уже не выполняет свою амортизационную роль, и кости начинают интенсивно соприкасаться.
Сустав не в состоянии сам восстановить поврежденный хрящ, поэтому организм запускает компенсаторные процессы. Чтобы предотвратить дальнейшее разрушение костей, формируются остеофиты, которые замедляют движения и защищают суставную капсулу от разрушения. Это и есть патологическое окостенение в опорно-двигательном аппарате. В результате, остеофиты становятся ответом на растущие нагрузки.
Остеофиты и отложения солей кальция – это разные по структуре образования
Где чаще всего образуются остеофиты
Костные наросты формируются в крупных суставах, таких как колено, тазобедренный сустав, локоть или плечо. Их можно обнаружить в суставных зонах рук и стоп, например, «пяточную шпору» часто выявляют на рентгеновских снимках. На рентгенограммах остеофиты выглядят как небольшие костные отростки или незначительные вкрапления на поверхности поврежденного сустава. В более запущенных случаях остеофиты напоминают шпоры.
Костные наросты возникают:
- в результате травм или ушибов;
- из-за воспалительных процессов в костной ткани или окружающих областях;
- вследствие врожденных или приобретенных дистрофических изменений в суставах, например, на фоне эндокринных расстройств.
Чаще всего остеофиты становятся причиной возрастных изменений в суставах или следствием износа хряща. Во втором случае это происходит из-за однотипной физической активности или спортивной перегрузки. Когда гиалиновый хрящ не справляется, на его месте возникают окостеневшие участки, ограничивающие подвижность.
Остеофиты могут развиваться у людей, занимающихся однообразной физической деятельностью.
Коксартроз
Коксартроз: причины, симптомы, диагностика и методы терапии.
Определение
Коксартроз является наиболее распространенной и серьезной формой остеоартроза тазобедренного сочленения, часто приводящей к прогрессирующему ухудшению функционирования сустава, вплоть до полной его утраты. В структуре суставных заболеваний коксартроз стабильно занимает второе место по частоте заболеваемости после гонартроза и первое по длительности временной и стойкой утраты трудоспособности.
Коксартроз может быть односторонним или двусторонним и сопровождается разрушением хрящевой ткани, изменениями в костной структуре, образованием остеофитов и воспалением.
Это состояние следует рассматривать как органическую патологию всего сустава, затрагивающую хрящ, субхондральную кость, синовиальные ткани, связки, капсулу и мышцы. Существует первичный (идиопатический) коксартроз и вторичный, возникающий на фоне различных заболеваний. Первичный вид считается одним из самых распространенных дегенеративно-дистрофических заболеваний тазобедренного сочленения, который у некоторых пациентов возникает в процессе естественного старения.

Причины появления коксартроза
Факторы риска, способствующие коксартрозу, делятся на генетические, приобретенные (негенетические) и внешние. Развитием коксартроза можно объяснить влияние различных биологических и механических факторов, таких как развивающиеся дегенеративно-дистрофические заболевания тазобедренного сустава, врожденный вывих бедра, асептический некроз головки бедренной кости, воспалительные процессы, перенесенные травмы (ушибы, вывихи, переломы, микротравмы), метаболические сбои, наследственная предрасположенность, возрастные изменения, сосудистые аномалии, избыточный вес и неблагоприятные условия труда.
Несмотря на то что все ткани сустава участвуют в патологическом процессе при коксартрозе, основными проявлениями этого заболевания становятся дегенерация и разрушение суставного хряща.
Воспалительный процесс затрагивает практически все структуры сустава с формированием хондрита, синовита и остеита.
Классификация заболевания
Наиболее популярной и широко используемой является классификация, предложенная Н. С. Косинской в 1961 году:
I стадия – незначительное ограничение движений, небольшое, неотчетливое, неравномерное сужение суставной щели, легкое заострение краев суставных поверхностей (начальные остеофиты).
II стадия – заметное ограничение подвижности в суставе, выраженный хруст при движениях, умеренная амиотрофия, значительное сужение суставной щели в 2-3 раза по сравнению с нормой, наличие крупных остеофитов, остеосклероз в области субхондральной кости и кистовидные изменения в эпифизах.
III стадия – деформация сустава, ограниченная подвижность, отсутствие суставной щели, деформация и утолщение суставных поверхностей эпифизов, обширные остеофиты, наличие суставных «мышей», субхондральные кисты.
Существует также четырехстадийная классификация по методике Kellgren и Lawrence:
I стадия — определяются незначительные краевые остеофиты без изменения высоты суставной щели.
II стадия – выявление значительных краевых остеофитов без изменений высоты суставной щели.
III стадия – наличие крупных краевых остеофитов с умеренным снижением высоты суставной щели.
IV стадия — определяются значительные краевые остеофиты, субхондральный остеосклероз, значительное сужение высоты суставной щели.
И классификация Tonnis:
I стадия – увеличение склероза головки и вертлужной впадины, небольшое сужение суставной щели и незначительное заострение ее краев.
II стадия — небольшие кисты в головке или вертлужной впадине, умеренное сужение суставной щели и умеренная потеря сферичности головки бедренной кости.
III стадия – крупные кисты в головке или вертлужной впадине, отсутствие суставной щели или ее значительное сужение, выраженная деформация головки бедренной кости и признаки некроза.
Проявления коксартроза
Клинические проявления болезни соответствуют внутренним изменениям в суставных тканях. Симптомы возникают постепенно, и на ранних стадиях пациенты часто не обращают на них должного внимания. Это может быть опасно, так как именно в начале дегенеративного процесса лечение показывает наибольшую эффективность.
Первые клинические симптомы (боль, ограничение объема движений) появляются при отсутствии рентгенологических изменений сустава, они обусловлены мышечным спазмом. Боль в тазобедренном суставе в случае первичного коксартроза возникает при нагрузке или движении и усиливается после ходьбы. При коксартрозе боль в начале заболевания часто локализуется не в области пораженного сустава, а в коленном суставе, по наружной поверхности бедра, ягодице, в поясничной области, что затрудняет диагностику. Постепенно нарастает ограничение объема движений в суставе, у ряда больных возникает симптом «блокады» сустава. У таких пациентов определяются ограничение движений в суставе, боль при внутренней ротации в согнутом положении, болезненность при пальпации паховой области латеральнее места пульсации бедренной артерии.
При длительном течении болезни наблюдается атрофия мышц бедра и ягодиц.
Конечность приобретает вынужденное положение – легкое сгибание в тазобедренном суставе с нарушением ротации и отведения, возникают компенсаторные изменения в поясничном отделе, наклон таза в сторону пораженного сустава и сколиоз. Все это может привести к болевым ощущениям в спине.
Диагностика коксартроза
Для подтверждения диагноза «коксартроз» необходимо наличие боли в тазобедренном суставе и хотя бы два из следующих трех признаков:
Классификация
В зависимости от числа образований выделяют единичные и множественные экзостозы. Множественные формы чаще возникают на фоне редких врожденных аномалий или серьезных эндокринных нарушений, тогда как единичные (солитарные) экзостозы диагностируются гораздо чаще.
Женщины с единичными экзостозами имеют неподвижные костно-хрящевые наросты, которые не оказывают негативного влияния на близлежащие ткани. При множественном поражении (экзостозная хондродисплазия) происходит систематическое образование опухолей, что может привести к деформации окружающих структур.
Специалисты различают экзостозы по форме и направлению роста, включая шаровидные, холмовидные и линейные.
Симптомы
На начальных этапах образования экзостозов видимые признаки отсутствуют. В редких случаях наблюдается незначительная болезненность в области пораженного сустава, если нарост расположен вблизи нервных волокон.
В дальнейшем экзостозы сопровождаются следующими симптомами:
- боль при нажатии на область нароста;
- изменение формы суставов;
- появление плотной, болезненной шишки под кожей (чаще всего это наблюдается при патологии коленного и локтевого суставов);
- ощущение покалывания и онемения в области нароста;
- потеря чувствительности в конечностях.
Множественные экзостозы в области позвоночника могут оказывать отрицательное влияние на нервные импульсы и кровоснабжение мозга, что проявляется в слабости, нарушениях координации и частых головокружениях. Наросты в челюстно-лицевой зоне могут вызывать дискомфорт при зевке, жевании твердой пищи, а также смещение зубных рядов. В некоторых случаях у пациентов возникают проблемы с двигательными функциями.
Что такое экзостоз бедра
Остеохондромы – самый часто встречаемый вид доброкачественных опухолей скелета. Возможно множественное поражение костей или образование единичных костно-хрящевых наростов. Наиболее частой и типичной локализацией костно-хрящевых экзостозов является дистальный отдел бедренной кости, а точнее его внутренняя поверхность.
В этой области могут появляться различные типы новообразований, включая линейные, холмовидные и шаровидные образования, которые могут иметь либо тонкую ножку, либо толстое основание. Однако на практике чаще всего встречаются экзостозы, имеющие линейную или грибовидную форму с хорошо выраженной ножкой и верхушкой, направленной в сторону тазобедренного сустава. Каждое образование покрыто так называемой хрящевой капсулой, толщина которой, как правило, не превышает 1—1,5 см.
Дистальный участок бедренной кости обозначает ту часть, которая принимает участие в образовании коленного сустава. Характерной чертой этой области является прикрепление к костной структуре внутренней головки четырехглавой мышцы бедра, играющей важную роль в стабилизации надколенника. Это важный и объемный элемент механизма разгибания в коленном суставе. Появление под ней костно-хрящевого нароста и его дальнейший рост могут вызывать растяжение мышечных волокон и формирование фиброзной слизистой сумки.
Склонность к образованию остеохондром часто передается по наследству. В таких ситуациях первые новообразования обычно образуются еще в детстве, но проявлять себя они начинают в период полового созревания, так как он сопряжен с активным ростом скелета. Также спровоцировать появление костно-хрящевых экзостозов способны травмы и микротравмы, лучевая нагрузка и другие факторы.
Симптомы и осложнения
Наиболее часто эта болезнь протекает без видимых симптомов. Поскольку бедренная кость расположена глубоко, наросты в виде шишек на бедре встречаются достаточно редко. Первым признаком экзостоза может стать дискомфорт и болевые ощущения во время ходьбы, особенно при ношении обуви на каблуках. В остальных случаях симптомы заболевания становятся заметными, когда новообразование увеличивается до значительных размеров и начинает давить на окружающие ткани, что может привести к травмированию сосудов и нервов. В таких случаях могут возникнуть следующие симптомы бурситов и миозитов:
- болевые ощущения в бедре в области остеохондромы;
- отеки мягких тканей;
- локальное повышение температуры;
- ограничение движений в коленном суставе;
- снижение мышечного тонуса;
- онемение конечности.
При ощупывании бедра иногда можно обнаружить плотное и неподвижное образование в области бедренной кости, которое обычно не вызывает болезненных ощущений. У детей и подростков костно-хрящевой экзостоз может привести к укорочению и деформации конечности, что негативно сказывается на психоэмоциональном состоянии пациента и требует немедленного вмешательства.
Данная область подвержена травмам в повседневной жизни и при занятиях спортом, поэтому иногда ножка остеохондромы может сломаться. Перелом может произойти даже без травмы, под воздействием постоянного давления на опухоль внутренней головки квадрицепса. Формирование ложного сустава в области основания костно-хрящевого образования наблюдается крайне редко.
В 1 случае из 100 костный экзостоз бедренной кости подвергается трансформации в злокачественную опухоль. Тревожными признаками служит увеличение толщины хрящевой шапочки до 2 см и более, а также размытость контуров образования на рентгеновских снимках.
Осложнения
Некоторые могут подумать, что отсутствие симптомов делает данную патологию неопасной. В некоторых случаях у ребенка действительно может произойти самопроизвольное исчезновение опухоли. Однако при значительном увеличении новообразования оно может начать сжимать кровеносные сосуды, нервы и близлежащие органы, нарушая их деятельность. Особенно настораживающий случай — экзостоз позвоночника.
Рост такой опухоли может вызвать компрессию спинного мозга, что приводит к серьезным неврологическим нарушениям.
А при экзостозе наружного слухового прохода разрастание частично или полностью его перекрывает. В результате наблюдается шум в ушах, снижение слуха. Кроме того, осложнения могут быть при экзостозе в суставах. Так как патология возникает в период роста и развития скелета, может образоваться ложный сустав, развиться бурсит или тендинит.
Нарушение функционирования конечности может спровоцировать атрофию мышечной и связочной ткани, а также развитие артроза. В случаях, когда страдают кости стопы, что нередко наблюдается у взрослых, возникают проблемы с подвижностью, и носка обычной обуви становится затруднительной.

Лечение экзостозов проводится исключительно хирургическим способом.
Серьезной патологией являются также множественные разрастания. Такой экзостоз может привести к деформациям скелета ребенка. Ведь в это время происходит его активное развитие, а опухоли нарушают нормальное его формирование. Из-за этого может образоваться косорукость, замедление роста, деформации коленного или локтевого сустава.
Реже возникает осложнение, связанное с переломом ножки нароста, особенно если оно имеет грибовидную форму. Быстрый рост опухоли может привести к ее злокачественной трансформации, такой как хондросаркома или веретеноклеточная саркома, однако такие случаи встречаются не более чем в 1% всех случаев. Наиболее подвержены этому перерождению экзостозы, находящиеся в области тазобедренного сустава, бедер или позвоночника.
Лечение
Лечение экзостоза возможно только хирургическим путем, поскольку медикаментозные средства не приносят эффекта. Обнаружив данную патологию, необходимо обратиться к ортопеду или травматологу. После проведенного осмотра специалист примет решение о необходимости операции. Удаление нароста осуществляется под анестезией, иногда местной.
Выбор типа анестезии зависит от размера новообразования и его расположения. В последние годы акцент делается на уменьшение травматичности операций.
Задачей операции является удаление костного нароста. Иногда требуется сгладить краевые дефекты кости, особенно, если патология была внутри сустава. В некоторых случаях необходимо также удаление надкостницы. При небольших наростах на конечностях пациент наблюдается амбулаторно, он покидает стационар в день операции.
В стоматологии удаление экзостоза выполняется под местной анестезией. Операция осуществляется через небольшой разрез на десне. Чаще всего для удаления используется бормашина, но в некоторых случаях применяют лазер. Реабилитационный период после операции составляет от одной недели до одного месяца в зависимости от состояния полости рта и соблюдения пациентом рекомендаций стоматолога.
В некоторых случаях экзостоз у детей может исчезнуть без хирургического вмешательства. Поэтому операцию рекомендуется проводить только после достижения возраста 18-20 лет, когда рост скелета завершается. Однако рано вмешательство может быть необходимо, если нарост вызывает сжатие окружающих тканей, болевой синдром или нарушения работы внутренних органов, например, в случае разрастания в области ребер. Операция также показана при множественных экзостозах, мешающих правильному развитию скелета, при слишком быстром росте опухоли или если она приводит к выраженному косметическому дефекту, как, например, экзостоз на ключице.
Симптомы коксартроза
Симптоматика нарастает постепенно. Чем выше степень, тем больше новых признаков.
Ограниченность движений
При активном воспалительном процессе и трении костей наблюдается компенсаторное разрастание костной ткани. Объем движений становится ограниченным. На поздних стадиях симптом может приводить к следующим отклонениям:
- перенос воспалительного процесса на синовиальную оболочку;
- прорастание фиброзной ткани в сустав.
Скованность в движении может возникать на любой стадии заболевания. При первой степени ограничиваются вращательные движения. На четвертой — больной не способен ходить, приседать или поворачивать ногу в сторону.
Болевой синдром
На 1 стадии боль практически отсутствует, человек может ощущать дискомфорт. Артралгия образуется при 2 степени. Если человек продолжительно отдыхает, она уменьшается. Острую боль провоцируют следующие факторы:
- активные физические нагрузки;
- подъем тяжестей;
- переохлаждение;
- вирусные и бактериальные инфекции системного характера;
- обострение хронических заболеваний опорно-двигательного аппарата (например, синовит).
Периодически возникают этапы ремиссии, когда пациент перестает испытывать боль. Однако обострение часто происходит под влиянием негативных факторов.
Хруст
Во время движений суставы могут хрустеть:
- при сгибании и разгибании;
- во время ходьбы;
- при вращении тазобедренного сустава.
Во время движений проявляются хруст, щелчки и потрескивания. Эти признаки возникают вследствие взаимодействия костных отростков и остеофитов. Чем сильнее трение, тем больше воспаление и повреждение, обычно сопровождающееся болевыми ощущениями.
Хромота
Развивается на 3-4 стадии. Человек сильно прихрамывает, для стойкой походки ему требуется трость. Причина состояния:
- сгибательные контрактуры;
- значительные повреждения суставных поверхностей;
- деформации в суставной полости.
У пациента нога не выпрямляется полностью, и каждый шаг приводит к хромоте и болям. Во время ходьбы он старается опираться на здоровую ногу, что приводит к изменению центра тяжести.
Укорочение нижней конечности
Данный признак появляется не раньше третьей стадии заболевания. Нога может укорачиваться на 1 см. Если не предпринять меры, это укорочение может усугубиться. Причинами укорочения могут быть:
- атрофия мышечной ткани;
- износ хрящей;
- уменьшение объема суставной полости;
- повреждение, деформация головки бедренной кости.
Чем больше укорочение, тем сильнее хромота.
Спазмы мышц
При коксартрозе пациенты часто испытывают спазмы в мышцах. Причины этого могут быть следующими:
- ослабление связочного аппарата — мышцы впадают в спазм, чтобы сохранить целостность бедренного сустава;
- воспаление синовиальной оболочки;
- повреждение нервных окончаний остеофитами, приводящее к компенсаторному подавлению болевого синдрома.
Этот признак не сохраняется на протяжении всего времени болезни, а возникает периодически.
Методы диагностики коксартроза
Диагностикой и лечением патологии занимается ортопед, ревматолог, хирург. Проводят комплекс лабораторно-инструментальных методов, чтобы с точностью определить диагноз.
Рентгенография
Для изучения заболевания проводится диагностика, позволяющая определить стадию развития патологического процесса. На рентгеновских снимках можно увидеть изменения:
- разрушение тазобедренного сустава;
- сужение суставной щели;
- деформацию суставных поверхностей костей;
- остеофиты.
Снимки обычно делаются только в одной проекции, что затрудняет полное понимание клинической картины.
Компьютерная томография
Проводится анализ различных проекций суставной полости и окружающих тканей, выявляются изменения:
- степень утолщения костной структуры;
- поражения гиалинового хряща;
- состояние связочного аппарата и сухожилий;
- повреждения нервов, мышц и кровеносных сосудов при обширных воспалительных процессах и разрушениях костной ткани.
КТ – метод, который одновременно определяет состояние твердых и мягких тканей.
Магнитно-резонансная томография
Зона поражения сканируется послойно. Врач определяет состояние сустава, связок, мышц, нервов, сосудов и костей, что является наиболее информативным методом диагностики заболеваний опорно-двигательного аппарата. При этом выявляются нарушения:
- нарушение кровоснабжения тканей при помощи МРТ с контрастным веществом;
- степень повреждения костной и связочной ткани;
- прорастание фиброзной ткани.
Доктора советуют при подозрении на коксартроз проводить МРТ, однако такая процедура не доступна в каждом медицинском учреждении.
Когда следует обратиться к врачу
Коксартроз является серьезным и, самое главное, необратимым заболеванием тазобедренных суставов, которое, если не лечить, может привести к полной инвалидности.
Первоначальные симптомы коксартроза, как правило, не вызывают тревоги у пациента. Легкая боль в суставе после физической активности часто воспринимается как результат усталости и перегрузки. Обычно после некоторого времени отдыха дискомфорт уходит, и человек начинает чувствовать себя лучше, что является ошибочным подходом. На этом этапе важно не игнорировать симптомы и посетить врача.
Застав болезнь на первых стадиях и получив квалифицированное лечение можно значительно продлить время полноценной работы тазобедренных суставов, сохранить их работоспособность и улучшить самочувствие человека.
Только медицинский специалист может установить наличие коксартроза у пациента. Самолечение в домашних условиях включает в себя соблюдение ряда рекомендаций:
- Снижение массы тела;
- Сбалансированное питание;
- Поддержание нормального питьевого режима (около 2 литров воды в день);
- Снижение нагрузки на сустав (использование трости при ходьбе);
- Выполнение комплекса лечебной физкультуры (ЛФК).
При наличии второго этапа заболевания пациенту рекомендуется госпитализация, так как потребуется более активное лечение. В дополнение к препаратам может понадобиться лазерная терапия, ультразвуковая терапия и электрофорез. Занятия лечебной физкультурой должны проходить под контролем специалиста. Этот этап лечения длительный, и облегчение может не проявиться сразу.
Если же коксартроз диагностирован на третьей стадии, или даже при проведении всех необходимых мероприятий состояние пациента продолжает ухудшаться, может потребоваться более радикальное вмешательство. На данном этапе используется хирургическое лечение, в процессе которого сустав заменяется на искусственный. На сегодняшний день эндопротезирование является одним из самых распространенных методов борьбы с коксартрозом.
Протезы приживаются в течении одного или двух месяцев. На то как быстро это произойдет влияют многие факторы, это и возраст пациента, его физическое состояние на момент проведения оперативного вмешательства, правильное выполнение всех рекомендаций врача. Обычно протез возвращает человеку былую подвижность, избавляет от болей, позволяет вести нормальный образ жизни. Стандартный срок службы протеза 15-20 лет.
Эндопротезирование, являясь серьезной хирургической процедурой, требует от пациента терпения в процессе восстановления. На данный период вводятся определенные ограничения:
- Полное прекращение занятий спортом;
- Исключение физических нагрузок на прооперированный сустав;
- Ходьба только с использованием костылей в течение двух месяцев;
- Запрет на выполнение потенциально опасных упражнений (резкие наклоны, приседания).
В первые дни после операции все движения должны контролироваться медицинским персоналом. Для успешного заживления и приживления протеза важно следовать всем указаниям врача.
Обычно после полного восстановления человек не испытывает особых болей, он может вернуться к привычному образу жизни, заниматься спортом, проводить пешие прогулки.
Рекомендации специалистов
Независимо от степени коксартроза, важно придерживаться общих рекомендаций:
- После длительного сидения рекомендуется совершить небольшую прогулку;
- Не следует долго находиться в одной позиции (на боку или спине);
- Регулярно выполнять подходящие циклы лечебных упражнений;
- Контролировать свой вес.
Опыт других людей
Алексей, 34 года, инженер: «Недавно я столкнулся с проблемой болей в тазобедренном суставе. Врач объяснил, что краевые костные заострения могут возникать из-за возрастных изменений или перенапряжения. Он сказал, что это своего рода ‘костные шпоры’, которые могут натирать на окружающие ткани и вызывать дискомфорт. После обследования мне прописали курс лечения, и сейчас я активно занимаюсь физической реабилитацией.»
Мария, 28 лет, врач: «Как врач, я сталкиваюсь с диагнозами, связанными с суставами, довольно часто. Краевые костные заострения тазобедренного сустава — это состоянние, которое может возникнуть из-за артроза или других заболеваний суставов. Это не просто кость, это проблема, которая может привести к ограничению движений и болям. Поэтому важно проводить своевременную диагностику и не запускать ситуацию.»
Дмитрий, 42 года, строитель: «После травмы колена я начал замечать, что иногда у меня болит и тазобедренный сустав. Врач предположил, что возникли краевые костные заострения, которые могут развиваться на фоне старых травм или из-за износных процессов. Я стал более внимательно относиться к своему здоровью, начал делать упражнения для укрепления суставов. Важно понимать, что такие изменения требуют тщательно продуманного подхода к лечению.»
Вопросы по теме
Каковы возможные причины появления краевых костных заострений тазобедренного сустава?
Краевые костные заострения тазобедренного сустава могут возникать по нескольким причинам. Во-первых, это может быть следствием механических перегрузок, связанных с избыточной активностью или плохо подобранной физической нагрузкой. Во-вторых, дегенеративные изменения, такие как остеоартрит, могут способствовать образованию таких заострений из-за изменения формы и структуры суставных поверхностей. Наконец, воспалительные процессы, возникающие в суставе, также могут играть роль в образовании краевых костных образований.
Какие симптомы могут указывать на наличие краевых костных заострений?
Симптомы, связанные с краевыми костными заострениями тазобедренного сустава, могут варьироваться. Наиболее часто пациенты отмечают боль в области сустава, особенно при движении или физической активности. Это может сопровождаться ограничением подвижности и похрустыванием при движениях. Иногда возникает отечность или воспаление в области сустава, которые указывают на наличие воспалительного процесса. Важно отметить, что при проявлении таких симптомов необходимо обратиться к врачу для диагностики и возможного лечения.
Как диагностируются краевые костные заострения и какие методы используются для их лечения?
Диагностика краевых костных заострений тазобедренного сустава начинается с клинического осмотра и анализа симптомов. Для подтверждения диагноза часто применяется рентгенография, которая позволяет визуализировать костные изменения в области сустава. В некоторых случаях может быть назначено МРТ или КТ для более детального исследования. Лечение может варьироваться от консервативных методов, таких как физиотерапия, противовоспалительные препараты, до хирургического вмешательства в случае тяжелых форм заболевания. Важно подходить индивидуально к каждому случаю для выбора наилучшей стратегии лечения.



