Неспецифические внутрижелудочковые блокады сердца представляют собой нарушения проводимости электрических импульсов по желудочкам сердца, которые не относятся к каким-либо определенным типам блокад. Они могут быть вызваны различными факторами, включая ишемическую болезнь, гипертонию и инфекции, и часто являются проявлением более серьезных сердечно-сосудистых заболеваний.
Такие блокады могут не вызывать симптомов у пациента, однако их наличие может указывать на повышенный риск развития более опасных нарушений сердечного ритма. Диагностика осуществляется с помощью электрокардиограммы, и в некоторых случаях может потребоваться дальнейшее обследование для определения причин и степени опасности данной патологии.
- Неспецифические внутрижелудочковые блокады сердца представляют собой нарушения проводимости в желудочках сердца.
- Они могут быть следствием различных заболеваний, включая ишемическую болезнь, артериальную гипертензию и кардиомиопатию.
- Симптоматика может варьироваться от бессимптомного течения до учащенного сердцебиения и обмороков.
- Диагностика осуществляется с помощью электрокардиограммы (ЭКГ), которая показывает замедление проведения импульсов в желудочках.
- Лечение направлено на устранение основной причины блокады и может включать медикаментозную терапию или имплантацию кардиостимулятора.
- Важно своевременно выявить и лечить неспецифические блокады для предотвращения осложнений, таких как сердечная недостаточность или аритмии.
Публикации в СМИ
Внутрижелудочковая блокада представляет собой замедление или полное прекращение передачи электрических импульсов к желудочкам сердца, что связано с нарушениями в проводящей системе на уровне ножек пучка Хиса и их ветвей. Существует две разновидности блокад: частичная или полная, затрагивающие как одну, так и обе ветви пучка Хиса. В случае полного блокирования передачи сигнала по всем трем ветвям может возникнуть АВ-блокада III степени. Возможны различные комбинации частичных и полных блокад ответвлений пучка Хиса.
Классификация:
- Однопучковые (монофасцикулярные):
- правая ножка
- передняя ветвь левой ножки
- задняя ветвь левой ножки
- Двухпучковые (бифасцикулярные):
- левая ножка
- правая ножка и передняя ветвь левой ножки
- правая ножка и задняя ветвь левой ножки
- Трёхпучковые (трифасцикулярные)
- Арборизационная (неспецифическая внутрижелудочковая блокада)
- Очаговая (периинфарктная)
Также различают полные и частичные (неполные) блокады, которые могут быть устойчивыми или преходящими.
Этиология:
- Врожденные сердечные пороки (например, ДМЖП, стеноз устья легочной артерии)
- Хроническая обструктивная болезнь легких (ХОБЛ)
- Артериальная гипертензия
- Аортальный стеноз с кальцификацией
- Кардиомиопатии
- Миокардиты
- Ишемическая болезнь сердца (ИБС)
- Травмы сердца
- Гиперкалиемия
- Прогрессирующая мышечная дистрофия
- Передозировка определённых медикаментов (например, хинидина, прокаинамида)
- Операции на сердце
- Сифилитическая гумма
- Новообразования сердечной ткани
- Болезнь Ленегра
- Болезнь Лева и прочие.
БЛОКАДА ЛЕВОЙ НОЖКИ ПУЧКА ХИСА
Полное прекращение импульсации по левой ножке пучка Хиса, а также её передним и задним ветвям всегда указывает на патологию. Частота наблюдения варьируется от 0,5% до 2%, а у детей она крайне редка (0,005%). В 90% случаев такие блокировки возникают после 50 лет, где основными причинами являются ИБС и артериальная гипертензия. Эта блокада часто затмевает ЭКГ-признаки инфаркта миокарда.
ЭКГ-идентификация:
- Полная блокада левой ножки пучка Хиса:
- Увеличение комплекса QRS > 0,12 с во всех отведениях
- Деформированные, монофазные положительные R без зубца q в отведениях V5–6, I, aVL
- В отведениях V1–2 QRS типа rS или QS
- Смещение переходной зоны влево
- Увеличение амплитуды зубцов QRS в левых грудных отведениях
- Дискордантное отклонение сегмента ST и зубца T во всех отведениях
- Отклонение электрической оси сердца (ЭОС) влево (не обязательно).
- Частичная (неполная) блокада левой ножки:
- QRS > 0,12 с
- Отсутствие зубца q в I, aVL, V5–6
- В V1–2 QRS типа rS или QS
- Изменения сегмента ST и зубца T не характерны
- Часто сопровождается гипертрофией левого желудочка
- Блокада передней ветви левой ножки с отклонением ЭОС влево, угол (-30°).
- Блокада задней ветви с отклонением ЭОС вправо, угол (+90°).
БЛОКАДА ПРАВОЙ НОЖКИ ПУЧКА ХИСА
Полная блокада правой ножки пучка АВ наблюдается у молодых людей с частотой 0,15–0,20%, при этом 50% случаев не связано с органическими изменениями. В группе старше 40 лет частота увеличивается до 5%. Эта блокада может скрывать ЭКГ-признаки значительных изменений миокарда.
ЭКГ-идентификация:
- Увеличение комплекса QRS > 0,12 с во всех отведениях
- В отведении V1 (иногда V2) форма желудочковых комплексов — Rs или rSR’
- Дискордантное отклонение сегмента ST и зубца T в правых грудных отведениях
- Отклонение ЭОС вправо (не обязательно).
• Неполная (частичная) форма блокады правой ножки пучка Хиса характеризуется теми же морфологическими критериями, что и блокада правой ножки, но продолжительность комплекса QRS
£0,11 с.Лечение основной патологии.
МКБ-10:
- I44 — Предсердно-желудочковая (атриовентрикулярная) блокада и блокада левой ножки пучка (Хиса)
- I45 — Другие нарушения проводимости
Примечания • Арборизационная блокада сердца — нарушение перехода возбуждения с конечных разветвлений проводящей системы сердца на сократительный миокард (например, при диффузных поражениях миокарда); проявляется на ЭКГ расширением желудочкового комплекса • Периинфарктная блокада сердца — транзиторная блокада сердца в отделах проводящей системы, прилежащих к некротизированному участку при ИМ.
Неспецифическая внутрижелудочковая блокада
Данный тип нарушения внутрижелудочковой проводимости не может быть полностью объяснен блокадой специфической проводящей системы сердца и изменения не соответствуют критериям для правой или левой ножки пучка Гиса и её ветвей. Также используется термин «нарушение внутрижелудочкового проведения». Основные критерии:
- существенное снижение амплитуды желудочковых комплексов почти во всех отведениях;
- значительная деформация и расширение комплексов до 0,12 с и более;
- двухфазность комплексов QRS, не позволяющая выделить закономерности в направлении зубцов.
Если на одной ЭКГ присутствует несколько типов блокад, то каждую из них следует описывать отдельно. Употребление терминов бифасцикулярная блокада, трифасцикулярная блокада, однодвухпучковая блокада не рекомендуется.
Мнение экспертаРозонова Юнна ИгоревнаВрач общей практики (семейный врач) | стаж 16 летНеспецифические внутрижелудочковые блокады сердца представляют собой нарушения проводимости в желудочках сердца, которые возникают в результате нарушения передачи электрических импульсов. Эти блокады могут быть связаны с различными патологиями, такими как ишемическая болезнь сердца, гипертензия и кардиомиопатии. Важно отметить, что неспецифические блокады могут не иметь выраженной клинической симптоматики, что значительно усложняет их диагностику и требует внимательного наблюдения.
Среди механизмов развития неспецифических блокады следует выделить изменения в миокарде, вызванные как коронарной недостаточностью, так и структурными изменениями, например, кальцификацией или фиброзом. Эти изменения затрудняют прохождение электрического импульса через проводящую систему сердца, что может привести к соответствующим изменениям на электрокардиограмме. На ЭКГ мы можем наблюдать удлинение интервала QRS или его деформацию, что не совсем типично для других форм блокады.
Хотя неспецифические внутрижелудочковые блокады часто не требуют специфического лечения, важно учитывать их возможное значение как предикторов прогрессирования сердечно-сосудистых заболеваний. Они могут свидетельствовать о глубоком поражении миокарда и повышать риск аритмий. Поэтому, наблюдение за состоянием пациента с такими изменениями, а также проведение регулярной диагностики — это ключевые аспекты, которые необходимо учитывать в клинической практике.
АСИСТОЛИЯ ЖЕЛУДОЧКОВ
Асистолия желудочков — это полное прекращение работы желудочков сердца, отмечаемое следующими критериями: 1) отсутствуют комплексы QRS, иногда могут сохраняться зубцы P; 2) при полной асистолии на ЭКГ наблюдается изолиния.
Может ли клинически проявляться внутрижелудочковая блокада?
Как правило, нарушения проводимости по системе Гиса не проявляют специфических клинических симптомов и выявляются при записи электрокардиограммы.

Тем не менее, определенные симптомы могут возникать, но они связаны с основной патологией, привнесшей блокаду. Например, ишемия миокарда часто сопровождается болями за грудиной, гипертония — головными болями, особенно в затылке, а миокардит — болями в грудной клетке и одышкой.
Поэтому в том случае, если у пациента выявляется внутрижелудочковая блокада, сопровождающаяся субъективными жалобами, его следует тщательно обследовать на предмет той или иной патологии сердца.
Врачи должны уделять особое внимание полной блокаде, особенно если она возникла впервые и сопровождается болями в левой части грудной клетки. Это вызвано тем, что полная блокада левой ножки на ЭКГ затрудняет распознавание изменений, связанных с острым инфарктом миокарда, из-за значительных изменений желудочковых комплексов. Поэтому пациент с впервые возникшей полной блокадой левой ножки, имеющий давящие или жгучие боли в груди, должен настораживать врача в отношении возможности острого инфаркта миокарда и быть как можно скорее госпитализирован в кардиологическое отделение.
Блокада конечных ветвей также не вызывает дискомфорта у пациента, однако может проявляться симптомами основного заболевания.
Диагностика внутрижелудочковой блокады
Как уже было сказано выше, обычно диагноз внутрижелудочковой блокады устанавливается по электрокардиограмме, по которой можно определить полную или неполную блокаду. Для блокады конечных ответвлений подобное подразделение не используют.
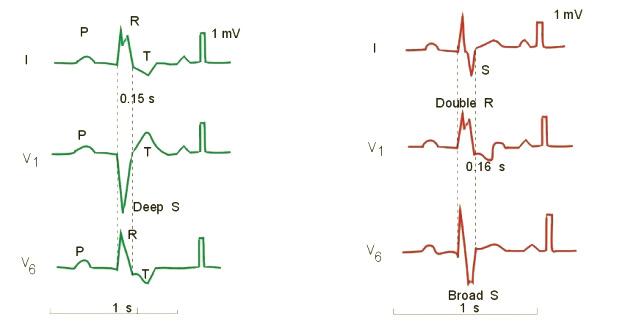
Признак правой блокады проявляется в расширении, изменении «М-образного» желудочкового комплекса QRST в правых грудных отведениях — III, V1 и V2-3. В левых грудных отведениях отмечается выраженный, зазубренный зубец S. Различия между полной и неполной блокадами связаны с продолжительностью комплекса: при полной блокаде он превышает 0,12 с, тогда как при неполной — меньше 0,12 с.
Признаки левой блокады проявляются в расширении и деформации «М-образного» желудочкового комплекса QRST в левых грудных отведениях — I, V4 и V5-6. В правых грудных отведениях также регистрируется глубокий зазубренный зубец S. Различия в продолжительности комплекса между полной и неполной блокадой аналогичны — при полной блокаде длительность превышает 0,12 с, при неполной — меньше 0,12 с.

Блокада левой ножки пучка Гиса (слева) и правой ножки пучка Гиса (справа)
Признаки локальной блокады конечных ответвлений. По-другому данное состояние называется местной внутрижелудочковой, арборизационной, неспецифической или очаговой (перифокальной) блокадой. Такой тип наиболее часто вызван острым инфарктом. Она может быть непосредственно очаговой, интраинфарктной или периинфарктной.
Очаговая внутрижелудочковая блокада характеризуется наличием «блока повреждения» в форме некротизированных кардиомиоцитов, возникающего из-за препятствия на пути электрических импульсов. Она проявляется отсутствием роста зубца R к четвертому грудному отведению. Интраинфарктная блокада образуется в пределах некротической зоны миокарда и проявляется расщеплением глубокого, расширенного зубца Q в отведениях, соответствующих зоне поражения. Периинфарктная блокада формируется вокруг очага некроза и проявляется деформированным зазубренным зубцом r в соответствующих отведениях.
Следует отметить: на кардиограмме при полной левой блокаде отсутствует зубец Q; его появление указывает на острый инфаркт миокарда, который может быть замаскирован блокадой.
Обычно пациент, у которого диагностирована блокада в сочетании с жалобами со стороны сердца и сосудов, требует дообследования. Врач может назначить следующие методы диагностики:
- Эхо-кардиография (УЗИ сердца) назначается при подозрении на пороки сердца, миокардит или перенесенный инфаркт миокарда, особенно если пациент отрицает наличие стационарного лечения по поводу инфаркта в анамнезе.
- Суточное мониторирование ЭКГ по Холтеру информативно при наличии преходящей (интермиттирующей) блокады, что может быть вызвано тахикардией во время физической нагрузки.
- Коронароангиография при ИБС для оценки проходимости коронарных артерий и необходимости стентирования или шунтирования.
Неспецифическая внутрижелудочковая блокада
Неспецифическая внутрижелудочковая блокада (NVZB) представляет собой патологию электрической проводимости сердца, при которой замедляется или полностью останавливается передача импульсов в стенках желудочков. Это состояние нарушает нормальную работу сердца и может спровоцировать возникновение аритмий.
Разнообразные факторы могут влиять на развитие NVZB. К основным причинам, способствующим возникновению этого нарушения, относятся возрастные изменения в сердечной ткани, ишемическая болезнь сердца, артериальная гипертензия, электролитные дисбалансы, инфекционные процессы и воспаления сердечной мускулатуры. В некоторых случаях причины блокады остаются неизвестными.
Симптомы NVZB могут варьироваться в зависимости от степени блокады и ее прогрессирования. Однако общие симптомы могут включать повышенную утомляемость, сердцебиение, головокружение, потерю сознания или предсинкопу (снижение кровообращения в мозге), боли в груди и одышку.
Для диагностики NVZB проводится электрокардиография (ЭКГ), которая дает возможность установить факт наличия блокады и определить ее тип. Дополнительные исследования, такие как эхокардиография, могут помочь в оценке функционального состояния сердца и выявлении других заболеваний.
Ключевыми характеристиками NVZB являются то, что это нарушение электрической проводимости, которое может быть связано с другими сердечными недугами. Также, данное состояние может быть бессимптомным или проявляться в определённых условиях, например, при физической нагрузке.
Подход к лечению NVZB зависит от степени блокады и ее типа, а также от наличия сопутствующих заболеваний. В некоторых случаях может быть достаточным лишь наблюдение, без необходимости в специальном лечении. Если блокада выраженная или вызывает аритмии, могут назначаться медикаменты, такие как антиаритмические препараты, либо потребуется установка кардиостимулятора.
Выводы: Неспецифическая внутрижелудочковая блокада является электрическим расстройством сердца, которое может влиять на его нормальное функционирование. Причины блокады могут быть разнообразными, а симптомы могут включать утомляемость, сердцебиение, головокружение и другие проявления. Диагностика NVZB включает проведение ЭКГ, а лечение может варьироваться в зависимости от степени и типа блокады.
Лечение у взрослых и детей

Поскольку блокада внутрижелудочковой проводимости не считается самостоятельным заболеванием, лечение требуется только в тех случаях, когда у пациента присутствует заболевание сердечно-сосудистой системы:
- При инфаркте миокарда необходимо быстрое стентирование или применение традиционных методов, таких как обезболивание, инъекции нитратов и активная антикоагулянтная терапия.
- Миокардит лечат, применяя антибиотики и, при необходимости, гормональные препараты.
- Для терапевтического воздействия при кардиосклерозе и сердечной недостаточности применяются диуретики и сердечные гликозиды.
- При наличии пороков сердца может потребоваться хирургическое вмешательство.
- Гипертрофия миокарда при артериальной гипертензии уменьшается при проведении адекватной гипотензивной терапии.
- Полная атриовентрикулярная блокада является показанием для установки кардиостимулятора.
Рекомендуем ознакомиться со статьей, посвященной атриовентрикулярной блокаде сердца. В ней вы найдете информацию о патологии, ее классификации, причинах и симптомах, методах лечения и прогнозах для пациентов.
А здесь подробнее о причинах дефекта межжелудочковой перегородки.
Внутрижелудочковая блокада возникает в результате наличия в миокарде очагов некроза, воспалительных изменений или рубцовых образований, а также гипертрофированных клеток. Это создает препятствия для нормального распространения электрических импульсов по пучку Гисса и волокнам Пуркинье. Однопучковая блокада может встречаться и у здоровых людей, однако впервые выявленные отклонения в проводимости могут скрывать инфаркт миокарда.
Поэтому всем пациентам, испытывающим жалобы на работу сердца, рекомендуется пройти полное клиническое обследование. Лечение включает в себя назначение препаратов, а в случае неэффективности может потребоваться хирургическая коррекция.
Что такое неспецифические внутрижелудочковые блокады сердца
Мы в соцсетяхДиагностика нарушений проводимости сердца (часть 2)
re>string(5) «22880»20 мая 2013
- Ялымов А. А. 1 ,
- Шехян Г. Г. 1 ,
- Щикота А. М. 2 ,
- Задионченко В. С. 3
ГБУЗ МО МОНИКИ им. М. Ф. Владимирского, Москва, РоссияФГБОУ ВО «МГМСУ им. А. И. Евдокимова» МЗ РФФГБОУ ВПО МГМСУ им. А. И. Евдокимова, Москва, РоссияКлючевые слова:
3.4. Классификация нарушений
внутрижелудочковой проводимости
Нарушения внутрижелудочковой проводимости можно разделить по уровню поражения на две группы – проксимальные и дистальные. В группу проксимальных нарушений входят блокады, возникающие вследствие нарушения проводимости в пучке Гиса. К группе дистальных нарушений проводимости можно отнести нарушения, возникающие на уровне левой или правой ножки пучка Гиса и двух ветвей левой ножки (рис. 14).
1. Блокада правой ножки пучка Гиса (БПНПГ).
2. Блокада левой ножки пучка Гиса (БЛНПГ).
3. Блокада передней ветви левой ножки пучка Гиса (БПВЛНПГ).
4. Блокада задней ветви левой ножки пучка Гиса (БЗВЛНПГ).
5. Блокада правой ножки пучка Гиса в сочетании с блокадой передней ветви левой ножки (двухпучковая блокада: БПНПГ и БПВЛНПГ).
6. Блокада правой ножки пучка Гиса в сочетании с блокадой задней ветви левой ножки (двухпучковая блокада: БПНПГ и БЗВЛНПГ).
7. Блокада левой ножки пучка Гиса в сочетании с блокадой передней ветви левой ножки (двухпучковая блокада: БЛНПГ и БПВЛНПГ).
8. Билатеральная блокада ножек пучка Гиса (БЛНПГ и БПНПГ).
9. Трехпучковая блокада (БПНПГ + БПВЛНПГ + БЗВЛНПГ, БПНПГ + БПВЛНПГ + АВ-блокада I–II ст., БПНПГ + БЗВЛНПГ + АВ-блокада I–II ст.).
10. Арборизационная блокада.
3.4.1. Блокада правой ножки пучка Гиса (right bundle branch block, БПНПГ) – это расстройство проводимости, которое возникает по правой ножке пучка Гиса, вызывая замедление распространения возбуждения на левый желудочек и задержку на правый желудочек (рис. 15). На ЭКГ можно увидеть расширенный деформированный комплекс QRS (более 0,1 с), который в отведениях V1–V2, III, aVF выглядит как rsR’, RSR’, RsR’, rR’ (зубец R преобладает в комплексе QRS). В зависимости от ширины комплекса QRS различают полную и неполную блокаду правой ножки пучка Гиса.
3.4.2. Блокада левой ножки пучка Гиса (left bundle branch block, БЛНПГ) – это нарушение проводимости в основном стволе левой ножки пучка Гиса до момента ее разделения на части либо одновременное поражение обеих ветвей. Возбуждение распространяется нормально на правый желудочек, но с опозданием на левый желудочек (рис. 16). На ЭКГ обнаруживается широкий, деформированный комплекс QRS (более 0,1 с), который в отведениях V5–V6, I, aVL выглядит как rsR’, RSR’, RsR’, rR’ (при этом зубец R преобладает в комплексе QRS). В зависимости от ширины комплекса QRS различают полные и неполные блокады левой ножки пучка Гиса.
3.4.3. Блокада передней ветви левой ножки пучка Гиса (БПВЛНПГ, левая передняя гемиблокада, передняя левая блокада, антеролатеральная блокада, левожелудочковая очаговая блокада, париетальная блокада, атипичная блокада левой ножки, выраженное отклонение ЭОС влево, верхнелевая внутрижелудочковая блокада, синдром qRI–rSII–rSIII, синдром S2–S3, abnormal left axis deviation, left anterior fascicular block) – нарушение проводимости, которое возникает на протяжении передней ветви левой ножки пучка Гиса (рис. 17, 18). Блокаду передней ветви левой ножки выявляют по отклонению электрической оси сердца: влево (ЭОС от 0 до -30˚) – неполная БПВЛНПГ, либо резко влево (ЭОС более -30˚) – полная БПВЛНПГ.
3.4.4. Блокада задней ветви левой ножки пучка Гиса (БЗВЛНПГ, левая задняя гемиблокада, левая задняя очаговая блокада, периинфарктная диафрагмальная блокада, выраженное отклонение ЭОС вправо, блокада левой нижней ветви, abnormal right axis deviation, left posterior fascicular block) – это нарушение проводимости, которое происходит в задней ветви (рис. 19, 20). Блокада задней ветви определяется по отклонению электрической оси сердца: вправо (ЭОС от +90 до +120˚) – неполная БЗВЛНПГ или резко вправо (ЭОС более +120˚) – полная БЗВЛНПГ.
3.4.5. Блокада септальной ветви левой ножки пучка Гиса. Септальная ветвь состоит из волокон обеих ветвей ЛНПГ и обеспечивает проведение импульсов к межжелудочковой перегородке. На ЭКГ проявляется отсутствием зубца Q в отведениях V5–V6.
Дифференциальный диагноз
1. Внутрижелудочковые блокады (ножек пучка Гиса, трехпучковая).
3.4.6. Блокада правой ножки пучка Гиса в сочетании с блокадой передней ветви левой ножки (блокада правой ножки с левой передней гемиблокадой, блокада правой ножки с выраженным отклонением ЭОС влево, блокада правой ножки типа Бейли) – это двухпучковая блокада с параллельным поражением правой ножки и передней ветви левой ножки (рис. 21, 22). На ЭКГ фиксируются признаки БПНПГ (комплекс QRS более 0,1 с, с преобладающим зубцом R в отведениях V1–V2, III, aVF) в сочетании с симптомами БПВЛНПГ (отклонение ЭОС влево либо резко влево).
3.4.7. Блокада правой ножки пучка Гиса в сочетании с блокадой задней ветви левой ножки (блокада правой ножки с левой задней гемиблокадой, классическая блокада правой ножки, редкий тип блокады правой ножки) – это двухпучковая блокада с поражением правой ножки и задней ветви левой ножки пучка Гиса. На ЭКГ видно сочетание признаков БПНПГ (комплекс QRS более 0,1 с, с преобладающим зубцом R в отведениях V1–V2, III, aVF) и БЗВЛНПГ (отклонение ЭОС вправо или резко вправо) (рис. 23, 24).
3.4.8. Блокада левой ножки пучка Гиса в сочетании с блокадой передней ветви левой ножки – это двухпучковая блокада с одновременным поражением основного ствола левой ножки и ее передней ветви. Аналогичная ЭКГ-картина возникает при сочетании неполной блокады задней ветви с полной блокадой передней ветви левой ножки (рис. 25).
На ЭКГ можно наблюдать признаки БЛНПГ (комплекс QRS более 0,1 с, с преобладающим зубцом R в отведениях V5–V6, I, aVL) в сочетании с симптомами БПВЛНПГ (отклонение ЭОС влево либо резко влево).
3.4.9. Блокада левой ножки пучка Гиса в сочетании с блокадой задней ветви левой ножки — это двухпучковая блокада с одновременным поражением основного ствола левой ножки и ее задней ветви. Аналогичная ЭКГ-картина может возникнуть при сочетании неполной блокады передней ветви с полной блокадой задней ветви левой ножки (рис. 26).
На ЭКГ признаки БЛНПГ (комплекс QRS более 0,1 с, с преобладающим зубцом R в отведениях V5–V6, I, aVL) в сочетании с признаками БЗВЛНПГ (отклонение ЭОС вправо либо резко вправо).
Нарушение внутрижелудочковой проводимости
В данной статье рассмотрены различные нарушения внутрижелудочковой проводимости, способы их распознавания на ЭКГ, а также те из них, которые представляют потенциальную угрозу для жизни.
Понятие «нарушение внутрижелудочковой проводимости сердца» подразумевает под собой блокаду или частичное отсутствие движения электрического сигнала от синусового узла по ножкам Гиса, призванным обеспечивать перемещение импульса к желудочкам. В результате это приводит к нарушению сократимости сердечной мышцы.
Нарушение внутрижелудочковой проводимости: разновидности, характерные признаки на ЭКГ сохраняйте документ >>
Это состояние достаточно часто можно зафиксировать на кардиограмме, причем не только у тех, кто страдает от заболеваний сердца и сосудов, но и у абсолютно здоровых людей. Патологическим оно может считаться только в тех случаях, когда сопровождается рядом нежелательных факторов.
Протоколы ведения пациентов с расстройствами сердечно-сосудистой системы по клиническим рекомендациям доступны для скачивания. Основные моменты статьи:
- Причины нарушений внутрижелудочковой проводимости
- Типы блокад
- Признаки блокад на ЭКГ
- Требуется ли терапия при нарушении проводимости
Причины нарушений ВЖП
В здоровом организме электрические импульсы проводятся по сердечной мышце от предсердий к желудочкам по специальным волокнам, объединенным в пучки Гиса (правый и левый). По самым разветвленным волоконцам электрическое возбуждение затрагивает самые дальние участки правого и левого желудочков.
Тем не менее не всегда сокращения сердечных отделов происходят синхронно. Обычно у людей старше 40 лет наблюдаются различные расстройства ритма и проводимости.
Неспецифические симптомы, указывающие на нарушение внутрижелудочковой проводимости, могут проявляться у лиц всех возрастных групп, однако у молодежи таких причин существенно меньше. Иными словами, чем моложе пациент, тем больше вероятность, что его нарушения проводимости связаны с функциональными особенностями и не требуют серьезного медицинского вмешательства.
При наличии же серьезных заболеваний сердца нарушение ВЖП, скорее всего, вызвано органическими причинами, а это значит, что на пути следования электрического импульса есть значительные преграды в виде поражения мышечных волокон:
- рубцовые изменения, вызванные инфарктом миокарда или миокардитом;
- гипертрофические изменения, возникающие при гипертонии, ишемической болезни сердца, а также пороках сердечно-сосудистой системы;
Таким образом, можно подытожить, что локальные нарушения проводимости в желудочках у пациентов с предшествующими сердечными заболеваниями всегда представляют собой патологическое состояние и не могут расцениваться как нечто нормальное.
Опыт других людей
Дмитрий, 45 лет: «Я всегда думал, что сердце работает как часы, но когда у меня на обследовании выявили неспецифическую внутрижелудочковую блокаду, это стало настоящим шоком. Врачи объяснили, что это может быть связано с различными заболеваниями или просто с возрастными изменениями. Я начал больше обращать внимание на свое здоровье, стал заниматься спортом и следить за питанием.»
Анна, 38 лет: «Когда мне поставили диагноз неспецифическая внутрижелудочковая блокада Сатно, я, честно говоря, ничего не поняла. Врач рассказал, что это может не иметь никакого влияния на качество жизни, но я всё равно начала паниковать. После консультации я решила изучить этот вопрос сама и выяснила, что такие блокады часто встречаются и могут иметь разные причины, вплоть до стрессов или неполноценного питания.»
Игорь, 50 лет: «Я уже давно страдаю от гипертонии, и на последнем обследовании обнаружили неспецифическую внутрижелудочковую блокаду. Конечно, я сначала испугался, но врач сказал, что регулярное наблюдение и профилактика могут помочь избежать осложнений. Я стал больше заботиться о своем здоровье и прошел курсы терапии, что меня очень успокоило.»
Вопросы по теме
Каковы причины возникновения неспецифических внутрижелудочковых блокад сердца?
Неспецифические внутрижелудочковые блокады могут возникать по ряду причин. Это может быть результатом ишемической болезни сердца, гипертензии, электролитных нарушений или воспалительных процессов в сердечной ткани. Также они могут возникать при различных кардиомиопатиях или после перенесенных инфекционных заболеваний. В некоторых случаях блокады могут быть связаны с физическим перегрузками и стрессом, вызывая временные нарушения проводимости.
Как неспецифические внутрижелудочковые блокады влияют на здоровье пациента?
Неспецифические внутрижелудочковые блокады могут не всегда оказывать значительное влияние на здоровье пациента, особенно если они не вызывают симптомов. Однако в некоторых случаях они могут приводить к сердечным аритмиям или недостаточности, что может потребовать более тщательного медицинского наблюдения и коррекции лечения. Поэтому важно проводить регулярные обследования для мониторинга состояния и выявления возможных осложнений.
Какие диагностика и лечение применяются при неспецифических внутрижелудочковых блокадах?
Для диагностики неспецифических внутрижелудочковых блокад используется электрокардиограмма (ЭКГ), которая позволяет визуализировать проводимость электрических импульсов в сердце. В зависимости от клинической ситуации, лечение может варьироваться от наблюдения и изменения образа жизни до медикаментозной терапии для коррекции сердечного ритма и устранения основных причин блокады. В редких случаях может потребоваться установка кардиостимулятора.