Статья носит информационный характер, не является индивидуальной медицинской рекомендацией. Имеются противопоказания, необходима консультация специалиста.
Зубной пародонтит — это воспалительное заболевание пародонта, тканей, окружающих зубы. Он вызывается бактериями, которые образуют на поверхности зубов зубной налет и зубной камень.
Далее в статье мы поговорим о причинах развития зубного пародонтита, его симптомах и методах лечения. Вы узнаете, как правильно ухаживать за полостью рта, чтобы предотвратить развитие этого неприятного заболевания. А также мы расскажем о последствиях запущенного пародонтита для зубов и организма в целом.
- Зубной пародонтит — это хроническое воспаление пародонта, который включает в себя десны, волокна, цемент и костную ткань, окружающие зуб.
- Это заболевание может быть вызвано неправильной гигиеной полости рта, курением, генетическими факторами, а также системными заболеваниями, такими как диабет.
- Симптомы пародонтита включают воспаленные и кровоточащие десны, отток десен от зубов, шатающиеся зубы, зубной налет и неприятный запах изо рта.
- Лечение зубного пародонтита включает в себя профессиональную чистку зубов, применение антисептических препаратов и при необходимости хирургические вмешательства.
- Важно регулярно навещать стоматолога для профилактики зубного пародонтита и сохранения здоровья полости рта.
Причины, последствия и лечение пародонтита — все, что нужно знать о распространенном стоматологическом заболевании
Пародонтит — это распространенная проблема, с которой сталкиваются до 90% взрослого населения планеты. Это заболевание может привести к потере зубов, так же, как и кариес. Но в отличие от кариеса, осведомленность о причинах, профилактике и серьезности пародонтита остается низкой.
Пародонт — это структура вокруг зуба, состоящая из кровеносных сосудов, десны, соединительной и костной ткани. Она обеспечивает питание зубов и удерживает их на месте. Пародонтит — это инфекционное воспаление пародонта, которое можно предотвратить и лечить с помощью правильного ухода за зубами, регулярного посещения стоматолога и других методов лечения, которые может порекомендовать специалист.
Чаще всего причиной развития пародонтита является гингивит — воспаление поверхности десны, сопровождающееся кровоточивостью и дискомфортом. Однако при пародонтите воспаление проникает глубже, что может усилить симптомы. Если не обращать внимание на заболевание, оно превращается в пародонтоз, который разрушает костную ткань и ведет к потере зубов.
Причины, способствующие развитию пародонтита
- Неправильная гигиена полости рта. Остатки пищи могут оставаться в зазорах между зубами и в десневых карманах, создавая благоприятную среду для бактерий. Если вы небрежно чистите зубы или редко это делаете, то шансы на развитие воспаления возрастают.
- Образование зубного налета и камня. Ежедневно на наших зубах появляется биопленка из бактерий, которая, остывая, превращается в зубной налет. Если его не удалять своевременно, он может окаменеть и превратиться в зубной камень, который провоцирует воспаление прилегающих к зубу тканей.
- Травмирование десен жесткой пищей, пломбами или коронками неправильной формы, жестким зубным щеткой и другими похожими факторами может вызвать повреждение тканей и открыть путь для патогенных микроорганизмов, вызывающих ранки на деснах.
Существуют и другие факторы, которые могут способствовать развитию пародонтита:
- Незаконченные зубные воспаления, которые могут распространяться на близлежащие ткани.
- Ослабление иммунитета из-за авитаминоза, неадекватного питания или постоянного стресса.
- Курение и употребление табака.
- Нарушения гормонального баланса.
- Снижение количества твердой пищи в рационе, что может привести к атрофии костных тканей.
- Генетическая предрасположенность.
Зубной пародонтит — это воспалительное заболевание пародонта, включающее в себя десны, костную ткань и связки, окружающие и поддерживающие зубы. Основными причинами развития зубного пародонтита являются недостаточная гигиена полости рта, нарушения прикуса, общие заболевания, такие как сахарный диабет, и генетическая предрасположенность.
Симптомы зубного пародонтита включают воспаление десен, кровоточивость, отечность, покраснение, болезненность, обнаружение зубного камня, смещение зубов, обнажение корней зубов, неприятный запах изо рта и даже потерю зубов. Очень важно обратиться к стоматологу при первых признаках заболевания, чтобы предотвратить его прогрессирование и сохранить зубы.
Для диагностики зубного пародонтита необходим осмотр стоматолога, рентгенография, определение уровня гигиены полости рта, измерение кармы десны и другие исследования. Лечение включает в себя удаление зубного камня, глубокую гигиену полости рта, применение антисептических средств, при необходимости — хирургическое вмешательство.
Что такое пародонтит?
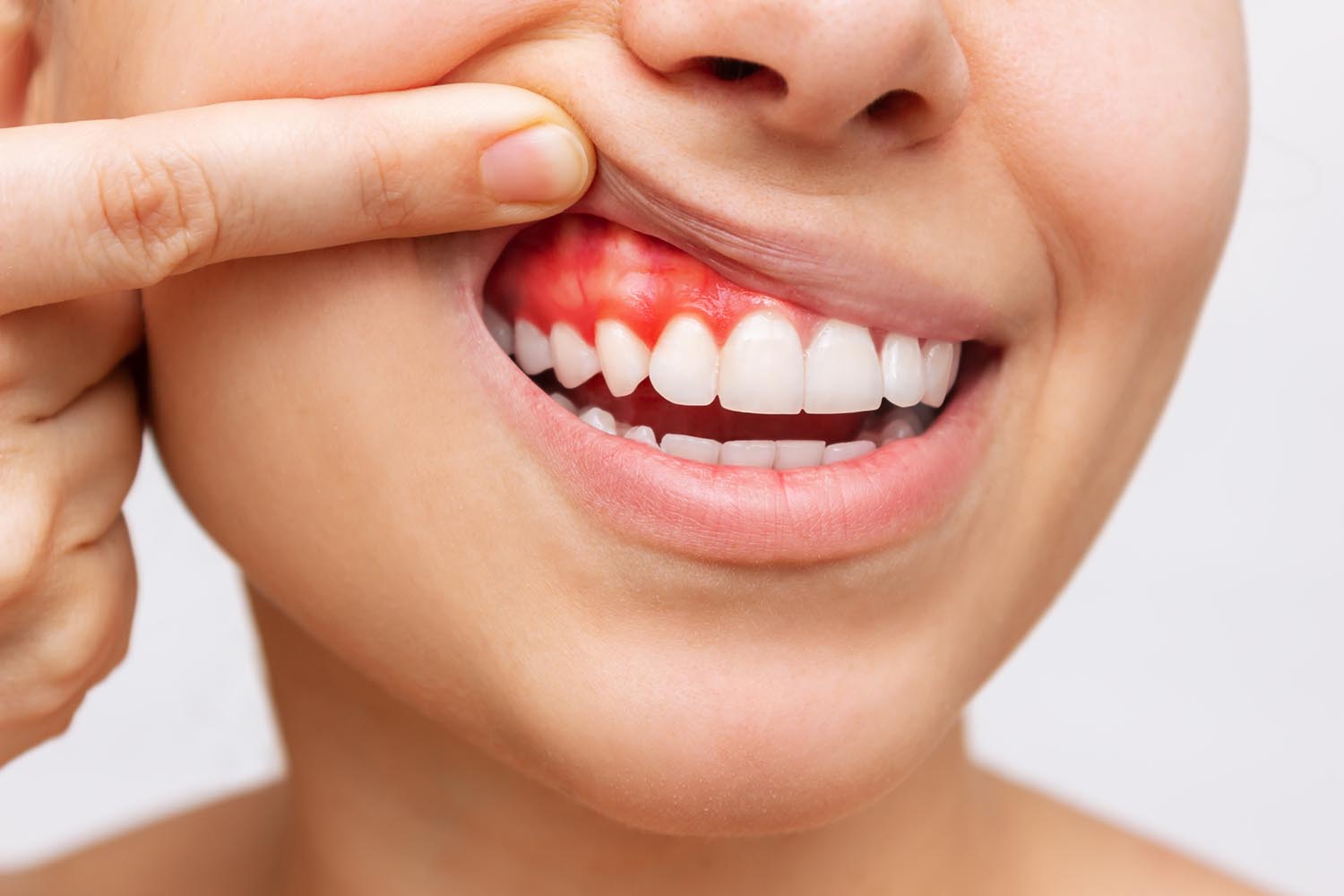
Потеря зубов является одной из главных причин развития пародонтита — хронического воспаления тканей пародонта вокруг зубов, которое развивается на фоне запущенного гингивита. Воспалительный процесс проникает в десневой карман, поражая десну, цемент зуба, пародонт и альвеолярную кость. В итоге зубодесневое соединение разрушается, зуб становится расшатанным и, в конечном итоге, выпадает.
Страдают от пародонтита до 97% населения планеты, в зависимости от разных оценок.
Симптомы пародонтита
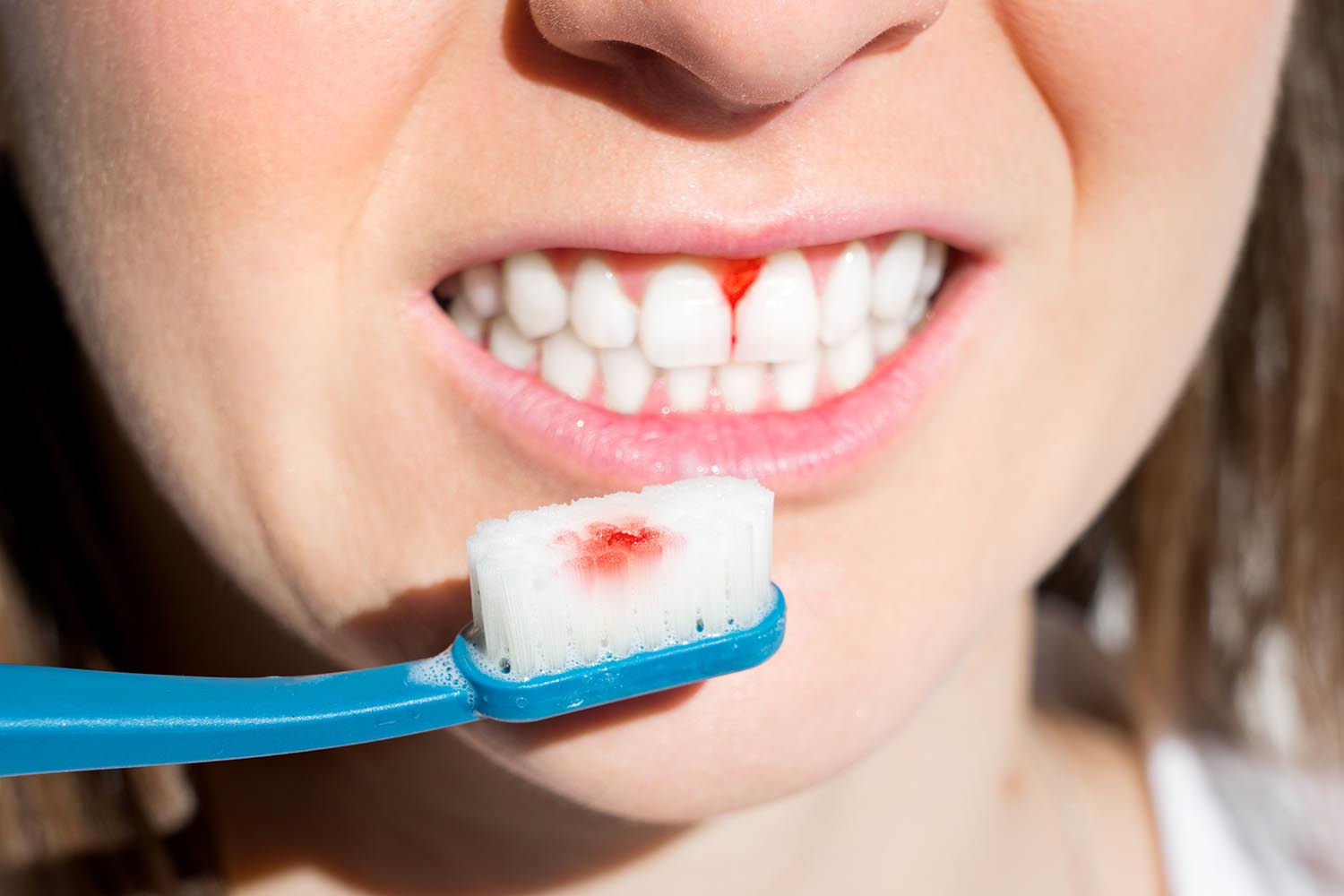
- Неприятный запах изо рта, вызванный наличием множества налета на эмали и наличием анаэробных бактерий, которые выделяют газы с неприятным запахом. Этот состояние называется галитозом.
- Болезненность десен и кровоточивость — это симптомы первой стадии заболевания. Они проявляются во время чистки зубов, а также жевания твердых продуктов. Но со временем кровоточивость прогрессирует и становится постоянной, а боль становится сильной.
- Изменение цвета десен — они могут стать бледными или покраснеть. Возможно появление синюшности.
- Обнажение зубных корней — это состояние, при котором десна опускается и зубы начинают реагировать на механические или термические раздражители.
- Отслоение десны от шейки зуба приводит к формированию пародонтальных карманов.
- Подвижность зубов без лечения может привести к их выпадению.
Можно ли путать пародонтит и пародонтоз?
Врачи часто сталкиваются с этим вопросом. Основная разница между этими заболеваниями заключается в характере поражения тканей. Если пародонтит вызывает воспалительный процесс в пародонте, то пародонтоз дистрофически влияет на структуру кости и приводит к ее уменьшению. Пародонтоз встречается не так часто, но может быть связан со заболеваниями крови и соматическими патологиями.
В случае с пародонтозом, десна не кровоточит и не отекает. Однако зараженные зубы могут белеть, а кость уменьшаться. При этом, развитие болезни часто происходит бесспорно и без видимых симптомов. В некоторых случаях поражение кости может затронуть сразу несколько зубов.

Роман Владимирович Тарасов является врачом-стоматологом, специализирующимся в ортопедии и хирургической имплантологии. Он уже более 10 лет успешно помогает пациентам в решении самых различных стоматологических проблем.
Основные признаки пародонтита

При пародонтите болевой синдром не всегда возникает. Воспаление на деснах приводит к отечности, покраснению, изменению температуры в области и кровоточивости. Таким образом, гингивит можно считать начальной стадией. Если не производить лечение, то процесс продолжается и затрагивает мягкие и костные ткани, что в итоге может привести к потере зуба.
Для диагностики пародонтита на раннем этапе необходимо обратиться к стоматологу на осмотр, при этом клинические признаки практически незаметны. Главным симптомом, который заставляет пациентов обратиться за медицинской помощью, является кровоточивость десен при чистке зубов или при еде.
При развитии пародонтита возникает отечность десен и повышенная их чувствительность к раздражителям. Если в этот момент не приступить к лечению, десны начинают отталкиваться от зубов, вызывая их удлинение и образование промежутков между ними. В дальнейшем появляется гнойный выделение и неприятный запах изо рта. По мере развития заболевания, неприятный привкус во рту и выпадение зубов становятся характерными признаками его поздних стадий.
Пародонтит – это воспалительная реакция десен, которую возможно не заметить даже при глубоком поражении и разрушении пародонтальных тканей. Даже маленькое кровотечение из десен может сигнализировать о начале развития пародонтита. На начальном этапе патологический процесс еще может быть устранен, поскольку пародонтальная связка еще не подверглась воспалительному процессу и зуб сцеплен со смежными зубами, что предотвращает неравномерное распределение нагрузки на пародонтальные ткани.
Если не обращать внимание на лечение пародонтита, то воспалительный процесс распространяется на более глубокие слои, происходит разрушение связок пародонта и появляется пародонтальный карман. В результате запущенного пародонтита на поверхности зубов появляется накипь и камни, что ускоряет течение болезни. Постепенно десна и костная ткань начинают разрушаться, зубы становятся расшатанными, костная опора исчезает. В этой фазе положение зубов в ряду изменяется, образуются щели.
Характер течения пародонтита зависит от индивидуальных особенностей пациента. У некоторых пациентов болезнь протекает быстро и агрессивно, приводя к быстрому разрушению зубов и десен. У других же пародонтит протекает эпизодически, с периодами обострения и длительными ремиссиями.
Хронический пародонтит – это болезнь, которая характеризуется медленным, но устойчиво продвигающимся разрушением мышечной и костной ткани, которые окружают зуб и поддерживают его. Эта форма пародонтита протекает более медленно, чем его агрессивный вариант. Если пародонтит развивается в рамках системных заболеваний, таких как сахарный диабет, то его симптомы обычно становятся заметными уже в раннем возрасте и могут временно уменьшаться при лечении основного заболевания.
Некротизирующий пародонтит – это самая тяжелая форма болезни, при которой десневая ткань начинает отмирать. Если не начать лечение вовремя, возможен некроз периодонтальных связок и костной ткани. Некротизирующий пародонтит чаще всего встречается у пациентов, страдающих тяжелым иммунодефицитом, например, при ВИЧ-инфекции.
Одним из распространенных заблуждений о зубном пародонтите является то, что это всего лишь простое воспаление десен. В действительности, зубной пародонтит — это серьезное хроническое заболевание, которое поражает все компоненты пародонта, включая костную ткань, десны и связки, удерживающие зубы.
Другим распространенным мифом является убеждение, что зубной пародонтит не является серьезным заболеванием и может быть игнорирован. На самом деле, неразрешенный пародонтит может привести к потере зубов, разрушению костной ткани и даже увеличить риск серьезных системных заболеваний, таких как болезни сердца или диабет.
Также некоторые ошибочно считают, что зубной пародонтит не имеет симптомов и проявляется только потерей зубов. На самом деле, пародонтит может сопровождаться такими признаками, как кровоточение десен, отек, зубная боль, неприятный запах изо рта и даже изменение положения зубов.
Таким образом, важно не игнорировать заболевание и своевременно обращаться к стоматологу для диагностики и лечения зубного пародонтита. Регулярные посещения стоматолога, правильная гигиена полости рта и здоровый образ жизни помогут предотвратить развитие этого серьезного заболевания.
Как диагностировать пародонтит?

Если у вас возникли симптомы, то как можно скорее обратитесь к стоматологу, чтобы диагностировать проблему и определить глубину поражения. Одним из основных методов диагностики является измерение зазора между зубом и десной, которое позволяет определить глубину поражения с высокой точностью. Для этого используется пародонтальная проба, которую помещают между зубом и десной. Полученные данные записывают, что позволяет составить пародонтограмму для каждого зуба.
Если ширина зазора не превышает 3 мм, то это означает, что десна здорова, и гингивита и пародонтита не обнаружено. Если ширина зазора больше 5 мм, то это свидетельствует о наличии пародонтита. При диагностике этого заболевания учитываются скопления зубного налета и наличие зубного камня. Для того чтобы оценить состояние костной ткани челюсти комплексно, необходимо выполнить ортопантомограмму.
Причины развития пародонтита
Различные факторы могут способствовать развитию этого заболевания. Считается, что наиболее распространенной причиной является несоблюдение правильной гигиены ротовой полости. Бактерии, преимущественно стрептококки и стафилококки, активно распространяются и их отходы проникают в глубокие ткани, вызывая сильное воспаление и раздражение.
Кроме того, заболевание может быть вызвано:
- дефектами зубочелюстной системы и аномалиями прикуса;
- Увеличенное натяжение мышц, отвечающих за жевание;
- Нарушение целостности внутренней поверхности слизистых оболочек;
- Недостаточное обеспечение кровью десен;
- Нехватка необходимых витаминов и минеральных веществ;
- Физические повреждения зубов в результате падений или ударов;
- Образование большого количества налета и зубного камня;
- Вредные привычки, такие как курение и злоупотребление алкоголем;
- Хронические заболевания мочеполовой системы;
- Прогрессирующее заболевание Альцгеймера;
- Стрессовые ситуации и эмоциональное перенапряжение;
- Несбалансированность гормонов в организме;
- Ослабленный иммунитет.

Этапы развития пародонтита
Пародонтит развивается по нескольким стадиям, каждая из которых характеризуется своими симптомами и признаками.
По срокам
В зависимости от длительности процесса выделяют два типа:
- Острый. Характеризуется поражением 1-2 зубов и сильными болями. Слизистые области вокруг зуба отекают и кровоточат.
- Хронический. Длительный процесс имеет периоды обострения и ремиссии.
По распространению
- Локализованный. Развивается на фоне травм и других местных факторов.
- Генерализованный. Вовлекаются все ткани пародонта во всей челюсти или только на одной стороне.
По степени тяжести
- Легкая. Зубы остаются неподвижными, но десны кровоточат.
- Средняя. Образуются пародонтальные карманы глубиной до 0,5 мм.
- Данным зубам оставалось жить одно только разрушение. Невозможно не увидеть налет на них, камни, зубы, выпадающие из полости рта.

Подписывайтесь на наши еженедельные публикации и акции!
Диагностика заболевания
При возникновении признаков болезни, стоит как можно скорее обратиться к специалисту для определения степени поражения. При клиническом осмотре медик может предварительно поставить диагноз, но для подтверждения необходимы дополнительные исследования. Это заболевание довольно сложно выявить в начальной стадии, что обусловливает необходимость проведения комплексной диагностики. В рамках обследования пациента могут назначить:
- Ортопантомограмму. Это панорамное рентгеновское исследование зубов и мягких тканей поможет получить четкое представление о степени заболевания. Стоимость исследования в Москве средняя и составляет 1000 рублей, а точность информации – 90%.
- Для выявления склеротических изменений костной ткани и очагов остеопороза назначается компьютерная томография. В Москве цена на исследование начинается от 1300 рублей, а точность метода достигает 95%.
- УЗИ с допплерографией позволяет оценить состояние кровоснабжения пародонта. В Москве стоимость прохождения ультразвуковой диагностики начинается от 800 рублей, а результативность метода достигает 95%.
В некоторых случаях, для более тщательного обследования пациента и назначения оптимального лечения, может потребоваться проведение дополнительных процедур, например исследование, позволяющее определить плотность костной ткани. Обычно это исследование применяют для контроля эффективности терапии.
Как опасна данная болезнь?
Пародонтит — это заболевание, которое сложно выявить на начальной стадии развития. Это связано с отсутствием ярко выраженных симптомов в течение продолжительного времени. Однако, с развитием заболевания, неприятные симптомы все больше наступают и заставляют пострадавшего обратиться к специалисту. В случае запущенной формы болезни, возможно потеря зуба, но осложнения могут быть более серьезными, такими как:
- пародонтальный абсцесс;
- воспаление десны;
- тромбоз;
- заболевания дыхательных органов;
- осложнения при беременности.
При отсутствии лечения воспаления пародонта возникает наиболее распространенное осложнение — абсцесс. Он сопровождается формированием зубодесневого кармана, содержащего гнойные массы, представляющие собой токсичные продукты жизнедеятельности патогенных микроорганизмов. Попадание последних в кровь может стать причиной возникновения негативных последствий:
- образования тромбов;
- интоксикации;
- ослабления иммунитета;
- ухудшения общего состояния;
- развития осложнений на легких.
Активно размножающиеся в полости рта микроорганизмы без труда проникают в дыхательные органы, способствуя возникновению респираторных заболеваний и, в редких случаях, хронических патологий, таких как эмфизема легких. У беременных женщин осложнения связанные с воспалением пародонта могут привести к преждевременным родам или даже выкидышам, как доказано специалистами.
Объяснение понятия "пародонт"
Под пародонтом понимается комплекс тканей, который обеспечивает удержание зуба в костной альвеоле. Он состоит из:
- десны;
- волокнистого аппарата;
- костной ткани;
- поверхностного слоя цемента.
Функции пародонта включают:
- Пластическую — обновление тканей пародонта за счет клеток, синтезирующих коллаген и эластин, клеток костной ткани и клеток, формирующих цемент зуба.
- Амортизирующую — рефлекторную регуляцию жевательного давления во время приема пищи.
- Барьерную — защиту тканей пародонта за счет иммунной поддержки.
- Опорно-удерживающую — прочную фиксацию зуба в костной альвеоле.
- Трофическую — обеспечение кровоснабжения и иннервации зуба.
При заболевании десен происходит разрушение пародонтальной ткани, что приводит к истончению десны, разрушению челюстной кости и образованию углублений между зубом и десной. Также отмечаются отложения на поверхности зуба в виде налета и зубного камня.
Причины возникновения пародонтита
Как отмечают специалисты, наиболее частой причиной пародонтита является гингивит — воспаление десен. При прогрессировании гингивита возникает повышенная чувствительность десен, что приводит к расширению десневой борозды и образованию зубодесневых карманов. Благодаря этому бактерии быстрее проникают в ткани, повышая воспалительные процессы. В результате, возникают кровотечение, гноетечение, неприятный запах изо рта и патологическая подвижность зубов на поздних стадиях заболевания.
Кроме гингивита, существует несколько факторов риска, способствующих развитию пародонтита:
- Гингивит.
- Выработка слюны может снижаться, а ее вязкость увеличиваться из-за гипосаливации.
- Костная ткань пародонта может иметь малую толщину из-за анатомических особенностей.
- Неправильный прикус может быть причиной.
- В ночное время может возникать бруксизм (скрежетание зубами), который происходит неспециально.
- Возможным приводом может стать скученность или искривление зубов.
- Алкогольная зависимость или табачное жевание могут повысить шансы на развитие проблем.
- Снижение уровня нейтрофилов в крови, ВИЧ, СПИД могут провоцировать заболевания полости рта.
- Системная красная волчанка и синдром Дауна — генетические заболевания, которые могут способствовать проявлению проблем с полостью рта.
- Язвенный колит — одна из заболеваний кишечника, которая может влиять на здоровье полости рта.
- Во время беременности или менопаузы могут возникнуть гормональные нарушения, которые также могут оказывать воздействие на здоровье рта.
- Низкий уровень витамина С в организме может быть индикатором риска возникновения проблем с полостью рта.
- Антиангинальные, антигистаминные, противосудорожные препараты могут приводить к сухости слизистой оболочки полости рта, вызывающей заболевания.
- Сахарный диабет как эндокринная патология также может провоцировать заболевания полости рта.
- Повреждения пародонта, вызванные аллергическими проявлениями.
- Несовершенные коронки и пломбы, которые не были полностью обработаны и могут повлечь за собой опасны последствия для десны.
- Частые стрессовые ситуации, вызывающие негативное влияние на зубы и пародонт.
- Ревматоидный артрит, а также остеоартрит, могут привести к разрушению тканей пародонта.
У людей, страдающих сахарным диабетом, риск развития заболеваний пародонта выше. Высокое содержание сахара в крови ослабляет защитные функции зубной ткани, что приводит к воспалению, заживление которого откладывается из-за диабета.
Также существуют системные заболевания, способные привести к разрушению пародонта. К ним относятся плоскоклеточная карциному полости рта и болезнь Вегнера, воспаление стенок сосудов.
Курение является фактором риска для развития пародонтита, но его диагностика у курильщиков может быть сложной. Никотин, сужающий кровеносные сосуды, может снижать кровоточивость, основной симптом пародонтита. Кроме того, курение уменьшает эффективность лечения и замедляет процессы заживления ран в полости рта.
Понимание терминов пародонтоз и пародонтит
Пародонтоз — это системное поражение околозубной ткани (пародонта), не связанное с воспалением.
Реклама
Пародонт — это ткани, поддерживающие зуб. Они включают кость, десну, слизистую оболочку и связки.
Пародонтит — это воспаление окружающих зуб тканей. Пародонтит является вторым по распространенности заболеванием зубочелюстной системы после кариеса.
Пародонтит является инфекционным заболеванием, которое приводит к разрушению опорного аппарата зуба. Эта болезнь возникает при попадании инфекции в пространство между зубом и десной, что приводит к разрушению связки корня зуба с костью.
Как утверждают специалисты Всемирной организации здравоохранения, признаки пародонтита наблюдаются у 100% взрослых и 80% детей на планете.
Пародонтит является основной причиной потери зубов у пожилых людей.
Причины, вызывающие пародонтоз и пародонтит
Причины возникновения пародонтоза до сих пор не полностью объяснены. Наследственность играет некоторую роль, однако часто пародонтоз возникает на фоне других заболеваний, таких как атеросклероз, диабет, нарушение работы желудочно-кишечного тракта, гиповитаминоз и другие. Также негативно влияет на питание тканей, окружающих зуб, особенности кровообращения в этой зоне, такие как атеросклеротические изменения кровеносных сосудов.
Локальные факторы, такие как воздействие микроорганизмов на пародонт, могут усугублять ход заболевания.
Пародонтит может возникнуть в результате активности опасных микроорганизмов, скопившихся в зубном налете и камне, травмы зуба, наличия кариеса, ошибочно проведенного зубного лечения или процедур по восстановлению здоровья и целостности зуба. Особенно риск развития пародонтита возрастает в случае нарушений гигиены полости рта, неправильной позиции зубов и неправильного прикуса, неправильного питания, а В случае снижения общей иммунной реактивности организма пациента.
Главной причиной возникновения заболевания десен является наличие налета бактерий, который представляет собой липкую, бесцветную пленку, неизменно образующуюся на поверхности зубов. Если не удалить налет, он загрязняется и образует твердые пористые отложения, называемые зубным камнем. При дальнейшем развитии заболевания токсины могут вызвать разрушение тканей, поддерживающих зубы. Между зубом и десной образуется пространство — зубодесневой карман, которое заполняется налетом, что приводит к постоянному разрушению кости, поддерживающей зубы.
После воспаления десен — гингивита или пародонтоза — может появиться пародонтит.
Пародонтит: причины, признаки, диагностика и терапия
Пародонтит — это заболевание десен, которое сопровождается разрушением тканей, поддерживающих зубы. У этого заболевания есть свои причины, симптомы и методы диагностики, а также различные методы лечения.
Пародонтит — это заболевание зубочелюстной системы, которое приводит к постепенному разрушению тканей, окружающих зуб, и уменьшению объема костной зубной лунки. Известно, что заболевание имеет хроническое течение и сопровождается отложениями на зубах, кровоточивостью и покраснением десен, образованием глубоких пародонтальных карманов и подвижностью зубов. Кроме того, пародонтит может привести к потере зубов и способствовать развитию патологических процессов в организме. Несмотря на то, что название "пародонтоз" считается устаревшим, оно описывает аналогичные процессы.
Существует множество причин, которые могут стать основой для развития пародонтита, включая нарушение гигиены рта, отсутствие регулярных профилактических осмотров, повреждение зубов, генетическую предрасположенность и другие. Необходимо отметить, что осложнениями заболевания могут быть гайморит, остеомиелит, заболевания сердечно-сосудистой системы, поэтому важно своевременно обращаться к специалистам и проходить регулярные профилактические осмотры.
Пародонтит — заболевание, которое вызывается многими факторами. Он может возникнуть из-за механической или химической травмы зубодесневого соединения, что чаще происходит при остром пародонтите (периодонтите), который встречается реже хронического вида. Появление абсцесса (гнойника) на десне может стать последствием острого пародонтита и привести к появлению свища (канала, соединяющего полость абсцесса с внешней средой).
Хронический пародонтит часто возникает вследствие неправильного ухода за полостью рта, когда активность микроорганизмов в ротовой полости увеличивается.
Биопленка на зубах состоит из мягких и твердых отложений, которые включают в себя опасные бактерии, способные вызвать гингивит, периодонтит и поражение костной ткани. Эти заболевания вызывают серьезные последствия, такие как разрушение связок и выпадение зубов.
Одной из причин пародонтита является перегрузка пародонта, вызванная неправильным прикусом, низкокачественными протезами или потерей зубов. Стискивание зубов и скрежетание ими также приводят к воспалению пародонта.
Сужение просвета сосудов при сахарном диабете, атеросклерозе, изменение состава слюны, отечность тканей, возникающих при эндокринных нарушениях — всё это может привести к развитию пародонтита.
Также была доказана важная роль дефицита витаминов в заболеваниях пародонта. Например, гиповитаминоз С вызывает ломкость сосудов, снижение синтеза коллагена, что ослабляет связочный аппарат зубов и в общем уменьшает иммунитет.
Существует несколько видов пародонтита, которые можно классифицировать.
В зависимости от характера проявлений и скорости развития болезни заболевание пародонтит подразделяется на острый и хронический типы. Острый процесс характеризуется болевыми ощущениями и кровоточивостью десны, которые появляются в течение нескольких дней после нанесения физической или химической травмы, зачастую в следствии лечебного воздействия, такого как установка пломб, коронок или других ортодонтических конструкций. Если не обращать своевременного внимания на острый пародонтит, он может перейти в более серьезную стадию, характеризующуюся наличием свища. Но в основном, после острого периода, заболевание становится хроническим, и может длиться несколько лет. В таком случае, клинические симптомы заболевания могут временно утихать под воздействием провоцирующих факторов, но затем вернуться в виде рецидива.
В большинстве случаев заболевание переходит в хроническую форму. Этому способствуют недостаточная гигиена полости рта и образование на зубах налета и камня. Хронический пародонтит начинается постепенно и затрагивает всю поверхность десны, что приводит к генерализованной форме.
Если кровоточивость десен возникает лишь периодически и связана с чисткой зубов или приемом жесткой пищи, это может быть признаком легкой степени пародонтита.
Усиление кровоточивости, болей, шаткости и выпадения зубов свидетельствует о средней или тяжелой форме генерализованного пародонтита.
Симптомы пародонтита:
При остром поражении пародонта после воздействия травмирующего фактора, на протяжении нескольких дней, возникают симптомы боли, отечности и кровоточивости десны. Такие ощущения возникают не только при кусании, но и вне жевательной нагрузки. Возможно создание гнойника в области «причинного» зуба, который прорывается, образуя свищ. Если не устранить травмирующий фактор, например, снимая коронку или удаляя излишки пломбы, свищ может оставаться постоянным выходом для гноя, скопившегося в десневом абсцессе.
Симптомы хронического пародонтита появляются постепенно.
С течением времени незначительная боль при чистке зубов и приеме пищи превращается в ежедневное явление. Кровоточивость становится постоянной, окраска десен изменяется, шейки зубов становятся обнаженными. Брачные карманы, которые можно измерить зондом у стоматолога, углубляются. Изо рта идет неприятный запах, ощущение жжения, боль в деснах и челюсти, ухудшающиеся при смыкании зубов.
Под отечными деснами могут появляться болезненные гнойнички. Пищеварение затрудняется. Постепенно шейки зубов обнажаются, происходит рассасывание костных лунок, к которым прикрепляются зубы, а затем зубы смещаются из насеста, становятся расшатанными и выпадают легко.
Выявление пародонтита
Для оценки обменных процессов в первую очередь требуется прохождение клинического анализа крови и биохимического анализа крови. Общий белок, белковые фракции, С-реактивный белок, АЛТ, АСТ, ЛДГ, креатинин, а также электролиты (конкретно калий, натрий, хлор, кальций) следует тщательно проанализировать. Также для дифференциальной диагностики заболеваний крови, вызываемых воспалительными процессами, а также для выявления различных заболеваний (эндокринных, в том числе сахарного диабета, а также других заболеваний внутренних органов, нарушающих работу почек, печени и т.д.), следует обратить внимание на анализ мочи. Важно отметить, что полученные данные помогут различить лейкоз, агронулоцитоз, апластическую анемию, тромбоцитопеническую пурпуру и другие заболевания.
Код 1515: Клинический анализ крови.
Предоставляется возможность сделать клинический анализ крови, включающий общий анализ, лейкоформулу и определение СОЭ путем микроскопии мазка крови при наличии патологических отклонений. Код услуги B03.016.003 (Номенклатура МЗ РФ, Приказ № 804н). Синонимы: ОАК, Общий анализ крови, FBC, CBC with diff, Hemogram.
Данная услуга доступна с выездом на дом и выполняется в течение одного рабочего дня. Стоимость составляет 850 рублей. Услуга биохимического анализа крови (№ ОБС74), также доступна с выездом на дом и выполняется в течение одного рабочего дня. Стоимость данной услуги составляет 4285 рублей.
Дополнительно можно заказать услугу "Белки и аминокислоты" (№ 28), в которую входит общий белок крови (код услуги A09.05.010), также известный как общий сывороточный белок, производится анализ в течение одного рабочего дня с выездом на дом по стоимости 385 рублей. Есть синонимы: Serum Тotal Protein, Total Protein, Total Serum Protein, TProt, ТР.
Тест A09.05.014 (Номенклатура МЗ РФ, Приказ №804н) — это метод скрининговой оценки состава и количественного соотношения белковых фракций сыворотки крови, известный как Serum Protein Electrophoresis (SPE).
Данный тест доступен с выездом на дом и осуществляется в течение одного рабочего дня по цене в 690 рублей. Кроме того, его можно обнаружить под номером 43 Маркёры воспаления.
Тест A09.05.009 (Номенклатура МЗ РФ, Приказ №804н) представляет собой C-реактивный белок (СРБ, CRP), являющийся чувствительным индикатором повреждения тканей при воспалении, некрозе и травме. Он также доступен с выездом на дом, стоит 690 рублей и обозначен под номером 8 Ферменты.
Тест A09.05.042 (Номенклатура МЗ РФ, Приказ №804н) — это проверка на наличие АлАТ (АЛТ, Аланинаминотрансфераза, аланинтрансаминаза, SGPT, Alanine aminotransferase). Аланинаминотрансфераза — это внутриклеточный фермент, который участвует в метаболизме аминокислот и используется для диагностики. Тест может быть проведен в течение одного рабочего дня.
Услуга "Ферменты" предлагается с выездом на дом по цене 355 рублей за анализ № 9 – АсАТ (АСТ, аспартатаминотрансфераза, AST, SGOT, Aspartate aminotransferase). Этот показатель соответствует номенклатуре МЗ РФ, утвержденной приказом №804н, и известен также как Глутамино-щавелевоуксусная трансаминаза и Глутамат-оксалоацетат-трансаминаза сыворотки крови (СГОТ); L-аспарта. Анализ проводится в течение 1 рабочего дня.
За анализ № 24 – Лактатдегидрогеназа (ЛДГ, L-лактат, НАД+Оксидоредуктаза, Lactate Dehydrogenase, LDH) – также проводится услуга с выездом на дом по цене 355 рублей. Этот показатель соответствует номенклатуре МЗ РФ, утвержденной приказом №804н, и известен также как Анализ крови на ЛДГ, Лактатдегидрогеназа, L-лактат, НАД+Оксидоредуктаза, Дегидрогеназа молочной кислоты. Анализ также проводится в течение 1 рабочего дня.
В свою очередь, услуга "Маркеры функции почек" предлагается с выездом на дом по цене 385 рублей за анализ № 22. В данном случае, проводится анализ на маркеры функционирования почек.
Креатинин в крови (Creatinine) A09.05.020 (Номенклатура МЗ РФ, Приказ №804н) также может быть описан как анализ крови на креатинин, креатинин сыворотки, оценка СКФ и другие синонимы.
Этот анализ доступен с выездом на дом до 1 рабочего дня по цене 385 рублей.
Калий, натрий и хлор в сыворотке крови (К+, Potassium, Na+, Sodium, Сl-, Chloride, Serum) A09.05.031.000.01 (Номенклатура МЗ РФ, Приказ №804н) может быть описан как анализ крови на электролиты, электролиты в сыворотке крови и другие синонимы.
Этот анализ доступен с выездом на дом до 1 рабочего дня по цене 520 рублей.
Кальций общий (Ca, Calcium total) A09.05.032 (Номенклатура МЗ РФ, Приказ №804н) – это важнейший биогенный элемент, который составляет основу костной ткани. Он также играет важную роль в структуре организма.
Для получения результатов анализов необходимо ждать до 1 рабочего дня. Стоимость анализа мочи с микроскопией осадка (Анализ мочи общий) составляет 380 рублей и доступна с выездом на дом. Анализ мочи по методу Нечипоренко (Nechiporenko Urine Test) (№ 272) стоит 425 рублей и также доступен с выездом на дом. Этот анализ позволяет определить количество форменных элементов крови в моче по методу Нечипоренко.
Для диагностики сахарного диабета необходимо определить уровень глюкозы в крови. Исследование глюкозы (в крови) можно провести с помощью материала, взятого из сыворотки или плазмы крови. Результаты анализа будут готовы в течение одного рабочего дня. Услуга доступна с выездом на дом и стоит 505 рублей.
Пародонтит можно легко определить по некоторым внешним признакам, таким как кровоточивость, глубокие пародонтальные карманы и подвижность зубов. Рентгенологические данные могут подтверждать данную диагноз. Для оценки степени рассасывания кости необходимо провести панорамную рентгенографию или ортопантомографию челюстей. Визит стоматолога на дом для данной услуги будет стоить 345 рублей.
Во время диагностики пародонтита, стоматолог обязательно проверяет степень повреждения пародонта, измеряя глубину пародонтальных карманов и оценивая подвижность зубов, используя стоматологический зонд.
У пациентов с легким пародонтитом коронки зубов не смещаются при неоднократном покачивании, у больных со сложной формой заболевания, амплитуда покачивания зубов увеличивается, а также могут появиться вращательные движения вокруг осями зубов.
К каким специалистам обратиться?
Стоматолог занимается диагностикой и лечением пародонтита. Если заболевание сочетается с эндокринными проблемами, необходима консультация эндокринолога. При заболеваниях желудочно-кишечного тракта – гастроэнтеролога. А в случае язвенно-некротических процессов, вызванных заболеваниями крови, требуется помощь гематолога.
Как лечить пародонтит?
Лечение болезней пародонта должно быть комплексным и не зависеть от степени или тяжести пародонтита.
Если у пациента обнаруживается острый воспалительный процесс, необходимо сначала остановить его, а затем восстановить нормальную работу зубочелюстной системы. Врач открывает пародонтальный абсцесс для того чтобы прекратить воспалительный процесс, а затем удаляет очаги подслизистого или поднадкостничного поражения. После этого проводят терапевтическое лечение и удаляют все зубные отложения.
На следующем этапе устраняют факторы, которые могут препятствовать нормализации работы пародонта. Это включает уборку нависающих краев пломб, лечение кариозных дефектов и полировку зубов, чтобы устранить преждевременные контакты. Также может требоваться применение противомикробных и противовоспалительных препаратов.
Для избежания трудностей с чисткой зубов и негативного воздействия на пародонт, необходимо обратиться к ортопедическому лечению в случае применения протезных конструкций. Физиотерапия и фонофорез могут помочь нормализовать микроциркуляцию и обмен веществ в десневых тканях.
В случае дальнейшего развития заболевания, при котором происходит значительная атрофия кости, необходимо использовать шинирование, чтобы уменьшить подвижность зубов. Это единственный способ зафиксировать подвижные зубы в костной лунке. Существует несколько вариантов шин, в том числе можно связать подвижные зубы в единую дугу специальными нитями.
Если некоторые зубы отсутствуют или другие сильно расшатываются, шинирование может быть выполнено с помощью коронок или бюгельных протезов. Они представляют собой съемную конструкцию, основой которой является металлический каркас или дуга, придающая протезу особую прочность.
Пародонтит может привести к осложнениям.
При пародонтите наблюдается снижение высоты десны, в результате чего возникает оголение шеек зубов, сопровождающееся формированием пришеечного кариеса и кариеса дентина. Кроме того, в процесс вовлекается кость челюсти, что может привести к развитию периостита, остеомиелита и гайморита. Все эти осложнения напрямую связаны с пародонтитом.
Тем не менее, бывают и системные осложнения. Болезненность и нарушение пищеварения могут вызвать гастрит и дуоденит, а также усугубить течение заболеваний сердечно-сосудистой системы, почек и некоторых неврологических заболеваний. Хронические гнойные очаги в челюстно-лицевой области могут повысить риск ангины и лимфаденита. Учитывая все эти факторы, следует уделять большое внимание профилактике пародонтита.
Профилактика заболеваний полости рта основана на использовании четырех этапов для очистки зубов и полости рта. Это включает в себя использование щётки, зубной пасты, зубной нити и антимикробного ополаскивателя.
Рекомендуется чистить зубы как минимум 2 раза в день, не менее 3 минут за раз, важно не только чистить поверхность зубов, но и массировать десны. Также необходимо регулярно (не менее раза в год) посещать стоматолога для своевременной санации полости рта, коррекции аномалий прикуса и устранения дефектов окклюзии (неправильного контакта зубов верхней и нижней челюстей).
Список литературы
- Клинические рекомендации (протоколы лечения) при диагнозе пародонтита // Стоматологическая ассоциация России. – М., 2014.
Важно помнить!


