Пониженная эхогенность печени у женщин может указывать на наличие различных патологий, таких как жировая дистрофия, гепатит или cirrhosis. В таких случаях ткани печени становятся менее плотными, что отражается на результатах ультразвукового исследования.
Среди возможных причин этого состояния могут быть неправильное питание, алкоголизм, ожирение, а также некоторые хронические заболевания. Также стоит учитывать, что пониженная эхогенность может быть связана с приемом определенных медикаментов или быть следствием метаболических нарушений.
- Пониженная эхогенность печени у женщин может указывать на наличие патологии или нарушения функции органа.
- Основные причины: жировая дистрофия, гепатиты, цирроз, а также аллергические реакции на лекарства.
- Первые симптомы могут включать усталость, слабость, потерю аппетита и дискомфорт в области печени.
- Диагностика включает УЗИ, анализы крови и дополнительные исследования для определения причины изменений.
- Лечение зависит от основного заболевания и может включать изменения в образе жизни, диету и медикаментозную терапию.
Что видит врач на УЗИ печени
Данная статья не является рекомендацией для самостоятельного лечения. Она создана с целью повышения осведомленности читателей о собственном здоровье и понимании предписанного врачом лечения. Если вы испытываете подобные симптомы, настоятельно рекомендуется обратиться к специалисту. Помните, что самолечение может иметь негативные последствия.
Что врач видит на УЗИ печени
Ультразвуковое исследование позволяет оценить размеры, структуру и контуры печени.
УЗИ – самый популярный из методов диагностики при жалобах пациента на дискомфорт в правом боку, тошноту, слабость и общий упадок сил.
При возникновении болей в области правого или левого подреберье или же в центре живота, ваш врач вероятнее всего направит вас на УЗИ после первичного осмотра. УЗИ — один из самых часто используемых и бесценный методов диагностики органов брюшной полости, который предоставляет врачу массу необходимой информации о печени. Узнайте, что именно гастроэнтеролог сможет выяснить во время проведения УЗИ.
Обследуем печень. В каких случаях нужно делать фиброскан?
Эластометрия — это вид ультразвукового исследования, позволяющий определить наличие и степень фиброза в печени. Что отличает этот метод от обычного УЗИ? Можем ли мы использовать его вместо биопсии? Ответим на эти вопросы в данной статье.
Когда направляют на УЗИ
- Боль и чувство тяжести в правом подреберье;
- Горький привкус во рту;
- Проблемы с пищеварением (изжога, вздутие, метеоризм, нарушения стула);
- Желтуха (изменение цвета кожи и слизистых);
- Увеличенная печень.
Дополнительно, врач может назначить УЗИ, если пациент часто употребляет алкоголь или долгое время принимает медикаменты.
О чём говорят повышенные ферменты печени АЛТ и АСТ?
Трансаминит или гипертрансаминаземия — это состояние, характеризующееся повышенным уровнем трансаминаз, ферментов печени АЛТ и АСТ. Хотя трансаминит не является отдельным заболеванием, он может указывать на наличие серьезных проблем со здоровьем, требующих внимания.
Пониженная эхогенность печени у женщин может указывать на различные патологии, связанные с изменением структуры печени. Чаще всего это свидетельствует о наличии жировой дистрофии, которая может возникнуть в результате избыточного веса, неправильного питания и злоупотребления алкоголем. Кроме того, пониженная эхогенность может быть связана с воспалительными процессами, такими как hepatitis или другие заболевания печени, которые требуют внимательного исследования и диагностики.
Одной из причин пониженной эхогенности может быть и нарушение обмена веществ, такие как сахарный диабет или синдром поликистозных яичников. Эти состояния могут приводить к отложению жира в печени, что значительно меняет её ехографическую картину. Поэтому важно учитывать не только результаты ультразвукового исследования, но и сопутствующие заболевания, которые могут оказывать влияние на состояние печени.
Также необходимо отметить, что у женщин пониженная эхогенность печени может быть следствием гормональных изменений, особенно в период беременности или в период менопаузы. Гормональные колебания могут влиять на функции печени и её структуру. Важно провести полное обследование, чтобы определить точные причины изменения эхогенности и назначить правильное лечение или профилактические меры для предотвращения ухудшения состояния печени.
Определение термина с медицинской точки зрения

Точное определение сложно. В медицине термин «диффузные изменения паренхимы печени» применяется для обозначения различных патологических процессов в тканях органа. Это могут быть:
- Разрыхления;
- Наличие протоков;
- Уплотнения.
В фиброзной оболочке печени находится комплекс функциональных элементов данного органа, именуемый паренхимой. Она имеет однородный неплотный состав, а любые новообразования в ней как раз и говорят о появлении патологии.
Определить изменения паренхимы печени можно с помощью УЗИ и компьютерной томографии.
Изменения печени по типу
Как было упомянуто ранее, патологии могут проявляться по-разному — от образования протоков до опухолей. Тем не менее, можно выделить несколько наиболее распространенных заболеваний:
- Одним из часто встречаемых изменений является гипертрофия, которая обычно возникает при различных типах гепатита. Она характеризуется увеличением размера органа из-за гибели клеток и разрастания фиброзной ткани, что может привести к сдавлению вен печени и отеку.
- Размеры и структура зернистой ткани печени также могут увеличиваться, что наблюдается при заболеваниях, таких как галактоземия и гемосидероз.
- При переходе гепатита в цирроз контуры органа становятся неровными, что можно диагностировать с помощью УЗИ и компьютерной томографии.
- Дистрофия, или уменьшение размера органа, является противоположным гипертрофии изменением, возникающим при циррозе и, в запущенных случаях, может привести к почечной недостаточности.
- Другой тип патологии — появление злокачественной опухоли или кисты.
- Избыточное скопление жира в клетках печени может привести к жировому перерождению паренхимы, причины этого могут быть связаны с нарушениями обмена липидов или наследственными факторами.
- Одной из возможных причин умеренных изменений является паразитарная инфекция, приводящая к закупорке печеночных протоков, в редких случаях это может привести к циррозу печени.
Это только малая часть возможных проявлений диффузных изменений паренхимы. Существует целый спектр как менее значительных, так и более опасных патологий.
Важно отметить, что каждую из болезней печени можно легко диагностировать с помощью ультразвуковых и компьютерных исследований. Опытный врач на основании изображений может распознать даже незначительные изменения и оказать необходимую помощь пациенту.
Клиническая трактовка результатов ультразвуковых исследований печени
Коренные изменения в области экспертной диагностики. Высочайшее качество изображения, мгновенная скорость работы и новые технологии визуализации и количественного анализа данных при УЗ-сканировании.
Введение
Ультразвуковые исследования (УЗИ) нередко становятся первыми в ряду диагностических процедур при подозрении на заболевания печени, определяя выбор дальнейших методов. Совершенствование технологий ультразвуковой диагностики позволило во многих случаях обойтись без применения других радиологических методов.
Но это же повышает ответственность специалиста, требует клинически интерпретировать полученные результаты, не сводя описание к фиксации «эхопозитивных» и «эхонегативных» образований. Основная доля УЗИ в поликлинических условиях приходится на органы брюшной полости. И печень — первое, что в этом случае пытается визуализировать специалист.
Заболевания печени можно предположить на основе жалоб пациента, клинической картины и лабораторных анализов, но они часто выявляются случайно. Это особенно касается детей, у которых врожденные патологии встречаются чаще, чем у взрослых. Печень обладает огромными резервными возможностями, и задача врача — выявить проблему на ранней стадии, прежде чем она станет серьезной.
Эмбриогенез печени и её сосудов, анатомия. В раннем периоде онтогенеза печень, желчный пузырь и желчный проток формируются как единое образование (печеночный дивертикул) в задней части переднего отдела протокишки. Этот развивающийся орган растет вниз в септум трансверсум, который представляет собой мезодерму между сердцем и средним отделом кишечника.
Зачаток печени растет очень быстро, в первые 10 нед занимая бoльшую часть брюшной полости. В этот период размеры правой и левой долей печени одинаковые, но за счет оксигенированной крови из печеночной вены правая доля быстро обгоняет в размерах и массе левую. С 6-й недели печень является органом кроветворения, а с 12-й недели синтезирует желчь.
Небольшой отросток, расположенный позади печеночного дивертикула, становится основой для желчного пузыря, а его соединение — для пузырного протока. Из тяжика, идущего от печеночного и пузырного протока к двенадцатиперстной кишке, формируется общий желчный проток.
В эмбриональный период кровь поступает в печень через пупочную вену, которая протекает по свободному краю ligamentum falciforum к левой ветви воротной вены. Эта часть v. portae соединяется с печеночной веной через ductus venosus, и затем кровь попадает в правое предсердие сердца.
Таким образом, ductus venosus представляет собой большой венозный шунт в обход печени, благодаря которому основная часть крови из плаценты поступает непосредственно в сердце. Это единственный путь, по которому может быть проведен катетер. Если катетер при зондировании пупочной вены попадает в правую ветвь воротной вены, развиваются тромбоз, облитерация и портальная гипертензия.
После рождения пупочная вена облитерируется и превращается в круглую связку печени (ligamentum teres). Ductus venosus становится ligamentum venosum. В первые часы после рождения эти структуры могут быть визуализированы как мелкие канальцы. Позже ligamentum teres становится видимой как плотная структура, идущая от левой части воротной вены.
При повышении внутрипеченочного давления (например, при циррозе) круглая связка печени может реканализироваться, и портальная кровь начинает оттекать от печени к пупку, вследствие чего могут расширяться вены вокруг пупка (caput medusae). Аномалии нижней полой вены, хотя и редки, тоже возможны.
Среди этих редких аномалий чаще встречается лево-расположенная нижняя полая вена, которая впадает в правое предсердие через коронарный синус. Возможны и несформированные сегменты печени в нижней полой вене, при которых кровь отводится через систему vv. azygos и hemiazygos. Печеночная вена может Вести дренаж в правое предсердие. Возможны случаи дублирования нижней полой вены, при этом левая будет значительно меньше правой. Знание этих особенностей особенно важно в педиатрической практике, поскольку немалый процент детской патологии имеет врожденные корни.
Особенности локации (автор выражает благодарность компании Medison за предоставленную аппаратуру. Рис. 2-4 также предоставлены этой компанией). Начиная рабочий день, проверьте состояние аппаратуры. Убедитесь, что набор датчиков позволяет вам выполнить все исследования.
Следует позаботиться о том, чтобы в направлении были изложены показания к проведению исследования, цели и задачи, а также ключевые клинические, лабораторные и инструментальные результаты. В беседе с родителями и ребенком (если он может выразить свои ощущения) уточните все сомнительные моменты. Оцените ситуацию как врач, а не как оператор аппарата. Критически проанализируйте ранее полученные данные и объясните свои показания. Убедитесь, что у вас есть четкий план действий: когда вы будете проводить исследование, убедитесь, что ребенок спокоен и готов к процедуре, так как это должно занимать небольшое время.
Для УЗИ печени, селезенки и верхней части живота лучше всего подойдет конвексный датчик. Это обеспечит широкий угол обзора и минимальную деформацию ближнего поля. Линейный датчик подходит для визуализации мелких структур. Допплерография необходима в случае подозрения на сосудистые аномалии или гемангиомы.
Сканирование лучше проводить в положении ребенка на спине при максимальном вдохе или выдохе (в зависимости от особенностей ребенка). При вдохе легкие оттесняют печень, желчный пузырь и селезенку ниже реберной дуги, смещают толстую кишку, увеличивая акустическое окно. У детей старшего возраста иногда требуется осмотр через межреберные промежутки или в боковой проекции.
Оптимальным доступом при глубоком расположении печени является межкостный. Чтобы избежать ошибочных заключений при нетипичных подходах, исследователь должен учитывать изменяющуюся анатомию органа, а также нарушенное нормальное соотношение с почками, нижней полой веной и кишечником. Если во время осмотра печени возникают сомнения относительно состояния желчного пузыря или желчевыводящих путей, и подготовка ребенка недостаточна, лучше завершить исследование и повторить его позже. Главное преимущество УЗИ перед другими методами неинвазивной визуализации (рентгенография, магнитно-резонансная томография — МРТ или компьютерная томография — КТ, ретроградная холангиопанкреатография — РХПГ) заключается в том, что его можно проводить так часто, как это необходимо.
Эхографическая картина печени в норме. В норме печень ребенка отображается как гомогенная структура. Метод обработки сигнала выбирается в зависимости от целей исследования (см. рис. 1а, 1б). Капсула печени тонкая и эхогенная.
Эхогенность паренхимы печени выше, чем паренхимы коры почек. Медуллярная ткань почек темнее паренхимы печени. Вентральный край печени тонкий, острый. При увеличении размеров печени он закругляется. Частым показанием к проведению УЗИ является подозрение на увеличение размеров печени.
Существует множество формул для расчета размеров печени, включая объемные. Эти формулы чаще применяются в научных исследованиях или специализированных клиниках. Размеры и форма печени достаточно вариабельны. При рутинных исследованиях размеры печени можно оценивать качественно.
Правая часть печени располагается вплоть до нижнего края почки, однако наличие риделевской дольки (это нормальный вариант) может привести к её более низкому расположению. У детей в возрасте одного года левая доля на поперечном сканировании может выходить за срединную линию, в то время как у старших детей она достигает аорты. При увеличении печени (гепатомегалии) левая доля может распространяться вплоть до селезенки, заставляя её смещаться вниз.
Изменение положения селезенки может привести к неверной интерпретации, что у пациента наблюдается спленомегалия. В результате, печень состоит из двух основных долей — правой и левой, а также хвостатой доли. Эти доли делятся на сегменты. Упрощенно можно сказать, что правая доля состоит из переднего и заднего сегментов, причем граница между ними — правая печеночная вена.
Левая доля состоит из медиального и латерального сегментов (граница — левая печеночная вена). Каждый сегмент имеет свое кровоснабжение. Поэтому при синдроме Бадда-Хиари (обструкция печеночных вен) сегменты увеличиваются в размерах, их эхогенность возрастает. Знание сегментов печени важно и для точной локализации объемных образований.
Рисунок 1. Эхограмма печени, полученная в стандартном режиме и режиме МРТ-реконструирования.

а) Эхограмма печени у 12-летнего подростка в стандартном режиме. Следует отметить, что даже в 12 лет круглая связка печени (стрелка), отходящая от левой части воротной вены, имеет каналикулярный вид (с присутствием просвета внутри).
УЗИ печени. Классификация структурных изменений печени при ультразвуковом исследовании

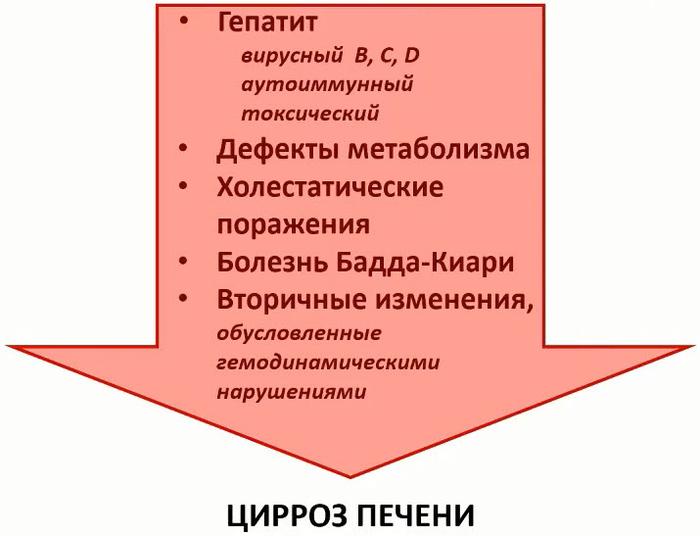
- Диффузные заболевания печени и их характеристика
- Гепатит
- вирусный (типы В, С, D), аутоиммунный, токсический
- Метаболические нарушения и холестатические поражения
- Болезнь Бадда-Киари
- Вторичные изменения, вызванные гемодинамическими нарушениями
- Причины диффузных изменений в печени
- Печень реагирует на любое токсическое воздействие путем развития фиброза:
- Нарушения в жировом обмене (стеатоз: диабетический, неалкогольный и алкогольный)
- Нарушения обмена меди и железа
- Воспалительные процессы, влияющие на печеночный гомеостаз и сосудистое русло печени
- Инфекции (вирусные и бактериальные), а также паразитарные заболевания (например, шистосомоз)
- Различные химические препараты и медикаменты (особенно алкоголь, метотрексат, метилдопа, амиодарон, НПВС, статины и др.)
- Нарушения оттока желчи как внутри, так и вне печени
- Проблемы с печеночным кровообращением: хроническая сердечная недостаточность, синдром Бадда-Киари, эндофлебит печеночных и портальных вен
- Типы эхоструктуры паренхимы печени:
- Нормальная
- Центрилобулярная
- Фиброзно-жировая

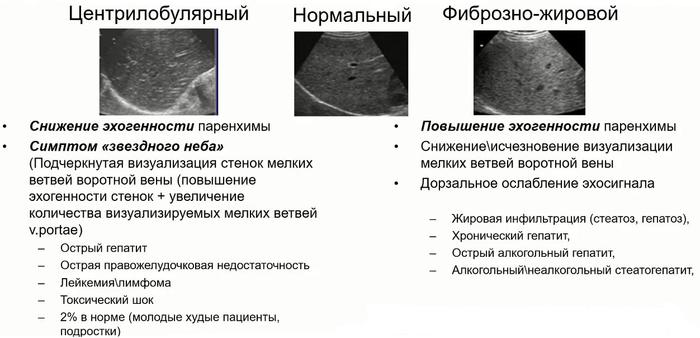
- Центрилобулярный тип эхоструктуры паренхимы печени
- Снижение эхогенности паренхимы
- Симптом «звездного неба» (подчеркивание визуализации стенок мелких ветвей воротной вены (повышение эхогенности стенок) и увеличение количества видимых мелких ветвей v.portae)
- Острый гепатит
- Острая правожелудочковая недостаточность
- Лейкемия/лимфома
- Токсический шок — 2% в норме (в основном у молодых и худых пациентов, подростков)

- Нарушение портально-печеночной гемодинамики при симптоме «звездного неба»
- Аномальный характер симптома «звездного неба» подтверждается нарушением печеночного сосудистого индекса

- Фиброзно-жировой тип эхоструктуры паренхимы печени
- Увеличение эхогенности паренхимы (по сравнению с корковым веществом почки)
- Снижение или исчезновение визуализации мелких ветвей воротной вены
- Дорзальное ослабление звукового сигнала
- жировая инфильтрация (стеатоз, гепатоз)
- хронический гепатит
- острый алкогольный гепатит
- алкогольный или неалкогольный стеатогепатит
- цирроз
- Сравнение типов эхоструктуры паренхимы печени
- Фиброзно-жировой тип эхоструктуры паренхимы печени
- Однородная эхоструктура:
- жировая инфильтрация

- Фиброзно-жировой тип эхоструктуры паренхимы печени
- Неоднородная эхоструктура:
- цирроз
- Жировой гепатоз (синонимы: стеатоз печени, жировая инфильтрация печени)
- Эхографические показатели жировой инфильтрации печени:
- Дорзальное ослабление эхосигнала
- Увеличение размеров печени
- Сложности или невозможность визуализации сосудов печени
- Эхоструктура диффузно однородная

- Степени выраженности жировой инфильтрации
- Степень 1. Незначительное повышение эхогенности с нормальной визуализацией диафрагмы и мелких сосудов печени

- Степень 2. Умеренное увеличение эхогенности и затрудненная визуализация диафрагмы и мелких сосудов печени

- Степень 3. Ярко выраженное повышение эхогенности с невозможностью визуализации диафрагмы и мелких сосудов печени (гепатоз)

- Жировой гепатоз
- Однородное повышение эхогенности
- Однородная эхоструктура паренхимы
- Отсутствие визуализации воротной и печеночных вен
- Выраженное дорзальное затухание эхосигнала (частичная видимость диафрагмы)
- Пациент с жировым гепатозом, 35 лет. Протокол обследования:
- Размеры печени увеличены. Правая доля: косой вертикальный размер 166 мм. Левая доля: кранио-каудальный размер 109 мм, толщина 87 мм. Контуры четкие и ровные. Эхогенность диффузно повышена. Эхоструктура однородная. Углы закруглены. Сосудистый рисунок несет меньшую насыщенность из-за невозможности визуализации малых ветвей воротной вены. Внутрипечёночные протоки остаются нерасширенными. Патологических образований не выявлено.
Необходимая диагностика
Критический уровень эхогенности печени определяется с помощью УЗИ. Часто при диагностике можно столкнуться с неравномерным распределением «очагов» при интерпретации. Неоднородная структура органа — это еще один знак плохого питания клеток.
Подтверждение заболевания возможно также другими диагностическими методами:

- Жалобы пациента. Если собранные данные совпадают с симптômами болезни, а результаты УЗИ показывают повышенную эхогенность, это дает возможность поставить диагноз.
- Визуальный осмотр. Проводится пальпация брюшной полости, врач оценивает состояние кожи и слизистых оболочек.
- Лабораторные анализы. Изучение уровней сахара, билирубина, ферментов печени, а также проверка на наличие ВИЧ и гепатита способствует правильной постановке диагноза.
- КТ. Это исследование помогает выявить зону с повышенной эхогенностью.
- Биопсия. Этот анализ производится при подозрении на онкологические процессы или для определения цирроза.
Дополнительные исследования могут быть необходимы в случае наличия метастазов как в паренхиме печени, так и в других органах. Интерпретацию результатов должен производить лечащий врач.
Важно знать! Диагностику заболевания проводят для выявления причины развития болезни. Это необходимо, чтобы назначить корректное лечение.
Лечебная тактика
Лечение патологий печени направлено не только на устранение симптомов, но и на борьбу с их основными причинами. В процессе терапии важно изменить стиль жизни, отказаться от вредных привычек, следовать правильному рациону питания. Как правило, диета покажется сочетаться с медикаментозной терапией. При наличии болевых ощущений возможно использование теплой грелки и препаратов, которые снимают спазмы.
Гепатиты типов В и С, приводящие к росту эхогенности печени, требуют назначения противовирусных средств. В случае онкологических заболеваний может понадобиться хирургическое вмешательство или курс химиотерапии.
Проведение эхограммы
Наличие нарушений в печени определяют в первую очередь по показателю ее эхогенности. Клетки органа состоят из большого количества жидкости, и если с ним все в порядке, наблюдается среднее значение проходимости ультразвука. Чтобы выявить изменение в структуре печени, обнаружить уплотнения, прибегают к УЗИ.
Данная процедура осуществляется при наличии следующих жалоб:
- тошнота или рвота;
- быстрый набор веса;
- болезненные ощущения в правом подреберье;
- нарушения пищеварительного процесса.
Прибор, используемый для обследования, улавливает звуковые волны, которые отражаются от тканей, а затем преобразует их в изображение. Эхографию выполняют на голодный желудок. Специальная подготовка не требуется, однако накануне процедуры пациентам следует избегать продуктов, вызывающих газообразование.
Чтобы получить результат, человека кладут на спину и выполняют сканы при обычном дыхании и вдохе. Если печень расположена высоко, имеет небольшой размер, пациент ложится на левый бок и запрокидывает голову.
В нашем сервисе вы можете приобрести аттестат за 11 классов с доставкой без предоплаты.
- На первом этапе ультразвукового исследования осуществляется сканирование верхней части живота, начиная от диафрагмы и заканчивая областью пупка, что помогает визуализировать контуры и структуру паренхимы. Области правой и левой долей печени исследуются путем перемещения датчика вдоль реберной дуги.
- На втором этапе анализируются состояния желчевыводящих путей и сосудистой системы — как венозной, так и артериальной.
В процессе УЗИ определяется форма печени и ее контуры, которые должны быть четко видны у здорового органа.
При выполнении поперечного сканирования измеряется угол, образующийся между задней и передней поверхностями печени, который значительно увеличивается при наличии гепатомегалии.
Если присутствует отклонение показателя эхогенности печени в сторону уменьшения или повышения, это означает что начались диффузные изменения в структуре паренхимы.
В ходе исследования с помощью УЗИ устанавливаются:
- плотность печени;
- наличие новообразований или рубцов;
- сужение желчевыводящих протоков;
- уровень продуктов распада;
- изменение звукопроводимости.
Пониженная эхогенность может указывать на наличие злокачественных образований. Увеличение эхогенности бывает при:
- хроническом гепатите;
- циррозе;
- холангите;
- паразитарных инвазиях;
- доброкачественных опухолях;
- жировой дисплазии;
- гепатозе.
О чем говорит повышенная эхогенность печени
Если во время УЗ-сканирования врач заметил изменение эхоплотности органа, то необходимо провести дополнительные исследования, чтобы выявить истинную причину отклонений. Игнорировать проблему не стоит, так как от состояния железы зависит деятельность всего организма.
В случае диффузного увеличения эхогенности изменения затрагивают всю печень, тогда как при очаговом процессе поражены один или несколько участков. На УЗИ при диффузной патологии видно равномерное затемнение, а при очаговой — локализованные темные пятна.
Эхогенность печеночной паренхимы может быть увеличена по множеству причин.
- Хронический гепатит обычно проявляется однородной структурой печени и умеренно повышенной эхоплотностью наряду с небольшой гепатомегалией.
- На ранних стадиях цирроза наблюдается гепатомегалия, тогда как в более поздние сроки развивается дистрофия и уменьшение размеров печени, структура становится неоднородной. Эхоплотность возрастает и зависит от локализации поражения.
- Гепатоз (замещение гепатоцитов жировыми клетками) проявляется изменением сосудистой структуры и умеренной гепатомегалией; увеличенная эхоплотность связана с большей отражательной способностью жировых клеток.
- Хронический холангит сопровождается гиперэхогенностью, что означает высокий уровень отражения ультразвука от патологически измененных протоков.
- Паразитарные инфекции, такие как альвеококкоз и описторхоз, приводят к заметному диффузному увеличению эхоплотности, структура печени становится менее четкой.
- На начальных стадиях абсцесса эхогенность тканей может снижаться, однако при прогрессировании воспаления этот показатель колеблется.
- Гемангиома может вызывать как повышенную, так и пониженную эхоплотность, обладая четкими контурами и равномерной или слегка неоднородной структурой. Эта опухоль не всегда угрожает жизни, но требует наблюдения.
- Аденома печени характеризуется повышенной эхогенностью с неровными контурами и однородной структурой, и такие образования требуют дифференциации от злокачественных.
Кроме того, эхоплотность может повышаться при резком похудении или наборе веса, сахарном диабете, сердечной недостаточности, после передозировки медикаментами.
В некоторых случаях эхогенность печени может одновременно повышаться и в поджелудочной железе, что происходит, например, при панкреатите.
Диффузное увеличение эхогенности наблюдается при таких состояниях, как гепатоз, хронический гепатит, цирроз и длительная сердечная недостаточность. Очаговые изменения характерны для местного стеатоза, цирроза и образования опухолей как доброкачественного, так и злокачественного характера.
Такой результат может возникнуть в случае заболеваний желчевыводящих путей, когда плотные зоны образуются в воспаленных участках.
При гепатоцеребральной дистрофии (наследственное нарушение обмена меди) гиперэхогенные зоны появляются вследствие накопления меди.
Данные УЗИ позволяют выявить начало патогенных процессов в печени. Однако для более точной диагностики и назначения лечения этого недостаточно. Для подтверждения и детализации диагноза используются дополнительные исследования:
УЗ-сканирование помогает фиксировать изменения в характеристиках печени, степень диффузных изменений и наличие новообразований (кист, опухолей).
Если ультразвуковое исследование показало, что эхоплотность печеночной ткани повышена и присутствуют диффузные изменения, то врач назначит дополнительные методы исследования:
- Сбор анамнеза. Врач исследует историю болезни пациента и расспрашивает о существующих симптомах.
- Физикальный осмотр. Специалист осматривает кожу, слизистые рта и глаз, а также проводит пальпацию области правого подреберья.
- Биохимия крови. Лабораторные исследования помогают установить уровень глюкозы, билирубина и печеночных ферментов (АЛТ, АСТ, щелочная фосфатаза), а Выявить маркеры гепатита и ВИЧ.
- Инструментальные исследования. Для определения локализации гиперэхогенных образований используются компьютерная и магнитно-резонансная томография.
- Биопсия (прижизненный забор образцов тканей печени). Этот метод помогает выявить онкопатологии и цирротические изменения.
Симптомы патологии печени, сопровождающиеся повышением эхогенности
При повышенной эхогенности могут присутствовать специфические симптомы, свидетельствующие о проблемы с печенью, требующие немедленного обращения к медицинскому специалисту. Вот некоторые из них:
- частые боли и дискомфорт с правой стороны в нижней части грудной клетки;
- бессознательная тошнота или рвота;
- желтый оттенок кожи;
- проблемы с перевариванием пищи;
- изменения размера и формы печени при пальпации;
- избыточный вес или ожирение;
- проблемы с сердцем;
- снижение иммунной активности.
Диагностика и лечение
Если результаты УЗИ не позволяют точно установить диагноз патологии печени, последующие исследования назначаются на основе предыдущих данных.
Когда по результатам УЗИ врач видит, что эхогенность паренхимы печени повышена и наблюдается диффузно неоднородная структура, будут предложены дополнительные методы диагностики. Это позволит выяснить, что спровоцировало аномалию. Проводится:
- Биохимический анализ крови. Необходим для уточнения информации о процессах в печени и для обнаружения маркеров гепатита или ВИЧ.
- КТ или МРТ. Позволяют подтвердить наличие повышенной эхогенности печени.
- Биопсия. Используется для диагностики новообразований в случае локальной неоднородности эхогенности.
Финальный диагноз формируется на основании сведений из медицинского осмотра, лабораторных анализов, жалоб пациента и УЗИ печени. Лечение направляется на устранение основного заболевания, вызвавшего увеличение эхогенности. Для облегчения симптомов применяются:
- спазмолитики для снятия сильных болей;
- желчегонные препараты для устранения застойных явлений в желчевыводящих путях;
- диуретики при наличии избыточных жидкостей в животе.
Для нормализации состояния печени и защиты гепатоцитов назначаются гепатопротекторы, такие как «Эссенциале» и «Гепа-Мерц». Для восстановления нормального кровообращения и поступления необходимых веществ в организм используют дезагреганты. Если выявлено воспаление, назначается курс антибиотиков. При диагностике гепатита или цирроза лечение подбирается индивидуально врачом для каждого пациента.
Диета при проблемах с печенью
При возникновении проблем с печенью важным является соблюдение специальной диеты, которая дополняет основное лечение. Врачи обычно рекомендуют ограничить потребление жиров, а также принимать комплекс витаминов или препараты с эссенциальными фосфолипидами, способствующие восстановлению поврежденных клеточных мембран печени. В случае серьезных осложнений может быть назначена лечебная диета № 5. Основные положения режима питания включают:
- сырые, отварные или запеченные овощи;
- молочные или вегетарианские супы;
- приготовленное на пару или запеченное мясо курицы, индейки и говядины;
- молочные продукты, такие как кефир и йогурт;
- отварная или запеченная рыба нежирных сортов;
- каши и паста;
- не слишком кислая квашеная капуста;
- компоты и кисель;
- мед и варенье;
- чай с лимоном и свежевыжатые соки из овощей и фруктов.
Следует исключить употребление алкогольных напитков, табака, жирного мяса и рыбы, копченостей, солений, бобовых и жареной пищи, а также шоколада и кофе. Применение медикаментов допускается только по назначению врача. Важно помнить, что антибиотики и некоторые другие препараты могут вызывать негативные побочные эффекты.
Опыт других людей
Алена, 34 года: «Когда мне сделали УЗИ и сообщили, что эхогенность печени понижена, я сразу начала паниковать. Врачи объяснили, что это может быть связано с различными заболеваниями, такими как жировая дистрофия или гепатит. В моем случае причиной стало неправильное питание и малоподвижный образ жизни. После изменений в рационе и некоторых медикаментозных терапий эхогенность вернулась в норму.»
Дмитрий, 45 лет: «Когда у меня обнаружили пониженную эхогенность печени, я думал, что это связано с алкоголем, так как я часто выпивал по выходным. Доктор сказал, что это может быть связано с токсическим воздействием на печень, и назначил дополнительные обследования. В итоге выяснили, что у меня начальная стадия жировой болезни печени. Я решил бросить алкоголь и заняться спортом, чтобы улучшить состояние.»
Мария, 29 лет: «У меня пониженная эхогенность печени обнаружилась во время планового УЗИ. Я была шокирована, так как никакие симптомы меня не беспокоили. Врач сказал, что это может быть связано со стрессом и недостатком витаминов в организме. Я начала принимать витамины и старалась больше отдыхать. На следующем УЗИ показатели нормализовались, и я почувствовала себя намного лучше.»
Вопросы по теме
Какие заболевания могут привести к пониженной эхогенности печени у женщин?
Пониженная эхогенность печени может быть связана с различными заболеваниями. Например, это может указывать на наличие жировой дистрофии (стеатоз), что часто наблюдается при ожирении, неправильном питании и нарушениях обмена веществ. Также пониженная эхогенность может свидетельствовать о воспалительных процессах, таких как гепатит или цирроз, а также о наличии доброкачественных или злокачественных новообразований. Важно учитывать, что диагноз должен ставиться специалистом на основе комплексного обследования.
Как влияет образ жизни на эхогенность печени у женщин?
Образ жизни играет значительную роль в состоянии печени. У женщин, которые ведут малоподвижный образ жизни, употребляют много жирной пищи, алкоголя или страдают от хронических заболеваний, часто наблюдается пониженная эхогенность печени. Физическая активность, сбалансированное питание и отказ от вредных привычек могут помочь в поддержании нормальной эхогенности и общего здоровья печени.
Можно ли восстановить нормальную эхогенность печени после её снижения?
Да, в большинстве случаев возможно восстановление нормальной эхогенности печени. Это требует комплексного подхода: следование правильной диете, регулярные физические нагрузки, устранение алкоголя и других токсических веществ, а также лечение сопутствующих заболеваний. Регулярные медицинские осмотры и ультразвуковые исследования помогут отслеживать изменения в состоянии печени и своевременно реагировать на них. Однако важно заранее проконсультироваться с врачом для составления индивидуального плана лечения и профилактики.




