Статья носит информационный характер, не является индивидуальной медицинской рекомендацией. Имеются противопоказания, необходима консультация специалиста.
Бактероиды способствуют замедлению образования матрикса зубной бляшки за счет высвобождения кислот, которая разрушает эмаль зубов. Это приводит к снижению уровня минерализации зубов и увеличению вероятности развития кариеса.
В следующих разделах статьи мы рассмотрим, какие именно бактероиды играют ключевую роль в формировании зубной бляшки, а также какие меры предосторожности можно принять для предотвращения их негативного влияния на зубы. Мы также обсудим методы лечения и профилактики кариеса, связанного с действием бактероидов, и поделимся советами по укреплению зубов и сохранению здоровья полости рта.
- производства аминокислот, необходимых для образования белковой матрицы зубной бляшки
- конкуренции за питательные вещества с другими микроорганизмами, способствуя снижению их численности
- производства метаболитов, которые могут оказывать антимикробный эффект на другие микробы, в том числе кариогенные бактерии
- воздействия на pH окружающей среды, создавая неблагоприятные условия для развития кислотоустойчивых бактерий, отвечающих за разрушение эмали
Разновидности отложений на зубах: пелликула, налет, бляшка, камень
Пелликула — это тонкая (от 1,5 до 50 мкм) прозрачная органическая плёнка, образующаяся на поверхности эмали зуба. Она появляется в результате естественного осаждения белково-углеводных компонентов слюны — муцина, гликопротеинов и сиалопротеинов. Пелликула не имеет структуры и микробов, и является проявлением естественных процессов во рту.
Налет — это биологические отложения на поверхности зубов, состоящие из десquamated эпителия ротовой полости, белков, углеводов, бактерий. Налет образуется, когда пелликула не удаляется регулярным чисткой зубов.
Бляшка — это уже неотъемлемое состояние зубного налета. Она вызывает желтушность зубов и неприятный запах изо рта.
Камень образует, когда налет и бляшка не удаляются. Это твёрдое отложение на зубах, которое необходимо удалять профессиональной чисткой у стоматолога.
Для выявления наличия пелликулы используются различные красители: Бисмарк коричневый, раствор Люголя, флюорисцирующий натрий, основной фуксин (0,75% и 6%), эритрозин (4-5% спиртовый раствор и форма таблеток), раствор Шиллера-Писарева и метиленовый синий (2% раствор). Если пелликула была удалена, то она быстро восстанавливается на поверхности зуба в течение 20-30 минут при контакте зуба со слюной. Именно пелликула придаёт эмали избирательную проницаемость. Она не содержит бактерий, но является почвой для образования зубной бляшки, улавливая микроорганизмы.
Зеленоватый налет
Ранее данный феномен носил имена "зелёный камень" и "пристлеевая масса". По Пристлиному мнению, наличие грибка Lichen dentals, который способен синтезировать хлорофилл, может стать причиной окрашивания зубных отложений и/или зубной бляшки. Это в большинстве случаев происходит на передних зубах, которые находятся под воздействием света.
Особенностью является наиболее частое поражение губной и щековой поверхностей перманентных и временных зубов в виде отдельных кайм или полосок у зубной шейки. Отложения обнаруживаются чаще на верхних зубах, чем на нижних. Это отложение не удаляется обычным способом с помощью щётки и плохо удаляется при помощи инструмента.
Также существует налёт, связанный с курением.
Пигментный налёт на зубах возникает из-за оседания табачных веществ на тех поверхностях зубов, которые не участвуют в акте жевания и плохо очищаются во время чистки. Из-за этого налёт может иметь разный оттенок — от коричневого до чёрного. Налёт на зубах может быть небольшим, но его сложно удалить.
Зубная микробная бляшка образуется на поверхности зубов над пелликулой и содержит мягкое гранулированное вещество с определённой структурой. Она не смывается, но не всегда удаляется во время чистки зубов. Её можно удалить экскаватором или гладилкой. Зубная микробная бляшка возникает из-за микробного роста.
Обычно сапрофиты колонизируют поверхности или органы тела, но при чрезмерном размножении микроорганизмов тело само защищается, отделяя поверхностные слои эпителия с микробами биопленки. Это позволяет произойти самоочищению. От зубного налета можно избавиться только механически.
Бактерии начинают образование бляшки, присоединяясь к подложке или поверхности зуба. Этот процесс способствует липкому межбактериальному матриксу, в котором крупное значение имеют углеводы, превращающиеся в декстраны и леваны. Декстран, полученный от стрептококков, является важным привлекающим фактором для бактерий, имеющим высокую адгезию, низкую растворимость и устойчивость к ним.
От хорошей гигиены зависит, насколько быстро бляшка созревает.
Структура тканей: в зрелых десневых тканях присутствуют различные типы клеток (эпителиальные, лимфоциты, макрофаги), а также межклеточное вещество и жидкость. Процентное соотношение бактерий в твердых остатках достигает 75%. Матрикс состоит из сложного комплекса полисахаридов и протеинов, а также содержит липиды. Белки выделяются из сиаловых кислот, которые находятся в слюне. Углеводы, входящие в состав матрикса, включают в себя декстраны, мутоны и фруктаны.
Среди других углеводов можно выделить леван — полисахаридный продукт бактерий, а также галактозу и метилпентозу. Основными неорганическими компонентами являются кальций и фосфор, а также магний, калий и натрий, причем в небольших количествах. Воздействие минеральных элементов в матриксе десен передних зубов нижней челюсти отличается от действия на остальную часть полости рта, где количество минералов, как правило, ниже, особенно на язычных поверхностях.
Содержание фтора обнаружено в зубной бляшке. Микроорганизмы, которые населяют бляшку, могут классифицироваться на протеолитические (спирохеты, нейсерии, вейлонеллы) и ацидофильные микроорганизмы (актиномицеты, лактобактерии, лептотрихии, стрептококки). Они могут синтезировать молочную и уксусную кислоты, извлекать питательные вещества из протеинов и аминокислот. Вследствие этого бляшки могут разрушать коллаген.
Зубная бляшка содержит не только молочную кислоту, но также муравьиную, масляную (бутановую), пропионовую и другие органические кислоты. Её микробная флора меняется по мере роста бляшки от кокков к палочковым и нитевидным микроорганизмам. Стрептококки составляют около 50% от бактериальной флоры, в основном S.mutans и S.sangues.
По мере утолщения бляшки меняются условия внутри нее, появляются анаэробные микроорганизмы. На второй-третий день появляются грамотрицательные кокки и палочки, их количество увеличивается, а 15% составляют анаэробные палочки: лептотрихии, бактероиды, камполобактерии. Затем, на четвертый-пятый день, появляются фузобактерии, актиномицеты и вейлонеллы. Когда бляшка созревает, спиреллы и спирохеты появляются через 7 дней.
Зрелая бляшка содержит около 325 видов микробов и состоит из 4 слоев: приобретенная пелликула, полисадно расположенные волокнистые микроорганизмы, густая сеть волокнистых микроорганизмов и поверхностный слой кокков. Первые три слоя являются структурированной частью бляшки, а четвертый слой представляет собой свободно расположенные скопления микроорганизмов.
Разные группы микроорганизмов на разных пищевых остатках создают разные типы зубных налетов: Щелочный зубной налет образуется при распаде белков и небольшого количества углеводов, а кислотный — при распаде большого количества углеводов и небольшого количества белков. Количество употребляемой пищи не влияет на скорость образования зубного налета — он образуется быстрее во время сна, чем после еды.
Мягкий зубной налет
Этот белый или серовато-желтый налет — липкая масса, прилегающая к поверхности зубов менее плотно, чем зубной налет. Он чаще всего появляется на коронках зубов и между ними. Его можно смыть водой, но для удаления полностью требуется механическая очистка.
Мягкий налёт на зубах отличается не постоянной внутренней структурой и действует как местный раздражитель, порой становясь причиной хронического гингивита.
Остатки еды, скапливающиеся в ретенционных участках полости рта, легко удаляются при движении губ, щек и языка, или же при полоскании рта. Эти отложения не являются опасными, и не способствуют образованию зубного налета.
Зубной камень, образующийся на поверхности зубов, зубных протезов и искусственных конструкций, представляет собой затвердевший конгломерат. Наддесневой камень является представителем слюнного типа, так как образование его происходит за счёт минерализации слюнных солей. Окраска камня зависит от наличия пигментов.
Зубной камень легко отделяется от поверхности зубов при помощи соскабливания, но не может быть удален с помощью зубной щетки. Обычно такое заболевание встречается у взрослых чаще, чем у детей школьного возраста, а у детей дошкольного возраста не наблюдается. У камней светлого цвета более низкая плотность и твердость, они образуются быстрее и откладываются в большем количестве.
Структура зубного камня представляет собой минерализованную зубную налету. В состав наддесневого зубного камня входят органические и неорганические компоненты (фосфат и карбонат кальция, фосфат магния) (70-99%). Камень содержит большое количество микроэлементов, таких как натрий, цинк, стронций, бром, медь, марганец, вольфрам, золото, алюминий, железо и фтор.
Существуют 4 основных кристаллических формы зубного камня: гидроксиапатит, магниевый апатит, октакальция фосфат и брусит. Органический компонент содержит протеинполисахаридный комплекс, который образуется из зачищенного эпителия, лейкоцитов и разнообразных микроорганизмов. В камне содержится 10% органической фазы, включающей углеводы: галактозу, глюкозу, рамнозу, маннозу, глюкуроновую кислоту, галактозамины, арабинозу, галактуроновую кислоту и гликозаминогликаны. В слюне содержится 6-8% протеинов и липиды в виде нейтральных жиров, свободных жирных кислот, холестерола и фосфолипидов.
Бактероиды могут замедлить образование матрикса зубной бляшки, так как являются одними из компонентов микрофлоры рта, которая образует зубную бляшку. Количество и соотношение бляшек может сильно варьировать у разных людей и в разные периоды жизни.
Зубные налеты — скопления бактерий, образующиеся благодаря сочетанию протеинов и полисахаридов. Матрицу налета формируют вещества, попадающие на поверхность зубов вместе со слюной, и частично образующиеся в результате метаболических процессов микроорганизмов. Существуют наддесневые и поддесневые налеты, а также налеты на поверхности зубов и в промежутках между ними. Количественные и качественные изменения микробиоценоза имеют решающее значение в генезисе кариеса зубов и пародонтита.
Образование зубного налета начинается уже через 1-2 часа после чистки зубов. Основную роль здесь играют кислые группы гликопротеинов слюны и ионы Са2+, содержащиеся в зубной эмали. Параллельно основные группы гликопротеинов реагируют с фосфатами гидроксиапатитов.
В результате на зубной поверхности формируется слой, называемый пелликула. Это происходит из-за наличия микробов на поверхности зуба, особенно тех, которые могут создавать кислоты. Пелликула упрощает процесс колонизации микробов на поверхности зуба и в зубных карманах, что приводит к появлению стрептококков, таких как S. sanguis и S. sativarius, а затем других видов аэробной и факультативно-анаэробной микрофлоры. Жизнедеятельность микроорганизмов снижает способность окисления и восстановления, что способствует появлению региона, где обитают анаэробные бактерии, такие как вейло-неллы, актиномицеты и фузобактерии.
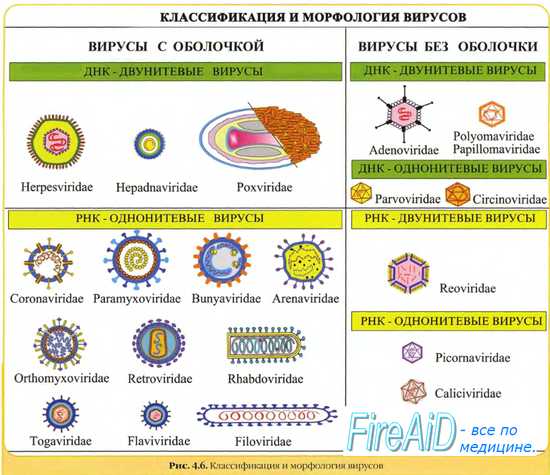
Значительное изменение микробного сообщества зубных отложений происходит при различных значениях pH. На верхних зубах преобладают аэробы и факультативные анаэробы (стрептококки и лактобаниллы), в то время как на нижних зубах доминируют анаэробы (вейлонеллы и фузобактерии). В межзубной щели колонизация микробов происходит быстрее, но аэробные микроорганизмы не замещаются анаэробами.
Диета также оказывает значительное влияние на образование зубных отложений. Потребление множества углеводов приводит к образованию молочной кислоты в результате их ферментации стрептококками и лактобациллами.
Множество микроорганизмов, включая вейло-неллы, нейссерии и фузобактерии, воздействуют на молочную кислоту, разлагая ее на различные органические кислоты, включая уксусную, муравьиную и пропионовую. Это может привести к значительному изменению pH среды, смещая его в сторону кислой. Кроме того, микроорганизмы способны создавать различные полисахариды из углеводов. Внутриклеточные полисахариды сохраняются в виде запасных гранул, и их разложение также может привести к дополнительному образованию органических кислот. В целом, внеклеточные полисахариды частично могут быть утилизированы различными бактериями, включая стрептококки, что поддерживает их адгезию к различным субстратам.
Диагностика и лечение зубного налета
- Микробиологические методы;
- Биохимические анализы;
- Иммунологические исследования.
Данные методы диагностики могут помочь определить причины образования зубного налета, разработать эффективный план лечения и стратегию профилактики для предотвращения повторной появления.
Чтобы разобраться в отличии дентальной бляшки от обычного налета или зубного камня, необходимо провести беспристрастный осмотр и применить профессиональные методы, что могут осуществить только квалифицированные врачи.
Для эффективного лечения очень важно точно определить возбудителя конкретной болезни. Стоматолог проведет осмотр под микроскопом, будет использовать специальные красители и зонд для выявления возможных поддесневых отложений. Может потребоваться бакпосев, который позволит выявить патогенную микрофлору и определить степень ее развития.
Существует множество способов удаления зубных бляшек, налета и камня, и данную процедуру можно провести как у стоматолога на приеме, так и дома. Врач начинает профессиональную чистку зубов с края и постепенно двигается к центру, а передние зубы всегда чистятся последними.
Для того, чтобы обеспечить чистоту и белизну зубов, необходимо регулярно проходить профилактические осмотры у стоматолога и тщательно соблюдать все инструкции, предоставленные врачом для домашнего ухода за полостью рта. Только объединенные усилия врача и пациента позволят достичь сияющей улыбки и здоровья зубов.
На приеме у стоматолога выполняются две основные процедуры:
- очистка зубной коронки от налета и зубного камня, а также удаление отложений под деснами, если они появились;
- обработка зубной поверхности дезинфицирующим раствором путем опрыскивания для профилактики повторного образования зубных налетов.

Причины формирования десневого кармана и методы его лечения
Домашнее лечение является важным дополнением к процедурам, проводимым стоматологом:
- рекомендуется использовать специальные растворы для полоскания рта, которые способствуют расщеплению налета;
- необходимо выполнять примочки с перекисью водорода в месте разрастания бляшки, такую процедуру нужно проводить осторожно, так как Н2О2 может не только уничтожить налет, но и повредить эмаль зуба.
Если после проведения всех этих процедур и качественной гигиены полости рта у вас остались проблемы с бляшками, лучше обратиться к стоматологу для диагностики и профессионального очищения.
Бактероиды играют важную роль в формировании зубной бляшки путем образования биопленки на поверхности зубов. Эта биопленка представляет собой комплексное сообщество микроорганизмов, включая бактероиды, которые адсорбируются на минерализованной поверхности зуба.
Бактероиды вырабатывают кислоты, что приводит к деминерализации зубного эмали, а также приводит к созданию щелей, в которых скапливаются другие микроорганизмы и органические загрязнения. Это способствует продолжительному образованию мягкой плоти зубной массы, которая в дальнейшем превращается в твердую зубную бляшку.
Бактероиды также способствуют к формированию матрикса зубной бляшки за счет образования полимерных структур, которые помогают удерживать другие микроорганизмы и загрязнения, укрепляя структуру бляшки.
Часто задаваемые вопросы о зубной бляшке
В чем разница между зубной бляшкой и налетом на зубах?
Зубная бляшка возникает из-за размножения микроорганизмов в ротовой полости, которые затем крепко прикрепляются к поверхности зуба и пленке. Бактерии выделяют различные вещества, в результате чего бляшка утолщается.
Зубной налет – это желтоватое налету на поверхности зуба. В отличие от бляшки, его можно увидеть глазами и он не так крепко держится на коронке. Налет может вызывать раздражение десен и приводить к гингивиту.
Как предотвратить образование зубной бляшки? Какие меры профилактики существуют?
Следует правильно и качественно ухаживать за полостью рта:
- чистить зубы дважды в день в течение не менее двух минут;
- использовать "выметательные" вертикальные движения, а не чистить зубы по горизонтали;
- минимум раз в квартал менять зубную щетку.
Эти правила должны быть соблюдены как взрослыми, так и детьми.
Кроме того, стоит избегать некоторых вредных привычек, таких как курение, употребление сахара и газированных напитков.
Как определить наличие зубных налетов?
Выявить налеты может стоматолог при обычном осмотре. Они могут иметь белый цвет в сочетании с эмалью или же иметь легкий желтоватый или бежевый оттенок, а также часто их появление связано с употреблением кофе или курением.
Структура налетов обычно бывает мягкой и пластичной или более твердой. Чаще всего светлый налет обладает мягкой консистенцией и его темнота усиливается по мере затвердевания. Также стоматологи отмечают, что любой налет имеет склонность к быстрому росту, особенно светлые нагары.

Что такое капюшон зуба мудрости?
Как быстро образуется зубная бляшка и где она появляется зависит от индивидуальных особенностей каждого человека. Однако есть три этапа формирования зубной бляшки:
- первичная пелликула, частично или полностью покрывающая зуб;
- колонии микроорганизмов заселяют зубную бляшку;
- патогенная микрофлора закрепляется на эмали.
Как связана зубная бляшка и кариес?
Наукой доказано, что быстрое формирование дентальной бляшки увеличивает риск кариеса. У детей с низким индексом бляшки кариес встречается в 3 раза реже, чем у тех, кто имеет индекс выше. Кроме того, бляшка, в которой преобладают колонии Str. mutans, чаще способствует развитию кариеса в раннем возрасте.
При обсуждении возможности зубной бляшки вызывать кариес, важно учитывать некоторые рисковые факторы, такие как количество углеводов, употребляемых ребенком, микробиоценоз ротовой полости, качество и количество вырабатываемой слюны, а также наличие минералов в ее составе. Если организм получает достаточное количество фосфора и кальция, то риск развития кариеса снижается до минимума.
Несвоевременное лечение зубной бляшки может привести к формированию и ухудшению кариозных повреждений, разрушению твердых тканей зуба. Если образование находится возле корней зубов, оно может оказывать давление на десну, в результате чего может произойти расширение пародонтального кармана и развитие пародонтита. В итоге может потребоваться оперативное вмешательство, удаление зубов и установка протезов.
Руководство по организации практических занятий на тему "Поверхностные образования на зубах. Зубной налёт, зубная бляшка"
Учебный модуль посвящен пропедевтике терапевтической стоматологии.
Дисциплина регламентирована кодом "Биология полости рта" в рамках специальности 051302 "Стоматология".
Предлагаемые методические рекомендации были разработаны для успешной организации практических занятий на тему "Поверхностные образования на зубах. Зубной налёт, зубная бляшка" в объеме 1 академический час.
Автором методических рекомендаций является д.м.н., профессор Баяхметова А.А. Предложенный план был обсужден и утвержден на заседании модуля пропедевтики терапевтической стоматологии по протоколу №__ от "__" __ _ 2012 г.
Руководитель модуля пропедевтики терапевтической стоматологии: д.м.н., профессор __________ Баяхметова А.А.
1. Изучение темы №7: "Поверхностные образования на зубах. Зубной налёт, зубная бляшка".
- Изучение структурных разновидностей поверхностных образований зубов;
- Изучение состава зубного налета и зубной бляшки;
- Определение отличительных особенностей зубного налета и зубной бляшки.
- Введение новых терминов и понятий, таких как «поверхностные образования», «зубной налет», «зубная бляшка», «кутикула», «пелликула», «зубной камень»;
- Развитие навыков вербальной и невербальной коммуникации при общении с другими людьми;
- Развитие навыков письменной, устной и групповой коммуникации;
- Совершенствование навыков аргументации и интервьюирования.
3. Цели обучения:
1. Изучение классификации отложений на зубах.
2. Изучение механизма образования поверхностных структур зуба.
3. Изучение состава поверхностных образований зуба.
4. Изучение особенностей состава и структуры налета на зубах.
5. Изучение особенностей состава и структуры зубной бляшки,
4. Основные направления темы:
1. Классификация структурных образований на поверхности зубов.
2. Механизм формирования поверхностных структур зубов.
3. Понятие кутикулы зубов.
4. Состав и понятие пелликулы зубов.
5. Физические свойства зубного налета.
6. Факторы, оказывающие значительное влияние на формирование зубного налета.
7. Понятие зубной бляшки, ее химический состав.
8. Методы определения количественного и качественного состава зубного налета.
9. Механизм воздействия зубной бляшки на эмаль зубов.
10. Механизм воздействия зубной бляшки на ткани пародонта.
11. Минерализация зубного налета, понятие о зубном камне.
Варианты обучения включают в себя: показ, разъяснение, прямое наблюдение за коммуникативными навыками студентов и получение обратной связи.
Средства, используемые для обучения, включают в себя мультимедийную презентацию "Особенности поверхностных образований на зубах" и микротаблицы по теме занятия.
Примерная продолжительность занятия:
Тестовые задания на промежуточной аттестации (экзамен) страница 9






55. Многие факторы оказывают влияние на количественный состав микрофлоры полости рта, в числе которых:
1) нарушения здоровья;
2) принимаемая пища и ее характер;
3) заболевания СОПР;
4) проблемы с протезами и их плохая фиксация;
5) все вышеперечисленное в совокупности.*
56. В период полового созревания полость рта первоначально колонизируется:
1) S. mutans, S. salivarius;
2) вейллонеллами, фузобактериями;
3) грибами рода Candida;
4) бактероидами, спирохетами, простейшими,*
5) нейссериями, гемофилами.
57. В норме у здорового взрослого человека преобладают:
1) факультативные аэробы;
2) облигатные аэробы;
3) факультативные анаэробы;
4) облигатные анаэробы и микроаэрофилы,*
5) никакие из перечисленных.
58. Для складок и крипт слизистой полости рта характерны все, кроме:
1) Peptostreptococcus spp.;
2) относящиеся к S. aureus вида*
3) Lactobacillus spp.
4) S. mitis, S. hominis
5) Veillonella spp.
59. Состав слюнных желез в норме:
1) населяются облигатно-анаэробной флорой
2) либо являются стерильными, либо содержат незначительное количество контаминации *
3) содержат гемофилов, псевдомонады
4) населяются микрофлорой зубного налета
5) содержат подвижные микроорганизмы
60. Микрофлора ротовой жидкости представлена:
2) облигатными анаэробами
3) факультативными анаэробами
4) спирохетами, псевдомонадами, микоплазмами
5) всем перечисленными микроорганизмами *
61. Вейллонеллы играют положительную роль в микробиоценозе полости рта, поскольку:
1) активно потребляют кислород;
2) синтезируют витамин К;
3) могут утилизировать молочную кислоту *
4) могут продуцировать молочную кислоту;
5) обладают высокой протеолитической активностью.
6) Все вышеупомянутое
62. Стрептококки полости рта являются:
1) антагонистами кислотоустойчивых бактерий
2) антагонистами фузобактерий и коринебактерий*
3) антагонистами актиномицетов
4) синергистами фузобактерий и коринебактерий
63. Для лактобактерий характерно все, кроме:
1) грам-положительные палочки, не образующие споры
3) синтез молочной кислоты
4) колонизация полости рта в период полового созревания*
64. Микрофлора полости рта наиболее богата:
65. Для оценки дисбактериоза полости рта необходимо измерять количество:
5) все перечисленное*
66. Микробиологический анализ полости рта показал следующие результаты: уровень стрептококков – 10 7 , лактобактерии – 10 3 , стафилококки – 10 3 , уровень Candida – 10 2 , отсутствие E. coli.
2) наличие дисбактериоза
3) выраженный дисбаланс микрофлоры полости рта
Дисбактериоз третьей степени и дисбактериоз четвертой степени — это формы нарушения микробной флоры кишечника. Для дисбактериоза первой и второй степеней характерно снижение количества полезных лактобактерий и обнаружение 2-3 патогенных видов бактерий, при этом форма заболевания — субкомпенсированная, а также присутствуют клинические симптомы. Для дисбактериоза четвертой степени характерно обнаружение патогенной монокультуры и снижение нормальной микрофлоры, а также ассоциация патогенных бактерий с дрожжевыми грибами Candida, при этом количество лактобактерий увеличивается, а количество дрожжевых грибов Candida увеличивается. Пелликула является причиной деминерализации эмали зубов. Основную клеточную массу зубной бляшки составляют деградировавшие эпителиальные клетки.
71. Пелликула содержит:
1) комплекс гликолипидов
2) комплекс гликопротеинов*
3) комплекс низкомолекулярных белков
4) комплекс липидов
5) комплекс углеводов
72. Время образования пелликулы:
1) несколько секунд
2) от нескольких секунд до нескольких минут
3) от нескольких минут до нескольких часов*
4) от нескольких часов до нескольких суток
5) несколько суток
73. Гликопротеины слюны и гликопротеины пелликулы имеют различное содержание:
1) нейраминовой кислоты и фруктозы*
2) гиалуроновой кислоты и Са ++
3) нуклеиновых кислот
6) все перечисленное
74. Вещества, способствующие агглютинации микроорганизмов и образованию зубной налета:
1) гликопротеины слюны
5) все перечисленное*
75. В созревшем зубном налете содержатся следующие слои (кроме указанных):
1) пелликула, образованная отложениями слизи на поверхности зубов
2) внутренний слой коринебактерий*
3) слой микроорганизмов полисахарида, расположенных в виде нитей
4) слой ассоциированных с неподвижными формами нитчатых микроорганизмов
5) поверхностный слой кокковых микроорганизмов
76. В некариозной зубной налете наибольшую долю протеолитических бактерий составляют:
1) вейллонеллы и нейссерии*
2) фузобактерии и рамибактерии
3) все перечисленные виды
77. В кариозной зубной налете преобладают следующие протеолитические бактерии:
78. В самом начале формирования зубного налета (первые сутки) наибольшую долю составляют:
1) грамположительные аэробы и факультативные анаэробы*
2) грамположительные анаэробы
3) нитевидные формы бактерий
4) грамотрицательные анаэробы
5) как грамположительные, так и грамотрицательные анаэробы
79. Формирование зубного налета замедляется благодаря действию бактероидов, которые осуществляют:
1) утилизацию молочной кислоты
2) разрушение полисахаридов (декстранов и леванов)*
3) выработку гиалуронидазы
4) синтез декстранов
5) синтез леванов
6) все вышеперечисленное
80. Факторы, которые оказывают негативное воздействие на развитие кариеса (все верно, за исключением):
1) антимикробных систем слюны
2) оптимальных концентраций фтора в пище и воде
3) буферной способности слюны
4) действия молочной кислоты*
5) систем реминерализации в полости рта
81. Кариесообразующие свойства S. mutans связаны с его способностью:
1) выделять декстраны
2) выделять леваны
3) образовывать органические кислоты
4) прикрепляться к поверхности эмали
5) все вышеперечисленное*
82. Каково значение декстранов и леванов, образуемых S. mutans?
- Они могут разрушать эмаль зуба;
- Они могут оказывать реминерализующее действие;
- Они могут вызывать агрегацию микроорганизмов;
- Они могут оказывать бактерицидный эффект;
- Они могут нейтрализовать молочную кислоту;
- Они могут выполнять все перечисленные функции.
83. Какова доля актиномицетов в кариозной зубной бляшке?
84. Кариесогенность актиномицетов связана с:
- Их способностью адсорбироваться на поверхности зуба;
- Их продукцией органических кислот;
- Их способностью синтезировать леваны и декстраны;
- Их способностью агрегировать микроорганизмы;
- Всем перечисленным выше.
85. Каковы показатели индивидуального риска возникновения кариеса?
- Количество S. mutans;
- Количество S. pyogenes;
- Количество лактобацилл;
- Буферная емкость слюны.
Правильны все показатели, кроме количества S. pyogenes.
5) Количество глюкозилтрансферазы:
86. Очищение зубов приводит к началу формирования зубного налета через:
87. Пелликула образуется благодаря:
1) Активному прикреплению эпителиальных клеток к эмали зубов.
2) Активному прикреплению микроорганизмов к эмали зубов.
3) Спонтанному осаждению остатков пищи.
4) Спонтанному осаждению бактерий в ротовой жидкости.
5) Спонтанному осаждению протеинов слюны.
88. Модификация гликопротеинов слюны перед их осаждением на эмали зубов зависит от таких факторов, как:
1) pH и температуры.
2) Растворимости и вязкости.
3) Цвета и запаха.
4) Всех вышеперечисленных.
89. Декстраны и леваны в полости рта в основном синтезируются:
90. Зрелая зубная бляшка имеет определенную толщину:
91. На поздних этапах формирования зубного налета увеличивается удельный вес его составляющих.
1) Бактерии, которые могут жить без доступа кислорода (анаэробы) и бактерии, которые могут жить как с кислородом, так и без него (факультативные анаэробы)*
2) Бактерии, которые могут только жить при наличии доступа кислорода (аэробы) и бактерии, которые могут расти только в присутствии углекислого газа (капнофилы)
3) Бактерии, которые нуждаются в наличии доступа кислорода (строгие аэробы)
5) Все из перечисленного
92. Микрофлора зубной бляшки, образующая молочную кислоту, вызывает:
1) Реставрацию эмали
2) Деструкцию эмали*
3) Повышение буферной емкости слюны
4) Агглютинацию бактерий
5) Все из перечисленного
93. Бактерии, не кариесогенные для полости рта:
5) Все из перечисленного
94. Основным кариесогенным видом стрептококков является:
3) S.sanguis
4) S.salivarius
5) S.milleri
95. Типичная морфология актиномицетов в зубной бляшке здоровых людей:
1) Только кокковидная
2) Кокки и палочки*
3) Нитевидные бактерии
4) Веретенообразные бактерии
6) Все перечисленное
96. Характерная морфология актиномицетов, обнаруживаемая в кариозной зубной налете:
1) исключительно кокковидная;
2) кокки и палочки.
97. Функции фимбрий, присутствующих у актиномицетов:
1) связывание молочной кислоты;
2) разрушение зубной эмали;
3) адгезия к поверхности зуба и коагрегация микроорганизмов;
4) нейтрализация pH;
5) все перечисленное выше.
98. Лактобациллы являются наиболее значимыми в:
1) формировании зубного налета;
2) начальной стадии кариозного процесса;
3) стадии образования белых пятен;
4) разрушении зубной эмали;
5) после разрушения зубной эмали.
99. Показатели индивидуального риска развития кариеса:
1) буферная емкость слюны;
2) количество S. mutans;
3) количество лактобактерий;
4) количество глюкозилтрансферазы;
5) все перечисленное выше.
100. Существует несколько перспективных направлений по профилактике кариеса, включая:
1) блокирование адгезинов бактерий;
2) дезактивация глюкозилтрансферазы;
3) генная модификация ацидогенных штаммов S.mutans;
4) пассивная иммунизация с помощью трансгенных Ig против S.mutans;
5) применение всех вышеперечисленных методов одновременно.*
101. В ротовой жидкости существуют специфические факторы резистентности, такие как:
1) лизоцим и миелопероксидаза;
2) гранулоциты и фибробласты;
3) все перечисленные выше;
4) отсутствуют другие специфические факторы.*
102. Патологические состояния, связанные с иммунной системой и проявляющиеся в полости рта, могут быть следующими:
1) иммунодефицитные состояния;
2) аллергические реакции;
3) аутоиммунные процессы;
4) все вышеперечисленные состояния одновременно.*
103. При дефектах гуморального иммунитета (В-звена) в полости рта преобладают:
1) бактериальные инфекции*;
2) вирусные инфекции.
4) указанные выше симптомы
104. Нарушения клеточного иммунитета (Т-звена, макрофаги) в полости рта могут проявляться следующими инфекциями:
1) стафилококковые и стрептококковые бактериальные инфекции
2) герпес, цитомегаловирусная, кандидозная и микобактериальная инфекции*
3) возбудители возможных инфекций
4) все из перечисленного
105. Снижение гуморального иммунитета в полости рта может проявляться следующим образом:
1) стафилококковые, стрептококковые стоматиты и гингивостоматиты*
2) кандидозный стоматит и герпетический стоматит
3) синдром Луи-Бар
4) все из перечисленного
106. При аллергической реакции типа анафилаксии в полости рта могут появиться следующие симптомы:
1) рецидивирующий афтозный стоматит
2) отек Квинке, атопический дерматит и крапивница*
3) язвенно-некротический гингивит и пародонтоз
4) многоформная эритема, возникающая после поражения герпесвирусом
5) все, что было перечислено выше
107. Симптомы цитотоксической аллергической реакции в полости рта:
1) воспаление слизистой оболочки рта (афтозный стоматит) с периодическими обострениями, а также реакции на определенные лекарства*
2) отек кожи и слизистых оболочек (Квинке), атопический дерматит, крапивница
3) язвенный некротический гингивит, пародонтоз
4) многоформная эритема, вызванная герпесвирусом
5) всё, что было перечислено выше
108. Симптомы иммунокомплексной аллергической реакции в полости рта:
1) лекарственный стоматит
2) отек кожи и слизистых оболочек (Квинке), атопический дерматит, крапивница
3) атопический дерматит, крапивница
4) многоформная эритема, вызванная герпесвирусом, феномен Артюса*
5) всё, что было перечислено выше
109. Симптомы клеточно-опосредованной аллергической реакции в полости рта:
1) воспаление слизистой оболочки рта (афтозный стоматит) с периодическими обострениями, реакции на определенные лекарства
2) В список аллергических реакций входят: анафилактический шок, отек Квинке, атопический дерматит и крапивница.
3) Аллергические реакции могут возникать при инфекционных и аутоиммунных заболеваниях*
4) Рецидивирующий афтозный стоматит, феномен Артюса и пародонтопатии являются состояниями со смешенным типом аллергии.
5) Все перечисленные реакции являются частями аллергической реакции.
110. Рецидивирующий афтозный стоматит относится к состояниям со смешенным типом аллергии, при котором не проявляются все реакции гиперчувствительности.
111. Аутоиммунные реакции могут возникать как в нормальном состоянии организма (как удаление отмирающих клеток), так и при патологии. Верно ли данное утверждение?
112. Среди аутоиммунных заболеваний слизистой полости рта наиболее часто встречаются рецидивирующий афтозный стоматит, язвенно-некротический гингивит, болезнь Брутона, синдром Ди-Джоржи, синдром Луи-Бар, синдром Вискотта-Олдрича и синдром Чедиака-Хигасси.
4) красные волдыри, буллезный дерматит*
5) экзема, крапивница
113. Факторы неспецифической защиты в полости рта:
1) система комплемента
4) простагландины (E, F, A)
5) система пропердина
114. Характеристики аутотрансплантации:
1) донор и реципиент являются особями разных видов
2) донор и реципиент являются разными особями одного вида
3)генетическая идентичность донора и реципиента (однояйцевые близнецы)
4) пересадка ткани из одной части тела в другую *
115. Характеристики аллотрансплантации:
1) донор и реципиент являются особями разных видов
2) донор и реципиент являются разными особями одного вида*
3)генетически идентичны донор и реципиент (однояйцевые близнецы)
4) пересадка ткани из одной части тела в другую
116. Характеристика изотрансплантации:
1) пересадка между разными видами донора и реципиента
2) пересадка между разными особями одного вида донора и реципиента
3) пересадка между генетически идентичными донором и реципиентом (однояйцевые близнецы)*
4) пересадка ткани в том же организме из одной части тела в другую
1) пересадка между разными видами донора и реципиента*
2) пересадка между разными особями одного вида донора и реципиента
3) пересадка между генетически идентичными донором и реципиентом (однояйцевые близнецы)
4) пересадка ткани в том же организме из одной части тела в другую
118. Для создания биокомпозиционных материалов, применяемых в стоматологии, в тканевой инженерии используют:
3) полигликолевую кислоту
4) коллагеновые белки
5) все перечисленное*
119. Преимущества имплантации зубов:
1) замещение различных дефектов зубного ряда
2) Внедрение имплантата зубов позволяет избежать рассасывания костной ткани
3) Использование пищи с разной текстурой
4) Без нагрузок на десны
5) Все вышеуказанное*
120. Все микроорганизмы могут быть причиной микозов, за исключением:
121. При лечении кандидоза полости рта используются:
122. Функция вегетативного мицелия у грибов:
123. Диморфизм – это свойство грибов, проявляющееся в
1) Размножение путем бинарного деления
2) Образование парных почек при почковании
3) Морфологический полиморфизм*
4) Обмен генетической информацией
124. Для выращивания грибов в процессе диагностики микозов используется питательная среда:
5) Агар из желтка и соли
125. Наиболее распространенными возбудителями кандидоза являются:
1) Candida krusei
2) Candida tropicalis
3) Кандида альбиканс*
126. Поражение слизистой ротовой полости кандидозом проявляется гиперемией слизистой оболочки, глубокими инфильтратами*
2) появлением свищей с гнойным содержимым и пятен с белым налетом
3) появлением небольших язв с ровными краями и гнойным отделяемым
127. Характерными признаками поражения слизистой полости рта при актиномикозе являются:
1) появлением пятен с белым налетом, язв с неровными краями
2) наличием множества мелких гнойных очагов
3) появлением плотного инфильтрата, абсцедирования и свищей с гнойным содержимым*
128. К основным факторам, которые способствуют развитию актиномикоза, относятся:
1) воздействие УФ лучей
2) увеличение влажности окружающей среды
3) снижение иммунологической резистентности организма*
4) неправильное использование косметических средств
129. При бластомикозе наиболее распространенными признаками поражения слизистой ротовой полости являются следующие:
1) гиперемия и появление мелких гнойных очагов на слизистой оболочке;
2) появление язв с неровными краями, окруженных папулезными разрастаниями;
3) образование пятен и налета белого цвета.
130. Вирусы могут быть причиной различных заболеваний полости рта, включая:
2) клещевой энцефалит;
131. Заболевания, вызываемые ВГЧ-3, включают:
1) полиомиелит и гепатит;
2) ветряную оспу и опоясывающий лишай;
132. В культуре клеток ЦМВ может привести к следующим явлениям:
3) округление клеток;
4) появление гигантских клеток с характерными включениями типа "совиный глаз".
133. Заболевания, связанные с вирусами Эпштейн-Барр, могут включать в себя:
1) саркому Капоши и сиалоденит;
2) мононуклеоз, лимфому Беркитта и волосатую лейкоплакию;
3) ветряную оспу и опоясывающий лишай;
4) все перечисленное.
134. Ящур не характеризуется следующими признаками:
1) Поражение вирусом ОГГС возможно при алиментарном пути передачи или заражении от человека. Возможно заражение от животных.
136. Вирус ЦМВ может вызвать поражение СОПР, проявляющееся в форме герпангины или болезни Филатова, а также сиалоденита или мононуклеозоподобного синдрома.
137. Саркому Капоши ассоциируют с вирусом.
138. Волосатая лейкоплакия является одним из индикаторных заболеваний для СПИДа.
139. Пятна Бельского-Филатова-Коплика могут появляться на СОПР при различных заболеваниях.
140. Туберкулез полости рта может поражать язык, десны, слизистую оболочку губ, щек и неба, а также миндалины.
141. Наиболее важными морфологическими состояниями туберкулеза в полости рта являются:
Одним из распространенных заблуждений является мнение о том, что бактероиды тормозят образование матрикса зубной бляжки за счет своего присутствия в полости рта. На самом деле, бактероиды являются одной из основных причин образования зубного налета и бляшки на поверхности зубов.
Бактерии, проникая в зубной налет, начинают разлагать сахар в пищевых остатках, образуя кислоты, которые разрушают эмаль зубов. Это способствует образованию дырок и бляшки на поверхности зубов, а не ее торможению.
Таким образом, бактероиды играют негативную роль в образовании зубной бляши и не могут быть причиной ее замедления. Поэтому важно поддерживать правильную гигиену полости рта, чтобы свести к минимуму риск образования зубного налета и бляшки.
Роль микробиоты полости рта в появлении пародонтопатий
Слизистая оболочка полости рта в сочетании с лимфатической системой челюстно-лицевой области играет уникальное значение в противоборстве организма человека с окружающим миром микроорганизмов. В эволюции возникли сложные взаимоотношения между человеком и бактериальными агентами, обитающими в полости рта, которые являются многокомпонентными и далеко неоднозначными для жизни человека.
В норме в состав микрофлоры ротовой полости входят различные виды микроорганизмов: бактерии, грибы, спирохеты, простейшие, вирусы, количество которых может достигать 400 и более.
Большая часть постоянных жителей полости рта — факультативные и облигатно анаэробные стрептококки, такие, как Streptococcus salivarius, Streptococcus mutans, Streptococcus sanguis, Streptococcus mitis, пептострептококки. Другая половина состоит из вейлонелл и дифтероидов, а из постоянно присутствующих облигатных анаэробов — бактероиды и фузобактерии. Второстепенными представителями резидентной флоры являются лактобациллы, стафилококки, спирохеты, фузобактерии, бактероиды, дрожжи, грибы и простейшие.
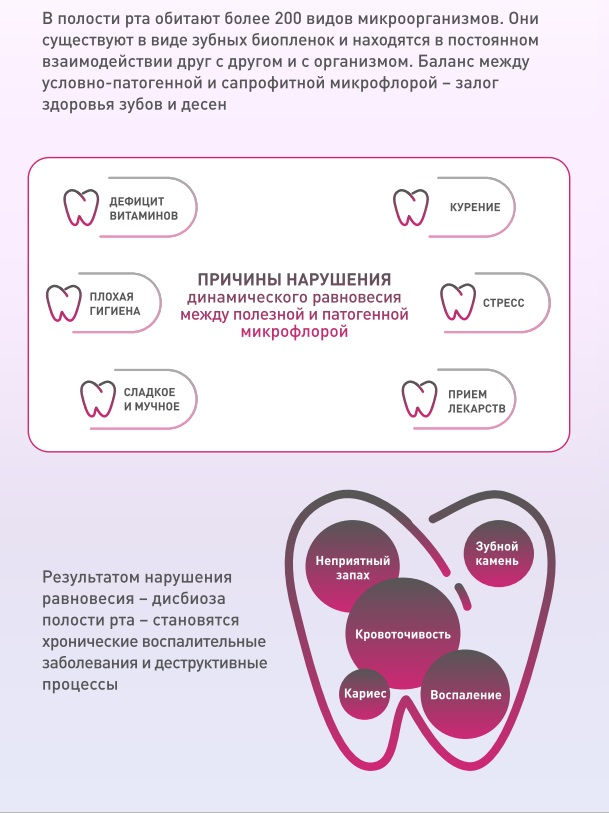
Наличие определенной микрофлоры в полости рта играет важную роль в пищеварении и синтезе витаминов, поддерживает иммунитет и противостоит патогенным бактериям. Однако, при некоторых заболеваниях, она может стать токсичной и вызвать воспалительные процессы десны. Уже более столетия исследуется роль бактерий в развитии заболеваний соединительной ткани зубов. Сейчас считается, что основной причиной возникновения пародонтоза является бактериальный налет на зубах. Он представляет собой скопление микроорганизмов, населяющих ротовую полость.
Первоначально Зоненверт в 1959 году заявил о главенствующей роли микроорганизмов, населяющих зубной налет, в вызывании гингивита, а в 1963 году эта точка зрения была подтверждена Розбери. Ранее считалось, что воспалительные заболевания пародонта возникают из-за неспецифического заражения микроорганизмами зубной бляшки (т.н. гипотеза неспецифического инфицирования налетом).
В то время многие ученые полагали, что пародонтит развивается из-за роста количества бактерий, населяющих зубную бляшку. Однако с 1975 по 1983 годы приобрела популярность гипотеза о наличии специфической микрофлоры в зубной бляшке.
Исследования F. Slots (1979) и W. Loesche (1992) дали новые знания о микроорганизмах, обитающих в полости рта, выявлены пародонтопатогенные бактерии, отличающиеся высокой адгезивной, инвазивной и токсической активностью по отношению к тканям пародонта. Среди них можно выделить Bacteroides forsithus, Prevotella intermedia, Porphiromonas gingivalis, Actinobacillus actinomycetemcommitans, Treponema denticola, Veillonella recta, Рерtоstreрtососсus micros, Streptococcus intermedius, Асtiпотусеs паеs1ипdii, Асtiпотусеs israelii.
Согласно теории Socransky (1979), воспалительные заболевания пародонта не вызываются общим количеством бактерий или зубной бляшкой, а могут быть вызваны только определенными группами бактерий. Среди постоянных представителей микрофлоры полости рта выделяются три группы потенциальных возбудителей гингивитов и пародонтитов с различной степенью активности.
Первым сегментом были определены патогены, которые прямо связаны с возникновением заболеваний пародонта, среди которых можно выделить Actinobacillus actinomycetecomitans, Porphyromonas gingivalis и Bacteroides forsythus. Во второй группе оказались патогены с более умеренной связью с заболеваниями пародонта: Treponema denticola, Prevotella intermedia, Campylobacter rectus, Peptostreptococcus micros, Eikenella corredens, Fusobacterium spp., Eubacterium spp., а также бета-гемолизирующие стрептококки.
Третьей группой заболеваний являются инфекции, вызванные патогенными микроорганизмами, которые возникают только в определенных случаях. Эти микробы, как Staphylococcus spp., Pseudomonas spp., Candida spp., энтерококки и кишечные палочки, могут вызывать токсические реакции на десну. Некоторые виды бактерий, в частности Роrрhуrотопаs gingivalis и Рrevоtеllа intermediа, являются пигментообразующими и оказывают наибольшее воздействие на ткани десны. Среди других пародонтопатогенных микроорганизмов, которые могут приводить к подобным симптомам, могут быть упомянуты грамположительные Асtiпотусеs паеs1ипdii и А. israelii, а также анаэробные стрептококки Перtоstreрtососсus micros и Streptococcus теlaninogenicus (Slots, 1985).
В 2002 году И.В. Безрукова и А.И. Грудянов обнаружили группу коварных патогенов, связанных с заболеваниями десен, которые выделялись своей особой агрессивностью. Среди них были Actinobacillus actinomycetecomitans, Porphyromonas gingivalis и Рrevоtеllа intermediа. В то же время, Е.В.
Боровский и В.К. высказали другую точку зрения.
При заболеваниях пародонта воспалительного характера инфекция в полости рта обычно возникает внутриорганически, то есть без контакта с внешним возбудителем. В таких случаях процесс может вызываться различными микроорганизмами, иногда действующими совместно.
Кроме того, один и тот же микроорганизм может отлично функционировать на фоне разных факторов среды и вызывать различные заболевания. Поэтому на сегодняшний день нет единой точки зрения о том, какую роль играют отдельные группы микробов в процессе формирования пародонтоза. Тем не менее, изучение микрофлоры полости рта продолжается и результатом этого становится создание новых продуктов в категории ORAL CARE, помогающих восстановлению нормального состояния микробиоценоза. Была разработана новая линейка средств для ухода за полостью рта под названием ДентаБаланс® и она уже появилась на рынке России.
Продукт обеспечивает синбиотический эффект, объединяя пробиотики и пребиотики. В его основе лежит лизат термофильного стрептококка (Streptococcus thermophyllus), который нормализует микрофлору полости рта, подавляет активность вредоносной флоры и стабилизирует местный иммунитет. Кроме того, этот культурный бифидобактерий обладает Anti-Quorum Sensing-эффектом, препятствующим сигнальной коммуникации между бактериями и снижению их агрессивности. Еще одним плюсом является стабилизация рН полости рта на физиологических уровнях (7,2-7,5), что уменьшает патогенный потенциал микроорганизмов. Вместе с пребиотиками происходит антибиопленочный эффект, создающий неблагоприятные условия для микробного налета в полости рта.


Для решения конкретных проблем полости рта, таких как кариес, кровоточивость десен, галитоз, гиперчувствительность зубов и других, можно использовать инновационную линейку продуктов ДентаБаланс®. Выбор лекарственной формы зависит от удобства и комфорта ее применения. Продукты этой линейки могут применяться как курсами, так и длительное время.
Это зависит от характера стоматологической проблемы, ее тяжести, особенностей гигиены полости рта пациента и других факторов. Однако, не менее важно то, что линейка ДентаБаланс® не содержит вредных компонентов, таких как SLS, парабены, хлоргексидин и другие, которые ограничивают использование продуктов на определенный период времени. Благодаря этому, продукцию ДентаБаланс® можно использовать в том числе и у пациентов со сахарным диабетом, так как она не влияет на гликемию.



В настоящее время на рынке существует огромный выбор средств для ухода за полостью рта, которые помогают решать разнообразные стоматологические проблемы. Среди этого множества выделяется уникальная линейка продуктов под названием ДентаБаланс®.
Полезные советы
СОВЕТ №1
Регулярная гигиена зубов, использование зубной нити и ополаскивателей являются важными мерами для поддержания здоровья полости рта.
СОВЕТ №2
Рацион должен быть балансированным и содержать продукты, богатые пребиотиками и пробиотиками, чтобы поддерживать здоровую микрофлору в полости рта.
СОВЕТ №3
Избегайте избыточного употребления сахара, так как это может привести к размножению вредных бактерий и сбою в естественном балансе микрофлоры полости рта.
Результаты сравнительного исследования микробиологического состояния биоплёнки зуба при лечении кариеса у детей методами хлоргексидина и ксилита
Хотя исследователи много лет изучают причинно-следственную связь, симптомы, диагностику, лечение и профилактику кариеса у детей раннего возраста, данное заболевание до сих пор остается одной из наиболее актуальных проблем в практике педиатрической стоматологии из-за его широкого распространения и высокой эндемичности в различных странах мира.
Из многолетнего опыта становится очевидным, что главный виновник возникновения кариеса, включая детей младшего возраста, — это микрофлора на основе стрептококков, особенно Streptococcus mutans. Однако, стоит учитывать изменчивый и сложный состав зубной налетки, потому что другие микроорганизмы также могут вызывать кариес, хоть и в меньшей степени: Streptococcus sanguis, Streptococcus salivarius, Streptococcus milleri, Lactobacillus, Actinomyces viscosus.
Одним из важнейших биологических свойств Streptoccocus mutans является способность присоединяться к гладкой поверхности зубов и вырабатывать молочную кислоту. Эта адгезия приводит к формированию зубных налетов бактериями, и этот процесс зависит от синтеза глюкозных полимеров из сахарозы, которая является частью пищи. Образование глюкана провоцирует скопление Str. mutans и других бактерий в налете. Липкая глюкановая матрица зубного налета препятствует распространению множества кислот, образующихся микроорганизмами, что удерживает его на поверхности зубов и вызывает деминерализацию эмали, что приводит к развитию кариеса.
Исследования показывают, что наиболее часто кариес у детей возникает из-за инфицирования их кариесогенной микрофлорой, передаваемой от матери или других взрослых, ухаживающих за ними. Для снижения вероятности возникновения кариеса у младенцев, важно, чтобы лица, заботящиеся о них, сократили уровень присутствия Streptococcus mutans. Рекомендуется родителям санитарная обработка полости рта, тщательный уход за зубами и в случае обнаружения высокого уровня кариесогенной микрофлоры на зубной расселине использовать специально подобранные лекарственные средства, которые уничтожают ее действие.
Важным фактором при инфицировании ребенка Streptococcus mutans является возраст. Чем раньше происходит это инфицирование, тем выше вероятность развития кариеса в будущем. До недавнего времени считалось, что кариесогенная микрофлора не может колонизировать полость рта беззубых младенцев. Однако проведенные клинические исследования показали, что Streptococcus mutans может образовывать колонии на спинке языка еще до прорезывания зубов.
Помимо вертикальной трансмиссии, передачи кариесогенной микрофлоры от родителей к детям, горизонтальная трансмиссия также является распространенным способом передачи кариесогенных микроорганизмов в человеческую популяцию. Генотипический анализ Streptococcus mutans, выделенных из полости рта детей в возрасте от 12 до 30 месяцев, показал, что многие дети имеют идентичные генотипы этого микроорганизм. Такой факт свидетельствует о наличии горизонтальной трансмиссии в качестве потенциального способа передачи кариесогенных микроорганизмов в человеческой популяции.
Недуг детских зубов в раннем возрасте имеет много наименований в медицинской практике, но термин Early Childhood Caries (ранний детский кариес) выбран для его обозначения в современных научных изданиях.
 |
Ранний детский кариес характеризуется поражением молочных зубов незамедлительно после их прорезывания. Первые признаки болезни зачастую обнаруживаются на наружной поверхности передних верхних резцов в области шейки зуба в виде участков с измененным цветом и деминерализацией ткани. За 2-3 месяца эти участки приобретают цвет, а затем начинаются кариозные поражения (рис. 1).
Кариозный процесс происходит быстро и может распространяться на всю поверхность зуба (плоскостной кариес). Кроме нижних резцов, зубы могут поражаться множественными кариесами, начиная с момента прорезывания. Низкое количество поражений нижних резцов объясняется лучшей очисткой положения языка и более интенсивным ополаскиванием слюной в этой области.
Чаще всего на верхних клыках и резцах возникает циркулярный кариес, который может привести к отлому коронки. Нетипичная локализация кариеса может происходить в пришеечной области верхних клыков и резцов.
 |
У детей с начальным детским кариесом в ротовой полости наблюдается обилие налета, который трудно удаляется, имеет желтоватый оттенок, и приводит к катаральному гингивиту, гиперемии и отечности десен альвеолярного отростка (рис. 2).
Эффективное лечение начального детского кариеса возможно только с помощью комплекса мероприятий, направленных на все факторы, которые вызывают развитие болезни, включая кариесогенную микрофлору.
В зарубежной практике наиболее часто используются препараты, основанные на хлоргексидине, йодиде и их комбинации, для подавления активности кариесогенной микрофлоры.
Ксилит обладает специфическим противомикробным эффектом в отношении Streptoccocus mutans — основного вызывающего кариес микроорганизма. Бактериальная клетка использует ферментативное расщепление сахаров для получения энергии. В процессе своей жизнедеятельности кариесогенные микробы потребляют ксилит, но организмы не могут обработать его, и это приводит к его избыточному накоплению в клетках микроорганизмов, что может привести к их гибели или выделению ксилита обратно в ротовую полость. Такой «холостой цикл» приводит к задержке роста и размножения кариесогенных микробов, из-за неэффективного использования энергии.
Кроме того, использование ксилита способствует снижению прилипания кариесогенных бактерий к эмали зубов, а также способствует предотвращению образования зубного налета, что приводит к повышению уровня гигиены рта.
Основная цель нашего исследования состоит в сравнении эффективности противомикробных препаратов, принадлежащих к различным группам лекарственных препаратов — антисептики (например, хлоргексидин) и сахарозаменители (например, ксилит), а также их влияние на биологический состав биопленки на поверхности зуба.
В нашем исследовании мы использовали различные материалы и методы.
За 30 дней мы наблюдали за 30 маленькими пациентами в возрасте от 12 до 36 месяцев, которые страдали от кариеса раннего детского возраста. Среди них было 18 мальчиков и 12 девочек. Заполняли индивидуальную карту и проводили обычное клиническое обследование полости рта, а также оценивали качество гигиены у детей раннего возраста, используя индекс, созданный Э.М. Кузьминой в 2000 году. Кроме того, мы визуально определяли наличие катарального гингивита.
Во время обследования дети не жаловались на боль. Но для их лечения был назначен комплекс консервативных мероприятий:
- Улучшение гигиенического состояния полости рта
- Нормализация режима питания и устранение углеводного фактора
- Местная противомикробная терапия, проводящаяся в домашних условиях
4. В домашних условиях проводится местная реминерализирующая терапия с использованием препаратов.
5. В стоматологическом кабинете проводятся аппликации фторидов местно один раз в месяц.
6. Временные моляры герметизируются фиссурами.
8. Для выявления общесоматической патологии и возможной гипокальциемии необходимо проходить обследование у педиатра.
9. Пациенты должны находиться под диспансерным наблюдением.
Для проведения исследования пациенты были разделены на две группы по 15 человек в каждой. Первая группа получала местную противомикробную и реминерализирующую терапию в течение месяца с помощью высокоадгезивного геля "R.O.C.S. Medical Minerals", который содержит глицерофосфат кальция, хлорид магния и ксилит (10%). Эту терапию необходимо проводить ежедневно после тщательной чистки зубов 4-5 раз в день.
Для локальной противомикробной терапии пациентам второй группы были назначены аппликации 0,1% раствора хлоргексидина, длительностью 1-2 минуты, один раз в день на протяжении 7-10 дней. В течение месяца пациенты использовали гель «Белагель Са/P» для реминерализации зубов, которым было рекомендовано использовать после чистки зубов 4-5 раз в день.
Все перечисленные процедуры были проведены родителями пациентов в домашних условиях после предварительного инструктирования.
До и после лечения все пациенты были подвергнуты бактериологическому исследованию, используя мультиплексную полимеразную цепную реакцию в лаборатории исследований медицинского стоматологического института (НИМСИ).
Для анализа бактерий был взят материал с зубной налета на вестибулярной поверхности верхнего центрального резца (до использования химиотерапевтических препаратов или специальной гигиенической обработки).
Взятие материала производили утром, до чистки зубов стандартным стерильным эндодонтическим штифтом № 30. Затем штиф помещали в полужидкую питательную среду Стюарта для последующей транспортировки. Транспортную систему хранили при температуре 2−4 о С до транспортировки, которую осуществляли в охлаждённом состоянии в течение 1 часа. После этого проводили бактериологический анализ в соответствии с общепринятыми правилами клинической анаэробной микробиологии.
Затем мы провели качественный анализ микробиоты полости рта, используя специальные среды для выращивания стрептококков и прочих бактерий в аэробных и анаэробных условиях.
Чистые культуры облигатных анаэробытов были получены с помощью 5% кровяного агара на основе Infusion фирмы Difco, дополненного гемином (5 мкг / мл) и менадионом (0,1 мкг / мл). При этом мы осуществляли посевы в специальные анаэростаты с газовой смесью, содержащей 80% азота, 10% водорода и 10% углекислого газа, чтобы обеспечить бескислородную среду для роста бактерий. Мы также использовали палладиевый катализатор, чтобы убрать остаточный кислород.


