Линейный поствоспалительный фиброз легких нижних долей считается результатом прошедших инфекционных или воспалительных процессов в легочной ткани. Такой фиброз чаще всего развивается после пневмонии, туберкулеза или других заболеваний, сопровождающихся воспалением легких.
Фиброз может приводить к нарушению структуры легочной ткани и уменьшению ее функциональности, что, в свою очередь, может вызывать одышку и снижение физической активности. Для мониторинга состояния легких и определения дальнейшей тактики лечения рекомендуется периодическое обследование с использованием рентгенографии или КТ органов грудной клетки.
- Описание линейного поствоспалительного фиброза в лёгких.
- Затрагивает обе нижние доли лёгких.
- Причины возникновения: предшествующие воспалительные процессы.
- Симптомы: возможные нарушения дыхательной функции.
- Диагностика: методы визуализации и клинические исследования.
- Лечение: этапы управления и реабилитации пациентов.
Линейный пост воспалительный фиброз легких нижних долей — это состояние, которое часто наблюдается после перенесенных воспалительных заболеваний легких, таких как пневмония. Мы знаем, что фиброз представляет собой замещение функциональной легочной ткани соединительной, что может приводить к снижению её эластичности и нарушению вентиляционного и газообменного процессов. Важно отметить, что фиброз может проявляться как остаточное явление и часто не сопровождается выраженной симптоматикой, однако требует внимательного мониторинга состояния пациента.
При диагностике линейного пост воспалительного фиброза на рентгеновских и компьютерно-томографических снимках мы можем видеть линейные изменения, которые указывают на наличие рубцовой ткани. Эти изменения часто находят на фоне нормального или практически нормального функционирования легких, что вызывает определенные вопросы о необходимости специфического лечения. Важно понимать, что не всегда фиброз требует активного вмешательства, и в некоторых случаях достаточным является лишь наблюдение и поддержка.
Кроме того, следует учитывать, что у различных пациентов пост воспалительный фиброз может иметь разный прогресс и клиническую значимость. У некоторых пациентов он может оставаться стабильным в течение многих лет, у других же наблюдается постепенное ухудшение функций легких. Поэтому необходим индивидуальный подход: регулярное обследование и оценка динамики состояния легких помогут оптимизировать ведение таких пациентов и вовремя выявить возможные осложнения.
Симптомы заболевания
Клиническая картина зависит от формы фиброза и стадии патологического процесса. При очаговом поражении симптомы выражены слабо. Пациенты отмечают постоянную усталость, потерю аппетита, кашель, периодические боли в области груди.
Распространение фиброзных изменений в легких может привести к признакам дыхательной недостаточности. У пациента могут наблюдаться:
- одышка, сначала при физической нагрузке, затем и в покое;
- усиление кашля;
- выделение гнойной мокроты;
- синюшность кожи на лице и конечностях;
- изменение формы концевых фаланг (симптом «пальцев Гиппократа»);
- признаки «легочного сердца».
При продолжительном течении заболевания могут возникнуть негативные последствия для других органов и систем:
- развитие значительных отеков;
- понижение температуры тела;
- снижение объема мочи;
- увеличение печени;
- деформация грудной клетки;
- атрофия межреберных мышц.
Длительная гипоксия головного мозга приводит к появлению неврологической симптоматики:
- сонливость и апатия;
- головные боли;
- шум в ушах;
- головокружение;
- проблемы с памятью и вниманием и т.д.
Без необходимой терапии это патологическое состояние может снизить производительность, ухудшить качество жизни и даже привести к летальному исходу.
Покажет ли КТ фиброз легких
Компьютерная томография является самым чувствительным неинвазивным методом для диагностики рубцовых изменений в легких. КТ легких позволяет выявить структурные изменения в легочной ткани, оценить степень поражения и выяснить причины возникновения фиброзного процесса.
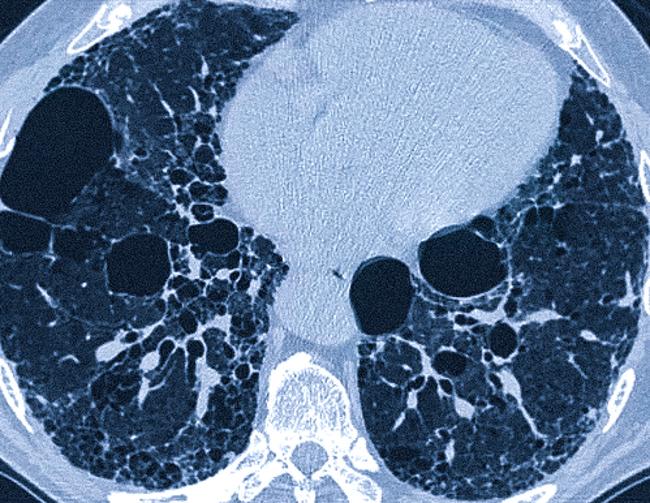
Идиопатический легочный фиброз на томограмме
В результате компьютерной томографии врач получает аксиальные снимки исследуемой области. Сагиттальные и фронтальные проекции формируются при помощи сложных алгоритмов. КТ позволяет выполнить трёхмерную реконструкцию легкого и оценить взаимное расположение органов в грудной клетке.
В описании обследования врач укажет такую информацию:
- точное месторасположение и размеры патологического очага;
- состояние плевральной полости;
- характер изменений;
- проходимость трахеи и бронхов;
- особенности сосудистой сети;
- состояние корня легкого;
- расположение и конфигурацию органов средостения;
- структуру и размеры регионарных лимфатических узлов.
Когда легочный фиброз возникает как осложнение после пневмонии, КТ может показать признаки воспалительного процесса:
- изменение пневматизации легочной паренхимы;
- утолщение стенок бронхиол;
- наличие экссудата;
- утолщение межальвеолярных перегородок и др.
В своем заключении рентгенолог ставит предварительный диагноз. На основании рентгенологической картины, которую показало сканирование, можно уточнить природу заболевания. Протокол исследования содержит информацию о персональных данных пациента, технических характеристиках томографа, величине лучевой нагрузки и др.
КТ признаки поствоспалительных изменений в легких
В зависимости от тяжести заболевания и применяемого лечения, в некоторых случаях могут оставаться остаточные проявления в виде фиброзных разрастаний. Поствоспалительные изменения при интерстициальных заболеваниях легких классифицируются по степени поражения паренхимы. Выделяют:
- пневмофиброз — чередование соединительной ткани и неизмененной легочной паренхимы;
- склероз — рубцовые изменения охватывают большую часть легкого, при этом вовлекаются бронхиолы;
- цирроз легкого — полный переход альвеол в соединительную ткань с вовлечением легочных сосудов.
Клинические проявления поствоспалительного фиброза могут появиться лишь через длительный период времени. Бессимптомный промежуток может длиться от года до нескольких лет. На начальном этапе больные могут отмечать сухой кашель и легкую одышку при физической нагрузке.
По мере разрастания соединительной ткани отмечают развитие клинической картины дыхательной недостаточности:
- цианоз кожи лица и конечностей;
- усиливающаяся одышка;
- слабость;
- нарушения со стороны сердечно-сосудистой системы (по причине недостатка кислорода в тканях сердца);
- быстрая утомляемость.
Кашель становится более частым, появляется мокрота. Также могут возникать давящие боли в области грудной клетки.
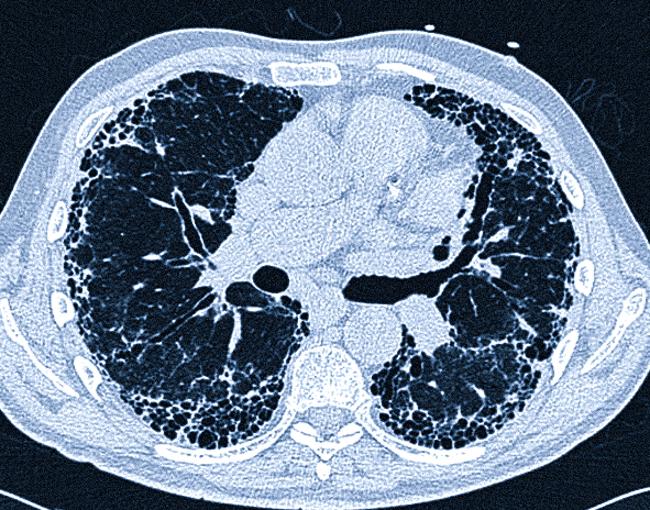
Фиброзирующий альвеолит на КТ
Патоморфологическая картина заключается в разрастании соединительной ткани с постепенным снижением эффективного дыхательного объема легких. Нарушается эластичность паренхимы, что значительно затрудняет газообмен.
Фиброз, в зависимости от его распространенности, может быть как тотальным, так и локальным, односторонним или двусторонним.
На КТ рубцовые изменения имеют ряд отличительных характеристик:
- усиление периферического легочного рисунка;
- «матовое стекло» на начальном этапе;
- сотовая структура легкого в случае образования кистозных полостей, заполненных воздухом;
- уменьшение объема легочной паренхимы;
- наличие тракционных бронхоэктазов;
- предпочтительная локализация изменений в нижних долях легкого.
Компьютерная томография является основным диагностическим инструментом при подозрении на развитие осложнений интерстициальных заболеваний легких.
После ковидной пневмонии необычный «узор» в легких часто принимают за фиброз
Слово фиброз пугает многих, кто пережил ковидную пневмонию. Добавляют тревоги и результаты КТ-исследований с описанием уплотнений и фиброзных изменений в легких. Почему не стоит сразу паниковать, кто в группе риска и что общего между ковидной пневмонией и винтажными украшениями из кожи, узнал «Доктор Питер».
О фиброзе «Доктор Питер» беседовал с заведующей пульмонологическим отделением №1 Городской многопрофильной больницы №2 Ириной Крошкиной. Как раз на прошлой неделе больница в Озерках вернулась к привычной работе после четырех месяцев, в течение которых принимали пациентов с COVID-19.
— Ирина Юрьевна, одни специалисты убеждены, что функции легких не восстанавливаются полностью после коронавирусной пневмонии, в то время как другие считают, что опасения по поводу «рубцевания» или фиброза после COVID-19 сильно преувеличены. Какова ваша точка зрения по этому вопросу?
— Вторая. У подавляющего большинства перенесших вирусную пневмонию, вызванную вирусом COVID-19, функция легких восстановится полностью. В группе риска пациенты с тяжелым течением заболевания и находившиеся на искусственной вентиляции легких. Но нужно понимать, что нахождение в «группе риска» не равняется необратимым изменениям в легочной ткани.
— Почему же тогда у переболевших при КТ часто выявляют фиброзные изменения и уплотнения в легких? Разве это не указывает на развитие пневмофиброза?
— Настоящий фиброз формируется после пневмонии не моментально. Этот процесс занимает не менее трех месяцев. Поэтому говорить о фиброзе после COVID-19 сейчас преждевременно — пандемия еще продолжается. Учитывая короткий период времени с момента инфекции, необходимо накапливать данные для дальнейшего анализа.
Достоверные выводы можно будет делать не ранее, чем через 6 месяцев, применительно к Петербургу в октябре-ноябре. С другой стороны, уже сейчас понятно, что ковидная пневмония не похожа на обычную, внебольничную пневмонию – она отличается по клинике, на рентгене выглядит иначе и разрешается по-другому.
Например, во время выздоровления после неосложненной бактериальной пневмонии площадь воспалительного процесса в легких постепенно уменьшается. Это состояние называется «рассасыванием» или обратной динамикой. Однако обратная динамика при ковидной пневмонии проявляется очень необычно на результатах КТ.
Картинки с «матовым стеклом» начинают сжиматься и уплотняться, принимая вид, действительно похожий на фиброзные изменения. Эти изменения возникают практически в любом случае COVID-19 на определенной стадии, что вызывает тревогу у пациентов и врачей. Несмотря на то, что на изображениях это выглядит тревожно, по сути фиброза как такового еще не наблюдается, поскольку времени для его формирования недостаточно.
— Вы упомянули о консолидации в определенные моменты заболевания. Когда это происходит?
— Появление всем уже известных «матовых стекол» в легких — это начало болезни. Напомню, «матовое стекло» — не симптом, не синдром, это просто рентгенологический термин. Далее в разгар болезни «стекла» увеличиваются в объеме, количестве, растет зона поражения. Когда же дело идет ближе к выздоровлению появляются как раз зоны консолидации.
Когда-то, в период дефицита, мастерицы создавали различные украшения, использовав для этого кожу. Это было очень популярно. Они брали кусок голенища кожаного сапога и прикладывали к нему раскаленный утюг. Под воздействием температуры кожа сжималась и приобретала красивую форму — узор. Участки, которые принимают за фиброз, аналогичны тому узору.
— Как изменяется «картина» на КТ через некоторое время после выписки?
— Через 1-2 месяца мы видим у таких пациентов положительную динамику. Участки легочной ткани, уплотнения, которые мы раньше принимали за фиброз, уменьшаются по площади, некоторые из них исчезают, легочная ткань постепенно приобретает нормальный вид. Мы уже понимаем, что при ковидной пневмонии люди болеют и поправляются по-другому. Сейчас можно сказать, что в зоне риска по формированию поствоспалительного пневмофиброза пациенты, переболевшие тяжело и/или находившиеся на искусственной вентиляции легких.
— Если человек перенес поражение 70-80% легких, но не применял ИВЛ, значит ли это, что риск развития фиброза у него ниже?
— Безусловно, шансы на полное восстановление у него намного выше по сравнению с теми, кто проходил ИВЛ.
— Как часто после обычных пневмоний формируется фиброз?
— Например, свиной грипп (H1N1), эпидемия которого произошла в 2009-2010 годах и в 2015-2016-м, также приводила к тяжелым пневмониям. Анализ показал, что фиброзные изменения после вирусных пневмоний встречались крайне редко.
В отличие от этого, после тяжелых бактериальных пневмоний, связанных с деструкцией легочной ткани, образование пневмофиброзов наблюдается чаще. Его выраженность зависит от степени тяжести воспалительного процесса, объема поражения легких и его локализации. Что произойдет с нашими современными пациентами, сказать сложно. Но даже в пределах одной госпитализации мы отмечали положительную тенденцию в состоянии многих тяжелобольных. За длительное время нахождения в стационаре нам удалось увидеть улучшения на рентгенологических снимках легких.
— Многие пациенты сообщают о том, что после выздоровления ощущают одышку, боли в области ребер, и у некоторых в течение нескольких недель сохраняется субфебрильная температура. Насколько долго могут сохраняться такие симптомы после перенесенной пневмонии? И стоит ли заранее беспокоиться?
— Если говорить в целом, то любое сомнение пациента насчет собственного самочувствия трактуется в его сторону. Если у человека есть необъяснимые с его точки зрения жалобы, то лучше побеспокоить доктора. Врачи для того и существуют, чтобы выслушать пациента, назначить необходимое дополнительное обследование и подтвердить или опровергнуть его опасения.
Что касается субфебрильной температуры, то она может сохраняться некоторое время после перенесенной пневмонии, однако такие случаи довольно редки. Восстановление здоровья зависит в основном от состояния пациента. Если это молодой человек с хорошей физической формой, он, как правило, восстанавливается быстро.
В случае пожилых людей или тех, кто имеет предшествующие легочные или сердечно-сосудистые заболевания, а также страдает диабетом, возвращение к нормальному состоянию может занять больше времени. Более того, у старших пациентов существует феномен, который называется «шаг вниз» — после перенесенной серьезной инфекции они могут чувствовать себя лучше, однако не достигают прежнего уровня здоровья из-за недостатка запасов организма.
— Говорят, что достоверно установить фиброз может только патологоанатом на вскрытии. Это шутка?
— Это не шутка. Фиброз — это естественное следствие любого воспалительного процесса. Например, если сильно повредить палец, на нем может остаться шрам навсегда. Для заживления раны необходима образующаяся соединительная ткань. В первую очередь в место воспаления поступают лейкоциты, которые защищают организм от возможных угроз в виде бактерий, вирусов и токсинов.
Затем подключаются макрофаги — клетки, способные убирать неживые элементы и способствовать появлению фибробластов, отвечающих за выработку соединительной ткани.
Как правило, если воспалительный процесс небольшой, не тяжелый, то функция органа полностью сохраняется. При выраженном воспалении, например, как при тяжелой аспирационной или деструктивной пневмонии, когда в легком образуется полость, на месте воспаления остается шрам или как его называют рубец из соединительной ткани – фиброз. Сам по себе фиброз – не болезнь, он не опасен, но останется на всю жизнь и увидеть его сможет рентгенолог на КТ-исследовании или патологоанатом на вскрытии.
— Как рубцевание скажется на функциях легких?
— Маленькие рубцы не окажут влияния, тогда как обширные пневмофиброзы могут негативно сказаться на функционировании легочной ткани — существенно снизить жизненную емкость и затруднить газообмен.
— Как это отразится на повседневной жизни? Человек будет задыхаться при подъеме или не сможет переносить тяжести?
— У таких пациентов снижается толерантность к физическим нагрузкам, и этот процесс может прогрессировать со временем. Если раньше человек с сумкой спокойно поднимался на 5-й этаж, то теперь даже без сумки вынужден будет по дороге отдыхать 1-2 раза. Или не побежит за троллейбусом, а подождет следующего. Но опять же, это в тяжелых случаях при большой площади поражения легких.
— В ходе пандемии сообщалось о выздоровлении ковидных пациентов с легочным поражением по данным КТ в 90–100% случаев. Как это объяснить, что способствует процессу выздоровления? Были ли у вас подобные наблюдения?
— Мы наблюдали такие случаи, но объяснить их практически невозможно. COVID-19 — это заболевание, по которому остается много нерешенных вопросов. Его течение часто бывает непредсказуемым. У нас были пациенты, которые, казалось бы, должны были быстро поправиться, но все шло по другому сценарию.
И были очень тяжелые больные, у которых прогноз на ближайшие дни был очень печальным, а они «цеплялись» за жизнь и с нашей помощью поправлялись. Были пациенты практически с тотальным поражением легких. Одна из пациенток, к примеру, заболела 14 апреля, долго была на ИВЛ, ей была установлена трахеостома — выписали ее только в июне, в общей сложности она провела в больнице 55 дней!
У одной женщины, поступившей в больницу, при КТ легких обнаружили лишь минимальные изменения, обозначенные как КТ-1. Спустя 5 дней адекватного лечения состояние ухудшилось, а КТ показало выраженную отрицательную динамику. Через месяц динамика изменилась до «КТ-4», а еще через 10 дней вновь наблюдались улучшения в виде снижения интенсивности ранее выявленных инфильтративных изменений.
Уже не было обнаружено новых участков типа «матового стекла». Это хороший пример того, о чем мы говорили ранее. Даже значительные изменения, как оказывается, могут быть обратимыми. При выписке женщина сама встала и ушла из больницы. Она скоро подойдет на контрольную томографию.
— Еще всегда страшно видеть в списках умерших от ковида молодых, 30-40-летних. У них были тяжелые сопутствующие заболевания?
— Молодость и отсутствие хронических заболеваний не гарантируют защиту от инфекций и тяжелых форм пневмонии, хотя риск летального исхода у этой группы действительно ниже. Я помню двух пациентов: 28-летнюю женщину и 39-летнего мужчину, которые скончались в реанимации без каких-либо серьезных сопутствующих заболеваний. В таких случаях это скорее исключение из правил.
Пожилые люди, особенно те, кто имеет сердечные проблемы или страдает диабетом, как правило, переносят болезнь тяжелее. У большинства пациентов с ранее выявленным диабетом наблюдалось ухудшение его состояния на фоне COVID-19. Были случаи, когда диабет 2-го типа был диагностирован впервые именно во время заболевания, причем уровень глюкозы достигал 23-27 ммоль/л (норма составляет 4-5,9 ммоль/л).
— Вернемся к теме пневмофиброза. Компьютерная томография — точный метод исследования, однако она дает значительную лучевую нагрузку, и делать ее ежедневно невозможно. Существуют ли иные методы, которые могут выявить маркеры фиброза? Например, может увидеть это спирометрия?
— Спирометрия – один из самых простых методов обследования. Она показывает жизненную емкость легких и проходимость бронхов, а также обратимость бронхоспазма – когда пациенту после процедуры дают подышать специальным лекарством, а потом повторяют исследование. Но к фиброзу это мало имеет отношения, если только принять за косвенный признак уменьшение жизненной емкости легких.
Существуют более информативные диагностические методы — бодиплетизмография (позволяет определить соотношение различных объемов легких) и исследования диффузионной способности легких (показывают, есть ли нарушения в процессе диффузии газов через мембрану альвеолоцита — клеток, выстилающих легочные альвеолы). Проведение таких исследований рекомендуется после консультации с пульмонологом, когда существует подозрение на серьезные легочные повреждения.
- Петербургский пульмонолог: Что стоит за матовым стеклом – признак «ковидной» пневмонии
Утолщение внутридолькового интерстиция (интралобулярные линии)
Утолщение внутридолькового интерстиция представляется как интралобулярные линии и центридольковые точки/звезды. Простыми словами, это значит увеличение центральной области легочной дольки вокруг веточки легочной артерии. При утолщении внутридолькового интерстиция часто визуализируется центральная бронхиола в виде небольшого кольца в центре дольки. Поражение интерстициальной ткани, окружающей веточки легочной артерии и центральной бронхиолы, можно определить по тонким линейным плотностям, напоминающим «звездочки» или лучи.
Субплевральные линии (subpleural lines): линейные плотности располагающиеся в пределах 1 см от париетальной плевры, и имеющие направление хода параллельно оной. Были описаны при асбестозах. Могут наблюдаться и в норме в базально-задних отделах, интерпретируются как мелкие ателектазы за счёт предлежания.
Признак «пчелиные соты»
Дифференциальная диагностика при утолщении легочного интерстиция с линейным паттерном включает в себя:
- идиопатический легочный фиброз
- неспецифическая интерстициальная пневмония
- саркоидоз
- пост-лучевой пневмонит
- фиброз легких при коллагенозах
- асбестоз
- реактивные пневмониты на определенные медикаменты
- лимфангический карциноматоз
- основы
- системный подход при рентгенологии грудной клетки
- анатомия
- азигоэзофагеальный карман
- аорто-пульмональное окно
- ацинус
- бронхиола
- долька
- интерстиций
- перибронховаскулярный интерстиций
- косая борозда
- горизонтальная борозда
- cervicothoracic признак *
- апикальный фиброз
- ателектаз
- линейный ателектаз
- округлый ателектаз
- бронхо-аретриальное соотношение
- бронхоэктазы в центральных отделах легких
- бронхоэктазы в верхних долях легких
- бронхоэктазы в средней доле правого легкого
- бронхоэктазы в нижних долях легких
- тракционные бронхоэктазы
- паттерны
- перилимфатические (интерстициальные) узелки
- центрилобулярные (ацинарные) узелки
- инфильтрация
- консолидация (снижение воздушности)
- уплотнение паренхимы
- буллезная эмфизема
- интерстициальная эмфизема
- панацинарная эмфизема
- парасептальная эмфизема
- центрилобулярная эмфизема
- воздушная ловушка
- коллапс доли легкого
- кистозные паттерны
- сотовое легкое, изменения по типу пчелиных сот
- легочные буллы
- легочные пузырьки
- тракционные бронхоэктазы
- легочные паренхиматозные тяжи
- утолщение междольковых перегородок
- Гиперчувствительный пневмонит
- Диагностика гиперчувствительного пневмонита ATS/JRS/ALAT 2020
- идиопатический легочной фиброз (ИЛФ)
- неспецифическая интерстициальная пневмония (НИП)
- десквамативная интерстициальная пневмония (ДИП)
- лимфоидная интерстициальная пневмония (ЛИП)
- респираторный бронхиолит с интерстициальным поражением лёгких
- острая интерстициальная пневмония (ОИП)
- организующая пневмония (ОП)
- обычная интерстициальная пневмония
Опыт других людей
Анна, 34 года, учительница: «Когда мне поставили диагноз ‘линейный пост воспалительный фиброз легких’, это был настоящий шок. Я думала, что это что-то серьезное, и мне стало страшно за свою жизнь. Я сразу начала искать информацию, спрашивала у врачей и знакомых, кто с этим сталкивался. Оказалось, что фиброз может быть результатом различных воспалительных процессов. Я стараюсь следить за своим здоровьем, больше гуляю на свежем воздухе и веду активный образ жизни.»
Игорь, 41 год, инженер: «У меня был случай, когда у моей жены диагностировали фиброз легких после перенесенного воспаления. Я отчетливо помню, как мы переживали этот период. Мы делали все возможное, чтобы поддерживать ее здоровье, обращались к врачам, искали альтернативные методы лечения. В итоге благодаря правильной реабилитации и регулярным обследованиям ей удалось значительно улучшить состояние.»
Антон, 28 лет, дизайнер: «Мне поставили диагноз ‘линиейный пост воспалительный фиброз легких’ после того как я перенес пневмонию. Я никогда не думал, что у меня могут возникнуть проблемы с дыханием из-за чего-то, что когда-то казалось незначительным. Это заставило меня серьезно пересмотреть свой образ жизни: я бросил курить и начал заниматься спортом. Хотя диагноз звучит пугающе, сейчас я чувствую себя лучше, и надеюсь, что удастся снизить проявления этого заболевания.»
Вопросы по теме
Каковы основные причины возникновения линейного поствоспалительного фиброза легких?
Линейный поствоспалительный фиброз легких может развиваться вследствие различных воспалительных процессов, таких как пневмония или туберкулез. Эти заболевания могут приводить к повреждению легочных тканей, что вызывает их замещение соединительной тканью, приводя к образованию фиброза. Другими факторами могут быть длительное курение, воздействие различных токсинов и инфекций, а также хронические заболевания, такие как хроническая обструктивная болезнь легких (ХОБЛ). Важно учитывать, что индивидуальная предрасположенность и наличие сопутствующих заболеваний тоже играют значительную роль в возникновении этой патологии.
Какие методы диагностики наиболее эффективны для выявления фиброза легких?
Наиболее эффективными методами диагностики линейного поствоспалительного фиброза легких являются компьютерная томография (КТ) грудной клетки, рентгенография и функциональные тесты легких. КТ позволяет получить детальное изображение легочной ткани и выявить зоны фиброза, которые могут быть невидимы на рентгеновских снимках. Функциональные тесты помогают оценить объем легочной функции и степень нарушения дыхания. В некоторых случаях может потребоваться бронхоскопия или биопсия легочной ткани для более точной оценки.
Влияет ли линейный поствоспалительный фиброз на качество жизни пациента и как можно с этим справиться?
Да, линейный поствоспалительный фиброз может значительно снижать качество жизни пациента, так как он может приводить к одышке, хроническому кашлю и ограничению физической активности. Для улучшения состояния рекомендуется комплексное лечение, которое может включать медикаментозную терапию (например, препараты для расширения бронхов), физиотерапию, дыхательную гимнастику и в некоторых случаях кислородотерапию. Также следует уделять внимание профилактике обострений, включая отказ от курения и соблюдение здорового образа жизни. Регулярные консультации с лечащим врачом помогут контролировать течение заболевания и адаптировать подходы к лечению.