Статья носит информационный характер, не является индивидуальной медицинской рекомендацией. Имеются противопоказания, необходима консультация специалиста.
Кариозная полость образуется в местах интенсивной кислотопродукции под зубной бляшкой, где pH среды становится кислым. Это происходит из-за действия бактерий, которые разрушают эмаль и дентин зуба, вызывая дефекты в его структуре.
В следующих разделах статьи мы рассмотрим, какие факторы способствуют развитию кариозной полости, какие методы профилактики можно применить для предотвращения ее появления, а также какие возможности современной стоматологии предлагают для лечения этого недуга. Погрузимся в мир бактерий, кислот и методов борьбы с кариесом, чтобы обрести уверенность в сохранении своего улыбающегося здоровья.
- Кариозная полость образуется в местах интенсивной кислотопродукции под зубной бляшкой.
- Места интенсивной кислотопродукции представляют собой области, где pH среды снижается из-за действия бактерий, разрушающих углеводы в зубном налете.
- Низкий pH среды способствует деминерализации твердых тканей зуба, что приводит к образованию кариозной полости.
- Поддержание здоровой полости рта и регулярное чистка зубов помогают предотвращать образование кариозных полостей и сохранять зубы здоровыми.
Как буферная система воздействует на реминерализацию зубных тканей
В последнее время были изменены представления о процессах деминерализации и реминерализации зубных тканей, возникновении кариеса и методах его лечения. Одной из новых тенденций стоматологии является концепция минимальной интервенции, которая направлена на сохранение естественных тканей зуба. В рамках данной концепции актуальна ранняя диагностика факторов риска развития кариеса и их устранение, а также использование малоинвазивных методик и биоактивных реставрационных материалов. Один из факторов риска — нарушение качества слюны.
Слюна играет важную роль в процессе минерализации и обеспечивает поддержание оптимального состава зубов [1, 4].
Слюна – невероятный жидкий состав, способный выполнять самые разнообразные функции для нашего организма:
- Защитная функция слюны заключается в предотвращении обезвоживания слизистой оболочки, предотвращении разрушения тканей нашего рта в результате действия кислот и щелочей и обеспечении иммунной защиты благодаря наличию в ней иммуноглобулинов;
- Механическое очищение полости рта эффективно удаляет остатки пищи, налет и бактерии, что является важным элементом гигиены полости рта;
- Пищеварительная функция – слюна содержит ферменты, которые ускоряют процесс переваривания пищи;
- Слюна выступает в роли смазки для тканей полости рта, что способствует лучшей бережливости к зубам и другим тканям;
- Она также усиливает наши сенсорные и хемосенсорные функции в полости рта, повышая качество нашего восприятия еды и ароматов;
- Слюна наполнена минералами, которые помогают восстановить поврежденные ткани зубов;
- Секреторная и экскреторная функции слюны заключаются в выработке и избавлении от отходов и мусора в нашем рту.
- Слюна содержит вещества, такие как тромбопластин, антигепариновая субстанция, протромбин, активаторы и ингибиторы фибринолизина, которые обладают гемокоагулирующей и фибринолитической активностью. Эти свойства помогают поддерживать местный гомеостаз и способствуют заживлению поврежденной слизистой оболочки.
- В слюне присутствуют вещества, такие как лизоцим, лактоферрин, лактопероксидаза, муцин и цистатин, которые обладают бактерицидными свойствами.
Реминерализующая способность слюны обеспечивает ее противокариозное действие.
Физико-химическое состояние эмали зависит от состава и химических свойств окружающей ротовой жидкости. РН и концентрация кальция, фосфата и фторидов в слюне играют главную роль в стабильности апатитов эмали.
В слюне обнаруживаются как свободные ионы кальция, так и кальций, связанный с другими соединениями. Около 15% кальция связано с белковыми молекулами, а примерно 30% находится в комплексах соединений, таких как фосфаты и цитраты. Только примерно 5% кальция находится в свободном ионизированном состоянии. Именно ионы кальция являются самой активной частью кальция в слюне, которые регулируют растворимость фосфатов кальция в полости рта и обеспечивают кариесрезистентность и кариесвосприимчивость зубов.
Функция слюны заключается в защите эмали зуба от деминерализации путем предотвращения выхода ее компонентов. Ротовая жидкость содержит избыток кальция и фосфора при нормальных условиях с рН от 6,8 до 7,0. Однако, если снижается рН, то растворимость гидроксиапатита эмали становится значительно выше. Исследования показали, что при рН 6,8 ротовая жидкость избыточная по кальцию, но при рН 6,0 она становится дефицитной. Эти данные свидетельствуют о том, что эмаль зуба сохраняет свою структуру и состав в непрерывном замещении ионного состава гидрокси- и фторапатита, даже при небольших колебаниях рН.
Механизмы, которые помогают сохранять целостность эмали, и способствуют взаимодействию со слюной, лежат в основе минерализующей функции слюны. Таким образом, создается динамическое равновесие между составом эмали и биологической жидкостью, которую поддерживает растворение кристаллов гидроксиапатита в эмали и их образование. Буферные системы, такие как бикарбонатная, белковая и фосфатная, играют важную роль в поддержании уровня рН слюны. Концентрация гидрокарбонатов в стимулированной слюне значительно выше, чем в нестимулированной, что компенсирует понижение рН зубной оболочки.
Данная функция слюны является важной для поддержания здоровья зубов и предотвращения их разрушения.
Значение этого является существенным, из-за того что способы буферизации зубного налета, где фосфатная система наиболее действенна, ограничены из-за небольшой проницаемости налета и отсутствии полной нейтрализации кислот.
Обладая буферной емкостью, слюна особенна в том, что коэффициент кислотности на шестом месте ниже по сравнению со щелочью.
Максимальное увеличение концентрации молочной кислоты в зубном налете соответствует наибольшему снижению рН, которое имеет кариесогенные свойства налета. Даже при рН выше критической (Geddes, 1975), молочная кислота способна растворять кальций эмали.
Прием пищи и метаболическая активность микроорганизмов являются основными факторами дестабилизации кислотно-основного состояния полости рта, как в норме, так и в патологии. При преобладании кариесогенной флоры, кислотопродукция происходит очень быстро (3-5 минут), когда сахароза из пищи образуется. Кроме того, углеводы оседают в зубной налете. При постоянном потреблении большого количества углеводсодержащих и кислотных продуктов, даже при достаточной продукции слюны, буферная емкость оказывается недостаточной для нейтрализации водородных ионов.
Когда кислотно-основное состояние сдвигается в сторону кислоты, активность протеиназ увеличивается, включая бактериальное и лейкоцитарное происхождение. Это в свою очередь может способствовать деминерализации эмали зубов. Предполагается, что кислоты, которые образуются в результате метаболизма бактерий, диффундируют в заряженные структуры эмали, где они диссоциируют и высвобождают ионы водорода, которые взаимодействуют с кристаллами [14, 17].
Известно, что скорость создания кислот из зубного налета выше, чем их скорость диффузии. Именно поэтому они скапливаются и накапливается избыток кислот, что приводит к растворению эмали.
Основной целью локальной профилактики является обеспечение нормальной минерализации слюны с помощью добавления ионов кальция, фосфата и фтора из профилактических средств. Однако, необходимо не забывать о поддержании оптимального уровня кислотности слюны в соответствии с физиологическими нормами. Кариес зубов является результатом дисбаланса в системе "эмаль зубов — слюна" вследствие негативного влияния различных факторов, включая подкисление слюны.
Согласно новым данным, наличие тонкого слоя слюны вокруг мягких тканей полости рта и зубов толщиной около 0,1 мм имеет большое значение для очистки различных веществ из ротовой полости. Это связано с скоростью передвижения слоя над зубным налетом, которая различна в зависимости от отделов полости рта. В результате, удаляются вредные вещества с разной скоростью, что приводит к разной поражаемости зубов кариесом на разных поверхностях [11, 16]. Кроме того, пересыщенность ротовой жидкости ионами Са2+ и НРО42- также уменьшается, что снижает ее минерализующий потенциал.
Состав и свойства ротовой жидкости сильно зависят от гигиенического состояния полости рта. Если уход за полостью рта нарушается, на зубах начинает накапливаться налет и активность ферментов, таких как фосфатазы и аспарагиновая трансаминаза, повышается. Это приводит к осаждению слюны и размножению микроорганизмов, особенно при частом употреблении углеводов, что приводит к продуцированию органических кислот и изменению концентрации пН.
Исследования показали, что слюна перенасыщенная ионами кальция и фосфора более присутствует в фазе налета, который непосредственно контактирует с поверхностью зуба. Однако, при снижении пН налета, перенасыщенное состояние слюны сокращается и исчезает со временем.
Исследование показало, что при употреблении пищи, богатой углеводами, уровень глюкозы в слюне сначала быстро падает, затем медленно. Количество выделяемой слюны имеет большое значение, так как увеличение ее выделения способствует выводу углеводов. Однако, увеличение слюноотделения не приводит к выводу фторидов, так как они связываются с поверхностью полости рта и высвобождаются в течение нескольких часов [2, 3, 5, 7]. Соответственно, основной задачей профилактики является поддержание функции минерализации слюны на оптимальном уровне путем насыщения ионами кальция, фосфата и фторида с помощью профилактических средств. Поддержание физиологических значений рН слюны играет важную роль в этом, для чего необходима рациональная гигиена полости рта и ограничение потребления углеводов [1, 5].
Слюна представляет собой биологическую жидкость, способную поддерживать гомеостаз минеральных компонентов в полости рта благодаря своему особенному составу и свойствам. Только в случаях, когда белковая матрица остается целостной, возможно реминерализация эмали. В этом случае матрица соединяется с ионами кальция и фосфата, образуя кристаллы гидроксиапатита.
Когда на эмали зубов появляется начальный кариес, то возникают свободные микропространства из-за частичной потери минеральных веществ. Однако белковая матрица все еще сохраняется и может осуществлять процесс реминерализации. Но для этого необходимо сохранять тщательную гигиену полости рта, так как начинающиеся поражения могут быть исцелены. Процесс реминерализации проходит при поступлении ионов кальция, фосфора и фтора в кристаллическую решетку эмали. Очаг реминерализации можно клеарно определить клинически по нормализации цвета, уменьшению размера пятна и уменьшению яркости его окрашивания.
Когда кариесогенные факторы не устраняются, и ситуация в полости рта становится неблагоприятной, очаговая деминерализация эмали продолжает развиваться. Скорость развития кариозного поражения может изменяться в зависимости от условий в полости рта и места локализации. От начальной стадии до кариозной полости на гладких поверхностях может пройти от 12 до 18 месяцев, но если гигиена полости рта неудовлетворительна, то очаговая деминерализация может возникнуть уже через 3-4 недели [18].
Таким образом, мы можем с уверенностью утверждать о слюне, как о биологической жидкости, чьи состав и свойства играют важную роль в поддержании гомеостаза минеральных компонентов в полости рта. Поэтому, при проведении лечебно-профилактических мероприятий у детей, необходимо не только пломбировать кариозные полости, но и блокировать развитие болезни еще на ранних стадиях за счет анализа изменения свойств слюны и разработки индивидуальных профилактических программ.
Для достижения цели исследования мы провели динамическое наблюдение за состоянием твердых тканей зуба у детей с кариесом на стадии пятна. Мы оценивали влияние нормализации гигиенического состояния полости рта, применения реминерализирующего и восстанавливающего функции слюны средства Tooth Mousse (GC) в группе наблюдения, а в контрольной группе — только реминерализирующего средства.
МАТЕРИАЛЫ И МЕТОДЫ ИССЛЕДОВАНИЯ
В процессе исследования были задействованы 43 детей в возрасте от 10 до 16 лет, которые не страдали от какой-либо соматической патологии. Эти дети были подразделены на две группы: наблюдательная группа (21 ребенок) и контрольная группа (22 ребенка). В обеих группах дети получили диагноз "кариес в стадии пятна", который был выявлен в результате клинического обследования и витального окрашивания 1% раствором метиленового синего.
Исследование состояния устной полости проводилось с помощью Plaque Indicator Kit (GC) по методике Федорова-Володкиной, измененной Г. Н. Пахомовой. Этот препарат позволяет определить кислотность зубного налета с помощью специальной цветовой шкалы и выявить возраст зубного налета. При этом поверхности, окрашенные в розовый или красный цвет, указывают на наличие свежего зубного налета, а поверхности, окрашенные в синий или фиолетовый цвет, — на наличие зубного налета, который сохраняется не менее 48 часов.
Свойства слюны исследовались с помощью системы Saliva-Check BUFFER (GC), включающей 5 тестов. Первый этап диагностики предполагал тестирование слюны в покое и заключался в визуальной оценке увлажненности через наблюдение за выделением малых слюнных желез на нижней губе. Если слюна выделялась менее чем за 60 секунд, уровень ее выделения признавался нормальным, а более 60 секунд – низким.
Далее проводилась визуальная оценка консистенции слюны в полости рта в покое. Липкие остатки слюны или пузырьки вязкости при пенистой слюне означали повышенную вязкость, а водянистая прозрачная слюна характеризовала нормальную вязкость. Измерение рН нестимулированной слюны выполнялось с помощью тестовой полоски и диаграммы, включенной в комплект системы.
На следующей стадии было проведено тестирование слюны при стимуляции. Для этого использовался специальный воск для жевания и чашка для сбора слюны, чтобы определить объем выделяемой жидкости. Если количества было более 5 мл, то оно считалось нормальным, от 3,5 до 5 мл – низким, а менее 3,5 мл – очень низким.
Для оценки буферной способности слюны использовался комплект, который позволял определить данную характеристику. Результаты измерений оценивались по изменению окраски тестовых подушечек, а затем складывались в баллы в соответствии с окончательной расцветкой каждой подушечки. Если общая сумма баллов была от 10 до 12, то буферная способность считалась нормальной, при 6-9 баллах – низкой, а если было от 0 до 5 баллов – то очень низкой. В конце клинического обследования было проведено обучение гигиене полости рта в обеих группах.
В течение двух месяцев в группе наблюдения применялось Tooth Mousse (GC) вместе с обычным реминерализующим средством. Контроль проводился каждые 2 недели.
Первый этап диагностики включал тестирование слюны в состоянии покоя. Оценивался уровень увлажнения путем наблюдения за выделением малых слюнных желез на нижней губе. Если слюна выделялась менее чем за 60 секунд, то уровень слюноотделения считался нормальным. Если процесс занимал больше 60 секунд, то уровень слюноотделения считался низким.
Реминерализующее средство, используемое в контрольной группе, содержит фтористый силикатно-магниевый и фтористый медно-магниевый комплексы (MgSiF6 и CuSiF6) — это жидкость № 1. При реакции с суспензией гидроокиси кальция (жидкость № 2) происходит разложение комплексных солей, образуется фторид кальция (CaF2), фторид магния (MgF2) и гидроксифторид меди (Cu(OH)F). Эти вещества заключены в геле кремниевой кислоты, которая защищает кристаллы от вымывания. Медь обладает бактерицидным эффектом, а образующиеся кристаллы фторидов магния и кальция имеют размер порядка 50 Ангстрем и заполняют пространства (100 Ангстрем) между кристаллами гидроксиапатита в эмалевых призмах. При этом микрокристаллы фторида кальция образуются непосредственно в порах поврежденной эмали и обеспечивают длительное восстановление твердых тканей зуба.
Tooth Mousse (GC) имеет уникальный состав, который включает казеин-фосфопептид (СРР) и аморфный фосфат кальция (АСР). СРР является производным казеина молока, образуемого при ферментации протеинов с добавлением фосфата кальция. Это соединение удерживает молекулы АСР в растворенном состоянии, предотвращая их диссоциацию. Обычно кальцийфосфат не растворим, но СРР сохраняет его в аморфном состоянии, что предотвращает его осаждение.
ССР активно взаимодействует с АСР при помощи своих групп, образуя комплексное соединение. Это приводит к образованию активных нанокластеров в биологической пленке на поверхности зубов, а не бесполезных агломерированных АСР-комплексов.
АСР разлагается на ионы Са2+ и фосфат-ионы в бактериальном налете, что позволяет достичь состояния пересыщения гораздо быстрее. Уменьшение рН в биологической пленке приводит к увеличению концентрации диссоциированных ионов.
ССР-АСР-комплексы, подобно ионам кальция, обладают высокой аффинностью к биологической пленке бактерий и активно соединяются с гидроксиапатитом. Они служат дополнительным источником кальция и значительно замедляют или предотвращают разрушение минеральных компонентов твердых тканей при резком понижении рН (Источник: Актуальные вопросы экспериментальной, клинической и профилактической стоматологии: сборник научных трудов Волгоградского государственного медицинского университета. — Волгоград: ООО «Бланк», 2009. — 432 с.: илл. — Том № 66).
В составе Tooth Mousse присутствуют казеин-фосфопептид (СРР) и аморфный фосфат кальция (АСР). СРР является производным казеина, который образуется в процессе ферментации протеинов коровьего молока в присутствии фосфата кальция. Материал действует "антиналетным" образом, и есть доказательства того, что СРР-АСР оказывает влияние на свойства и поведение зубного налета путем связывания молекул Streptococcus mutans и уменьшения их проникновения в налет, а также повышения количества ионов кальция в налете, подавление ферментации и обеспечение протеиновой и фосфатной буферизации жидкости с налете, чтобы подавить ускоренный рост кислотоустойчивых организмов в условиях избыточного количества ферментируемых углеводов (Laurence J. Walsh). Добавки вкуса в Tooth Mousse способствуют стимуляции секреции слюны, что способствует нормализации и поддержанию оптимального значению рН для полости рта.
При попадании Recaldent в ротовую полость происходит взаимодействие его «клейкой» части, входящей в состав комплекса СРР-АСР, с различными тканями полости рта, включая эмаль, биопленку и налет. В результате этого происходит передача ионов кальция и фосфата, которые впоследствии используются для восстановления кристаллов апатита в эмалевых призмах.
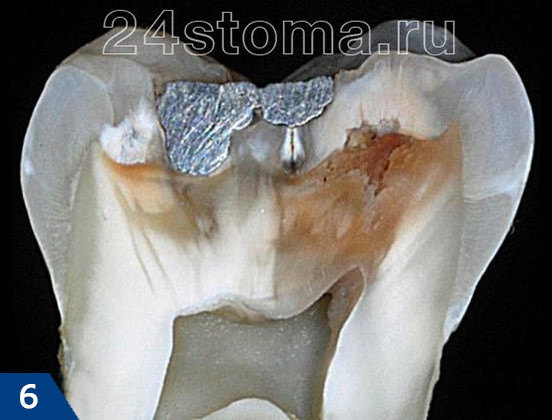
На рисунках 1-4 изображен процесс исследования кариеса на ранних стадиях его развития с использованием Plaque Indicator Kit от компании GC. Рисунки 5-6 демонстрируют эффективность профилактических силиконовых кап с применением препарата Tooth Mousse от той же компании.
После двух недель лечения (Рис. 7) и двух месяцев после лечения (Рис. 8) заметен значимый прогресс.
Местные факторы, способствующие развитию кариеса:
1. Накопление зубной бляши и налета
2. Нарушение состава и свойств ротовой жидкости
3. Наличие углеводными липкими остатков пищи в полости рта
4. Резистентность зубных тканей, зависящая от структуры и химического состава зуба
5. Состояние пульпы зуба
Любой из этих факторов, действуя на зуб, делает его более восприимчивым к кислотному воздействию, вызывающему кариес. Кариесогенные факторы могут иметь разную интенсивность и характер, и их различные комбинации могут привести к развитию кариеса (однако главным фактором является микрофлора полости рта).
Кариозная полость образуется в местах интенсивной кислотопродукции под зубной бляшкой, где рН среды уменьшается. Процесс разрушения твердых тканей зуба начинается с деминерализации эмали и дентина под воздействием кислот, образующихся при метаболизме бактерий в зубном налете.
Интенсивная кислотопродукция приводит к изменению баланса между деминерализацией и реминерализацией зубной ткани. Кислоты атакуют минеральные компоненты зубов, вызывая их разрушение и образование полости. Обычно это происходит на местах, где налет остается на зубах на протяжении длительного времени, таких как межзубные промежутки и бугры жевательных поверхностей.
Для предотвращения образования кариозных полостей необходимо поддерживать хорошую устную гигиену, регулярно чистить зубы и использовать антисептические средства для устной полости. Также важно следить за своим питанием, исключая излишнее употребление сладких и кислых продуктов, которые могут способствовать кислотопродукции в полости рта.
При различном возрасте риск поражения зубов кариесом неодинаков. Молодые зубы подвержены большей интенсивности кариозного процесса, а это обусловлено неполноценной минерализацией эмали сразу после ее прорезывания. В процессе зрелости эмаль созревает, и первоначально это происходит в области режущих краев и бугров, затем — в фиссурах и пришеечной области. Именно в несозревших фиссурах и пришеечной области, которые являются зонами риска, образуется кариозный процесс в связи с недостаточной минерализацией.
Более плотная структура, гладкость и большая толщина эмали, а также меньшее количество пространства в кристаллической решетке замедляют развитие кариозного процесса. В свою очередь, ямки, бороздки, складки, углубления, тонкая эмаль и неплотная структура содействуют быстрому протеканию патологических процессов.
Под зубной бляшкой, где рН уровень интенсивности кислотной продукции самый высокий, образуется кариозная полость
Благодаря историческим теориям, сегодня удалось добиться серьезных успехов в изучении причин и механизмов появления кариеса зубов.
Общепризнанным фактором развития кариеса является постепенная деминерализация твердых тканей зубов под воздействием органических кислот, которые образуются в результате жизнедеятельности микроорганизмов.
Развитию кариозного процесса способствует множество причин, что позволяет считать его полиэтиологическим заболеванием.
Существует несколько общих факторов, которые могут привести к появлению кариеса: 1. Неполноценное питание и питьевая вода. 2. Заболевания организма, нарушения в функциях органов и систем в период формирования и развития зубной ткани. 3. Окружающая среда, оказывающая экстремальное воздействие на организм. 4. Наследственность, влияющая на структуру и химический состав зубной ткани, а также на генетический код, который может быть неблагоприятным.
Влияющие факторы на состояние зубов: 1. Нарушенный баланс микроорганизмов в зубной пластинке и налете. 2. Несоответствие состава и свойств ротовой жидкости, которая отображает общее состояние организма. 3. Залипание сладких и углеводистых пищевых остатков во рту. 4. Прочность зубов зависит от состава и структуры твердых тканей.
5. Структура и состав твердых тканей могут иметь недостатки и отклонения. 6. Важна также состояние зубной пульпы. 7. Способность зубочелюстной системы к правильной закладке, развитию и прорезыванию зубов является также ключевым фактором.
Существует множество факторов, которые могут спровоцировать кариес. Они различаются по интенсивности и характеру воздействия. Но главным из них является микрофлора рта. Сегодня мы знаем, что кариозный процесс начинается с появления микроорганизмов в ротовой полости, избыточного потребления углеводов и контакта углеводов с эмалью зубов.
Понятно, что при употреблении углеводов в большом количестве происходит увеличение кислотности в ротовой жидкости. Так, если употребить 10 грамм сахара, то содержание молочной кислоты в слюне может возрасти в 10-16 раз [Леонтьев В.К., 1978].
Согласно проведенным исследованиям, когда рН слюны составляет менее 6,2, перенасыщенный гидроксиапатит превращается в недонасыщенный, что делает слюну деминерализирующей, т.е. способной разрушать твердые ткани зубов. На сегодняшний день считается, что основной причиной кариеса является длительное воздействие кислот на зубные ткани, обусловленное образованием органических кислот при ферментативной деятельности микроорганизмов. Если гигиена полости рта несовершенна и на эмали образуется зубная бляшка, под ней образуется кислая среда, вызванная ферментативной деятельностью микроорганизмов, которые обрабатывают задержавшиеся в полости рта углеводы и продуцируют органические кислоты.
Таким образом, места с интенсивной кислотопродукцией под зубной бляшкой являются местом образования кариозных полостей, где рН составляет менее 4-5. Если удачно мыть зубы и регулярно не употреблять сахар, локальное изменение рН быстро исправляется. Однако, если в зонах с плохим доступом к слюне часто употреблять сахар, процесс деминерализации может превысить процесс реминерализации, что приведет к заболеванию кариесом.
Следовательно, употребление углеводов может стать решающим фактором в изменении рН и нарушении процессов минерализации зубов, что, в свою очередь, сделает возможным возникновение кариеса. Важно отметить, что на общее воздействие факторов влияют местные.
Ротовая жидкость может изменяться в зависимости от диеты, состояния органов и систем, а также экстремальных ситуаций. Эти факторы могут влиять на микрофлору зубного налета и зубной бляшки. Особенное влияние на обменные процессы в полости рта оказывает сахар. Его потребление вызывает "метаболический взрыв".
Это связано с тем, что простые углеводы легко усваиваются микрофлорой полости рта, в отличие от белков, жиров и сложных углеводов, которые требуют предварительного гидролиза. Условия для усвоения углеводов в полости рта близки к идеальным, что может привести к увеличению интенсивности и распространенности кариеса.
Согласно новейшим исследованиям, основной причиной кариеса — это органические кислоты, которые образуются из-за деятельности микроорганизмов. Они приводят к деминерализации твердых тканей зуба и являются конечным результатом взаимодействия нескольких факторов.
Один из таких факторов — это минерализация эмали зуба, которая не полностью завершается сразу после его прорезывания. Поэтому, молодые люди чаще подвержены кариесу, чем пожилые.
Процесс созревания зубной эмали продолжается более двух лет и только полная минерализация обеспечивает высокую защиту эмали от кислотного воздействия, в то время как недостаточная минерализация создает условия для быстрой деминерализации и возникновения кариеса. После прорезывания зуба, созревание эмали начинается с режущих краев и бугров всех зубов, поэтому кариес чаще появляется в незрелых фиссурах и пришеечной области, которые являются зонами риска. Сегодня, проблемы созревания эмали имеют важное значение в профилактике и лечении кариеса зубов. Важную роль в формировании эмали играет ротовая жидкость, которая способна демонстрировать реминерализирующую активность, это доказано в ряде клинических исследований [Аксамит Л.А., 1978; Дубровина Л.А., 1989, Рединова ТЛ., 1989].
Обычно в ротовой полости происходят процессы ре- и деминерализации в динамическом равновесии, но кариесогенные факторы могут нарушить это равновесие на сторону деминерализации.
Когда неспецифическая защитная способность организма нарушается из-за уже перенесенных или находящихся в настоящее время болезней, повышается риск кариеса из-за пониженной резистентности зубных тканей. Профессор В.К. Леонтьев называет это состояние — кариесогенной ситуацией.
Кариесогенная ситуация возникает, когда кариесогенные факторы действуют на зуб и делают его более подверженным кислотному воздействию. Основным катализатором этого процесса является микрофлора полости рта, которая взаимодействует с тканями зуба при наличии углеводов.
При пониженной стойкости зубных тканей, возникает кариесогенная обстановка быстрее и проще.
В полости рта кариесогенный процесс проявляется следующими симптомами: а) плохая гигиена полости рта; б) избыток налета и камня; в) множество меловидных кариозных пятен; г) кровоточивость десен.
Несмотря на высокую частоту кариеса в некоторых регионах, все же можно встретить людей, которые не страдают этим заболеванием, что привело к выделению кариесрезистентных личностей. Одновременно с этим, существует группа людей, у которых поражение зубов кариесом выше среднего уровня. Их определяют как кариесвосприимчивые.
Необходимо рассмотреть кариесрезистентность и кариесвосприимчивость с точки зрения их связи и влияния друг на друга. Аналогично кариесогенным факторам (как общим, так и местным), они могут иметь различную силу воздействия. Развитие кариеса возможно благодаря различным взаимодействиям между ними.
Кариес в зубах, склонных к этому заболеванию, развивается быстрее и чаще всего в зависимости от общего состояния организма в прошлом. В это время сопутствующие кариесу общие заболевания не влияют на структуру и состав зрелых зубов, однако недостаточное функционирование органов и систем организма усугубляет кариозный процесс и изменяет состав и свойства ротовой жидкости. Сопротивляемость и восприимчивость к кариесу зависят от взаимодействия поверхности зуба с ротовой жидкостью. Если кариесогенные факторы теряют свою силу или полностью исчезают во время продвижения деминерализации, то это может остановить этот процесс. Кариес может развиваться вследствие многих причин, которые при наличии соответствующих условий становятся основными причинами заболевания.
Сопротивляемость зубов к кариесу складывается у человека, который не обременен перенесенными или длительными проблемными заболеваниями и их осложнениями, получает полноценное питание и воду, насыщенные необходимыми макро- и микроэлементами, и не подвергается негативным воздействиям. Каждый из данных факторов зависит от общего состояния организма, его возможности противодействия и стойкости.
Кариесрезистентность зубов зависит от нескольких факторов. Один из них — химический состав и структура эмали и других тканей зуба. Наличие пелликулы, оптимальный химический состав слюны и ее минерализирующая активность, достаточное количество ротовой жидкости, низкая проницаемость эмали зуба, хорошая жевательная нагрузка и самоочищение поверхности зубов, свойства зубного налета, хорошая гигиена полости рта, особенности диеты, правильное формирование зачатков и развитие зубных тканей, своевременное и полноценное созревание эмали после прорезывания зуба, а также специфические и неспецифические факторы защиты полости рта — все они оказывают влияние на устойчивость зубов к кариесу.
Кариесвосприимчивость зубов, т.е. их склонность к кариесу, может быть вызвана различными факторами, такими как недостаточное формирование эмали, недостаток белков, макро- и микроэлементов в питании, избыток углеводов, вода с низким содержанием фтора, отсутствие защитной пленки на зубах, биохимический состав твердых тканей зубов, который может замедлять или ускорять течение кариеса в зависимости от плотности структуры и размеров кристаллической решетки. На кариесвосприимчивость Влияют состояние сосудисто-нервной системы, функциональное состояние органов и систем организма в период формирования и созревания зубов, а также общие заболевания, которые могут приводить к неправильному развитию зубов.
Снижение скорости выделения слюны, уменьшение ее количества и увеличение вязкости являются факторами, способствующими развитию кариозного процесса. Однако достаточное количество слюны и ее нормальная вязкость могут замедлить или остановить процесс на стадии пятна. Кроме того, высокая концентрация макро- и микроэлементов в слюне оказывает противокариесное действие, тогда как низкая концентрация минеральных элементов и высокое содержание муцина способствуют развитию кариеса. Толстая и гладкая эмаль, плотная структура и минимальные пространства кристаллической решетки замедляют процесс кариеса. В то же время ямки, бороздки, складки, углубления, тонкая эмаль и неплотная структура способствуют быстрому прогрессированию патологического процесса.
Кариес зубов часто появляется в недоразвившихся фиссурах и на поверхностях пришеечной области. Исследования В.К. Леонтьева и его коллег показали, что созревание эмали является динамичным процессом, который зависит от анатомической структуры зуба, его местоположения, факторов топографии и других факторов. Быстрое созревание эмали происходит на поверхности режущих краев и бугров, при этом оно происходит в первые дни и недели после прорезывания зуба, а полное созревание зубной эмали на режущем крае резцов и клыков происходит в два раза быстрее, чем в пришеечной области.
Период, необходимый для полного созревания эмали фиссур зубов, заметно увеличивается по сравнению с буграми и режущими краями. Кроме того, процесс созревания зависит от того, насколько хорошо зубы могут быть очищены слюной и насколько хорошо фиссуры защищены от налета. Изучено важное для практики явление — созревание фиссур премоляров и моляров может занять до двух лет. Однако во многих случаях кариес зубов начинается еще на этапе несозревших фиссур, что влечет за собой их разрушение.
Возрастное изменение эмали проявляется в уплотнении и снижении вариабельности структуры. Это происходит из-за уменьшения микропористости, которое подтверждается исследованиями изменений содержания кальция и фосфора в процессе созревания эмали. В результате поступления макро- и микроэлементов, химический состав эмали изменяется, что ведет к уплотнению, повышению микротвердости, а также уменьшению растворимости и проницаемости. Именно поэтому, в молодом возрасте зубы подвержены более интенсивному поражению кариесом, чем в пожилом.
С возрастом сокращается количество людей с высоким уровнем резистентности как у мужчин, так и у женщин. В основном преобладают лица с низким и средним уровнем резистентности, но для каждого уровня существуют значительные различия в группе по показателям гигиены, скорости выведения слюны, скорости повторного образования зубного налета и других показателях.
Устранение кариесогенной ситуации связано с уменьшением соматических заболеваний, повышением гигиены полости рта, сменой места жительства, родами и отказом от кормления ребенка грудью.
Все перечисленные мероприятия приводят к естественному исчезновению белых кариозных пятен без применения лекарственных средств.
Кальций, фосфор и фтор в процессе деминерализации выходят из ротовой жидкости, которая имеет высокую способность реминерализации и может восстановить проницаемость эмали, которая была повышена из-за воздействия органических кислот. Стоит отметить, что при кариесной ситуации течение кариеса происходит быстро и сопровождается наличием дентинного распада с пигментацией, осколками и острыми краями эмали. Такие признаки кариеса при кариесогенной ситуации свидетельствуют о высокой активности течения.
Норма и патология микрофлоры полости рта. Лекции для студентов стоматологического факультета. Учебное пособие
3. Происхождение зубной налет. В составе бактериального комплекса зубного налета присутствуют сложные взаимоотношения, включая коагрегацию, производство антибактериальных веществ, изменения уровня pH и оксидационно-восстановительного потенциала, конкуренцию за питательные вещества и кооперацию.
Например, потребление кислорода аэробными видами способствует оседанию облигатных анаэробов, таких как бактероиды и спирохеты (это наблюдается через 1-2 недели). В отсутствие внешних воздействий, таких как механическое удаление, сложность микрофлоры зубных накоплений возрастает, достигая максимальной концентрации всей микробной среды через 2-3 недели.
В настоящее время небаланс в экосистеме зубного налета может привести к появлению заболеваний полости рта. Например, если нет возможности регулярно ухаживать за полостью рта, то чрезмерное развитие поддесневого налета может привести к возникновению гингивита и последующей инфекции в данной области. Кроме того, формированию зубных налетов могут способствовать некоторые внешние факторы.
Например, употребление большого количества углеводов может ускорить и увеличить развитие бактерий S. mutans и лактобацилл. Также оральные стрептококки сыгрывают важную роль в развитии зубных налетов.
Особую значимость представляет S.mutans, ведь эти микроорганизмы активно создают зубной налет и затем бляшки на всех поверхностях. Имеется определенная роль S.sanguis. Также, в первые 8 часов в бляшках количество S.sanguis составляет 15-35% от всего числа микробов, а ко второму дню это количество увеличивается до 70%, а затем снижается.
S.salivarius можно обнаружить только в первые 15 минут, причем их количество немного (1%) (S.salivarius и S.sanguis относятся к кислотоустойчивым стрептококкам). Этот факт может быть объяснен тем, что углеводы быстро расходуются и потребляются, что приводит к резкому снижению рН бляшки.
Эти процессы могут способствовать снижению количества кислотоустойчивых бактерий (S.sanguis, S.mitis, S.oralis) и увеличению числа S.mutans и лактобацилл. Эти популяции способствуют формированию зубного кариеса, усиливая деминерализацию зубов за счет продукции кислоты в высокой концентрации.
После этого к ним присоединяются вейллонеллы, коринебактерии и актиномицеты. К 9-11 дню появляется фузобактерия (бактероид), количество которых быстро возрастает. Поэтому при образовании налета сначала доминирует аэробная и факультативно анаэробная микрофлора, которая снижает окислительно-восстановительный потенциал в этой области, создавая тем самым условия для развития строгих анаэробов.
5. Роль зубной налета в патологии: особенности микрофлоры
На зубной налет на верхней и нижней челюстях содержится различная микрофлора. На налете зубов верхней челюсти чаще всего обнаруживаются стрептококки и лактобациллы, тогда как на зубном налете нижней челюсти обитают вейллонеллы и нитевидные бактерии. В обоих случаях актиномицеты присутствуют в равном количестве. Возможное объяснение этого лежит в различии рН среды. Наддесневой зубной налет является патогенетически важным для развития кариеса зубов, а поддесневой налет связан с патологическими процессами в пародонте.
На поверхности фиссур и межзубных промежутков происходит формирование бляшки в отличие от гладкой поверхности зубов. Колонизация начинается быстро, и уже на первый день достигает пика. Бактерии распространяются по поверхности зуба, начиная с межзубных промежутков и десневых желобков, а колонии растут так же, как последние на агаре.
В дальнейшем количество бактериальных клеток остается постоянным в течение длительного времени. На поверхности бляшки фиссур и межзубных промежутков преобладают грамположительные кокки и палочки, а анаэробы отсутствуют. В отличие от гладкой поверхности зубов, где происходит замена аэробных микроорганизмов на анаэробную микрофлору.
При повторных периодических проверках различных участков зуба у одного и того же человека наблюдаются значительные отличия в микробном составе. Микроорганизмы, обнаруженные на одних участках, могут быть отсутствовать на других. В области белых кариозных пятен (это стадия морфологических изменений в тканях зуба при формировании кариеса) ультраструктура зуба всегда неровная, будто разрыхленная. На поверхности всегда имеется обилие бактерий, прикрепленных к органическому слою эмали. У людей, страдающих множественным кариесом, можно наблюдать увеличение биохимической активности стрептококков и лактобацилл, находящихся на поверхности зубов.
Таким образом, непрерывная активность ферментов, которую продуцируют микроорганизмы, должна рассматриваться как главный фактор возникновения кариеса. Зарождение первоначальной стадии заболевания чаще всего связано с неправильной гигиеной полости рта, когда бактерии крепко прикрепляются к тонкой пленке на зубах, называемой пелликулой. Придавленный зубной налет может инициировать образование бляшки на зубах при наличии определенных условий.
При нахождении зубной бляшки в ротовой полости происходит изменение pH в направлении к критическому уровню — 4,5. Именно при таком уровне водородных ионов происходит растворение кристалла гидроксиапатита в менее устойчивых участках эмали. С зубной бляшкой кислоты проникают в подповерхностный слой эмали и вызывают ее деминерализацию.
При правильном балансе деминерализации и реминерализации процесс кариозного поражения в эмали зуба не развивается. Однако, при нарушении баланса и преобладании процесса деминерализации возникает кариес в стадии белого пятна. Этот процесс может продолжаться и привести к появлению кариозных полостей.
Формирование и зрелость зубных тканей зависит от времени их развития. Полноценное строение и химический состав зубной ткани наследуется. Местные факторы, такие как зубной налет и бляшка, могут содержать микроорганизмы. Состояние полости рта, включая состав ротовой жидкости, может указывать на состояние здоровья всего организма.
В полости рта могут содержаться остатки углеводистых и липких продуктов питания. Резистентность зубных тканей и отклонения в их биохимическом составе также играют роль. Важно учитывать состояние пульпы и зубочелюстной системы в период формирования и прорезывания постоянных зубов (цитата из книги Л.М. Лукиных "Лечение и профилактика кариеса зубов", издательство НГМА, 1998).
Факторы, способствующие развитию кариеса, могут иметь различную силу и характер, но основным из них является микрофлора ротовой полости. Все последующие происшествия при возникновении и на ранних стадиях кариеса определяются отношениями между микроорганизмами, ротовой полостью и внешними факторами в экологической системе.
В настоящее время принято считать, что кариозный процесс возникает при наличии следующих факторов: 1) наличие микроорганизмов в ротовой полости; 2) избыточное количество углеводов в пище; 3) контакт углеводов и микроорганизмов с эмалью зуба. Известно, что употребление углеводов приводит к усиленному выделению кислот.
Если употреблять 10 грамм сахара, то количество молочной кислоты в слюне увеличится на 10-16 раз, что приведет к понижению рН. Если рН опустится ниже 6,2, то слюна, насыщенная гидроксиапатитом, станет недонасыщенной и изменится с минерализирующей на деминерализирующую жидкость, вызывающую разрушение зубных тканей.
Если уровень рН в полости рта опускается ниже 4-5, то это может вызвать возникновение кариеса. Образование органических кислот происходит благодаря постоянной активности микроорганизмов (см. рисунок 3). Если микроорганизмы воздействуют на ткани длительное время, то может возникнуть кариес. В основном это происходит при плохой гигиене полости рта, когда зубная налет под эмалью создает кислую среду из-за активности микроорганизмов, которые способны эффективно усваивать углеводы, застревающие в полости рта. Это приводит к появлению кариозных полостей в местах, где происходит сильная кислотопродукция под зубной налетом и рН ниже 4—5.
Роль микроорганизмов в патогенезе кариеса зубов исследуется научным сообществом. Если зубы регулярно омываются ротовой жидкостью, то местный сдвиг рН быстро нивелируется. Однако, при частом приеме сахара и недостаточной доступности слюны, деминерализация может превалировать над реминерализации в зонах плохого доступа.
В наше время все больше доказательств того, что кариес является инфекционным заболеванием, связанным с резидентными микроорганизмами зубных бляшек. Существует две главные гипотезы о роли бляшек в возникновении заболеваний ротовой полости, в частности кариеса.
Существует гипотеза о том, что бляшка является специфичной для некоторых микробов, что означает, что только некоторые микробы могут стать причиной развития кариеса, в то время как другая гипотеза (неспецифическая) утверждает, что формирование кариеса является результатом взаимодействия всей микрофлоры бляшки с организмом хозяина. Многие исследователи пытались описать оральную микрофлору, связанную с кариесом и выявить специфические этиологические агенты.
Кариес зубов является бактериальным заболеванием твердых тканей зубов, которое сопровождается прогрессирующим разрушением молекулярной структуры зуба. Его появление тесно связано с наличием зубной бляшки на гладкой поверхности коронки, в углублениях и щелях. Кариес также может развиваться на поверхности корней зубов из-за образования поддесневой бляшки.
Разрушение зубов (эмали, дентина и цемента) связано с наличием органических кислот, которые образуются при ферментации углеводов пищи бактериями. Постоянное употребление углеводов может привести к отбору бактерий — кислотообразующих и кислотоустойчивых. Эти две категории бактерий в сочетании являются главными и действующими при низком pH окружающей среды. Уровень рН, наблюдаемый под зубной налеткой, создает благоприятные условия для растворения минералов зуба (критический уровень рН находится в диапазоне от 5,0 до 5,5). Большое количество бактерий в зубной налетке человека затрудняет определение единственного бактериального агента, ответственного за кариес.
Однако имеется множество данных, свидетельствующих о том, что стрептококки (в особенности S.mutans и S.sobrinus) и лактобациллы играют роль в возникновении и развитии кариеса. 6. Патогенетические процессы, происходящие на эмали под зубной налеткой.
Оральные стрептококки и лактобациллы разлагают сахарозу при помощи ферментов, что приводит к выработке кислоты, что очень сильно понижает кислотность окружающей среды. Дальнейший метаболизм этой молочной кислоты ведет к сохранению органических кислот, таких как муравьиная, уксусная и пропионовая. Эти кислоты, в свою очередь, способствуют формированию налета на зубах. Однако выделение иных щелочных веществ вместе с кислотами, к примеру мочевины и аммиака, может привести к повышению кислотности блюдца, что не позволит налету продолжить свое развитие. Чрезмерное потребление углеводов может привести к появлению как внутри-, так и внеклеточных полисахаридов.
Внутриклеточные полисахариды, которые очень похожи по своему строению на гликоген, имеют возможность повышать запасы питательных веществ, доступных бактериальной клетке, когда организм испытывает нехватку углеводов. Такой процесс приводит к производству органических кислот, включая молочную кислоту. Содержание таких кислот снижает уровень рН среды и способствует формированию налета на зубах.
При рН среды меньше 5,5 синтез внутриклеточных полисахаридов прекращается. Многие микроорганизмы, населяющие полости рта, включая S.mutans, создают внеклеточные полисахариды, такие как декстран и леван (фруктан), которые могут быть растворимыми и нерастворимыми.
Глюканы, как растворимый так и нерастворимый, легко разлагаются и микроорганизмами, включая S.mutans, и активно вовлечены в процесс адгезии оральных микроорганизмов. Устойчивость зубной ткани имеет большое значение для развития этого процесса и связана с ее уникальными структурами и характеристиками.
В нормальном состоянии зубная эмаль находится в динамическом равновесии между процессами деминерализации и реминерализации. Деминерализация происходит из-за свободных ионов водорода (Н+), которые главным образом происходят от органических кислот, продуктов обмена веществ оральных микроорганизмов.
При развитии кариеса ионы водорода вначале повреждают поверхностный слой зуба — пелликулу, что создает условия для непосредственного контакта с минеральными компонентами зубной эмали. Скорость разрушения эмали существенно увеличивается, если рН среды понижается до 5 и ниже. При продолжительном контакте с ионами водорода апатит, составляющий структуру эмали, растворяется, и ионы водорода проникают в поверхностный слой, вызывая дальнейшую деминерализацию эмали. В результате, возникают мелкие дефекты в структуре эмали, через которые микроорганизмы проникают и повреждают эмаль на внешних и внутренних поверхностях.
Возникают конусовидные очаги поражения, когда длительный процесс деминерализации приводит к растворению устойчивого поверхностного слоя зуба и образованию полости. В мировой и отечественной терапевтической стоматологии применяется топографическая классификация кариеса, позволяющая определить степень развития патологического процесса (см. рис.4).
При первоначальной стадии кариеса — стадии белого пятна, количество минеральных веществ в эмали частично снижается, что приводит к ее деминерализации. Несмотря на то, что микропространства, образовавшиеся в результате процесса, заселяются бактериями, слюнными и бактериальными белками, на этой стадии все еще сохраняется белковая матрица, способная к реминерализации. Если проводить комплекс профилактических мероприятий, процесс можно остановить.
Одним из кариесогенных микробов являются оральные стрептококки S.mutans, S.sobrinus и S.sanguis, а также лактобациллы и актиномицеты, в частности A. viscosus. Эти микроорганизмы составляют нормальную микрофлору полости рта здоровых людей и могут сыграть роль в развитии кариеса.
Существует несколько причин такой связи: 1) эти бактерии способны образовывать кислоту при ферментации различных углеводов, часто снижая рН в зубных отложениях до критического уровня (5 и ниже); 2) помимо образования кислоты, патогенетическое значение имеет способность оральных микроорганизмов образовывать внеклеточные и внутриклеточные полисахариды в результате ферментации углеводов, особенно сахарозы. Рис.
4. Кариес зубов можно разделить на несколько типов: 1 — пятна кариеса; 2 — поверхностный кариес; 3 — средний кариес; 4 — глубокий кариес. Внеклеточные полисахариды играют важную роль, особенно нерастворимый глюкан, высоко разветвленные боковые цепи которого могут крепко связать бактерии как со зубными отложениями, так и с поверхностью зуба. Нерастворимый глюкан усиливает адгезию, увеличивая количество сайтов, специфических для глюкановых рецепторов бактерий. Это приводит к образованию прочной связи между бактериальными клетками и поверхностью зуба, что предотвращает удаление прикрепившихся микроорганизмов слюной. Кроме того, внеклеточные полисахариды, заполняя всю область зубных отложений или очага поражения, затрудняют процесс реминерализации, что мешает поступлению ионов кальция и фосфата в эмаль. Кариесогенная активность оральных стрептококков оказывает влияние на слюну, а именно на ее
Агрегирующие факторы, которые способствуют прикреплению микробных клеток к зубной поверхности и удаляют их при омывании полости рта слюной, являются причиной развития зубной бляшки на поверхностях, которые защищены от механического трения. Это могут быть области между зубами, поддесневой карман, углубления и щели на жевательной поверхности.
Из наддесневой бляшки обычно выделяются главным образом грамположительные факультативные анаэробы — стрептококки и актиномицеты. В меньшем количестве регулярно выделяются грамотрицательные бактерии семейств Veillonella и Bacteroides. Однако, в поддесневых бляшках общее количество выращивающихся бактерий относительно невелико.
В кариесе зубов могут быть обнаружены грамположительные микроорганизмы, включая актиномицеты и стрептококки. В развитии этого заболевания особенную роль играют S.mutans и лактобациллы — две группы бактерий, способные быстро обрабатывать углеводы до молочной кислоты, а Выдерживать низкий уровень pH в окружающей среде.
Чем выше число и частота выделения S.mutans и лактобацилл, тем сильнее повреждение дентина. Обычно кариес зубов начинается с повышения уровня S.mutans, а затем постепенно увеличивается количество лактобацилл. Высокий уровень последних микроорганизмов обычно наблюдается только тогда, когда повреждение зубов уже достаточно заметно клинически.
Предположительно, имеется микробная последовательность, в которой начало кариеса связано с S.mutans, а прогрессирование — с лактобациллами. Однако есть сообщения о появлении кариеса коронки при отсутствии этих микроорганизмов. Более того, высокий уровень S.mutans наблюдался в зубных налетах без видимого кариеса.
Также интересен тот факт, что при кариозных повреждениях корней зубов были обнаружены не только стрептококки и лактобациллы, но и более широкий спектр микробов, включая актиномицеты. Следовательно, некоторые виды актиномицетов также могут относиться к кариесогенным микроорганизмам. Рисунок 5 показывает изменения в тканях зуба при образовании кариозной полости: распад и деминерализация (1), прозрачный и интактный дентин (2), заместительный дентин и изменения в пульпе (3).
Одним из распространенных заблуждений о кариозной полости является утверждение, что она образуется исключительно в местах интенсивной кислотопродукции под зубной бляшкой. На самом деле, кариозная полость может развиваться в любой области зуба, где есть нарушение минерализации эмали и деструкция тканей.
Другим распространенным мифом является утверждение о том, что кариозная полость образуется только в случае если pH в районе зубной бляшки становится кислым. Однако, кариес развивается не только при пониженном pH, но и при нарушении баланса между деминерализацией и реминерализацией твердых тканей зуба.
Таким образом, важно помнить, что кариозная полость может развиваться по всей поверхности зуба, а не только в местах интенсивной кислотопродукции под зубной бляшкой, и что для ее развития необходим не только кислотный pH, но и нарушение процессов реминерализации эмали.
Определение кариесогенных факторов и их классификация на местные и общие





Все перечисленные выше факторы являются кариесогенными и подразделяются на общие и местные, которые играют важную роль в возникновении кариеса.
Среди общих факторов можно выделить:
- недостаточно полноценное питание и питьевая вода низкого качества;
- заболевания организма, нарушения в работе органов и систем в период формирования и созревания зубных тканей;
- воздействие экстремальных факторов на организм;
- генетическая предрасположенность, определяющая полноценное качество структуры и химического состава зубных тканей.
К местным факторам относятся:
- отложения на поверхности зубов микроорганизмов — зубной налет и зубная бляшка;
- изменение состава и свойств ротовой жидкости, являющейся индикатором общего состояния организма;
- наличие углеводных и липких пищевых остатков в полости рта;
- различная степень устойчивости зубных тканей к кариогенным процессам;
- отклонения в биохимическом составе твердых тканей зубов.
6. Мысль о состоянии пульпы зуба находится в цитате Л.М. Лукиных (1998), а также описывается в связи с формированием и зубной системой при прорезывании постоянных зубов.
Различные факторы вызывают кариес, однако наиболее определяющим является микрофлора в полости рта. Последующие события, связанные с кариесом, обусловлены взаимоотношениями микроорганизмов, ротовой полости и внешних факторов в экологической системе.
Считается, что развитие кариеса возможно при наличии микроорганизмов в полости рта, избыточном количестве углеводов в пище и контакте углеводов и микроорганизмов с эмалью зуба.
Хорошо известно, что потребление углеводов способствует усилению выработки кислоты в организме. Например, употребление 10 граммов сахара может привести к увеличению количества молочной кислоты в слюне в 10-16 раз, что снижает ее уровень кислотности.
Если значение уровня кислотности опускается ниже 6,2, то слюна, которая обычно насыщена гидроксиапатитом, становится недостаточно насыщенной. Таким образом, она перестает выполнять свою функцию минерализации и начинает разрушать твердую ткань зубов. Кариес может возникнуть при уровне кислотности ниже 4-5, что является реальной опасностью для здоровья зубов.
Постоянная работа ферментов микроорганизмов (см. рисунок 3) является основой для образования органических кислот. Если организмы длительное время воздействуют на ткани, это может привести к кариесу. В таких случаях проблемы обычно возникают из-за недостаточной гигиены полости рта, вследствие образования зубного налета на эмали зубов и образования кислой среды. Она возникает благодаря высокой активности микроорганизмов, которые идеально перерабатывают углеводы и задерживаются в полости рта.

Фигура 3. Вклад микроорганизмов в возникновение кариеса зубов
Таким образом, кариозная полость формируется под зубной налетом в зонах, где кислотопродукция интенсивна, и pH падает ниже 4-5. Если зубы часто и хорошо ополаскиваются слюной, то локальный сдвиг pH быстро нормализуется. Однако на местах, где слюна труднодоступна, и при расходении большого количества сахара, деминерализация может преобладать над реминерализацией.
5. Кариес — это инфекционное заболевание, связанное с наличием микробной флоры в зубном налете. Сейчас имеются надежные доказательства того, что кариес вызван резидентными микроорганизмами в зубных налетах.
Существует две основные гипотезы о том, как зубные налеты влияют на развитие заболеваний полости рта, в том числе на кариес. Первая гипотеза предполагает специфичность бактерий, которые вызывают патологический процесс, тогда как вторая несмотрит на это, как на сложное взаимодействие всей микрофлоры в налете с организмом хозяина. Тем не менее, многие исследования направлены на описание оральной флоры, которая связана с кариесом, и на выявление специфических этиологических агентов.
Кариес также можно определить как бактериальное заболевание твёрдых тканей зубов, вызывающее прогрессирующее разрушение молекулярной структуры зубной эмали. Развитие кариеса тесно связано с появлением зубной налёта на гладких поверхностях зуба, в углублениях и щелях. Кариес также может возникнуть на поверхности зубных корней вследствие формирования поддесневого налёта.
Кислоты, образующиеся в результате ферментации углеводов, могут привести к деминерализации зубов, включая эмаль, дентин и цемент. Чрезмерное потребление углеводов может способствовать развитию бактерий-кислотообразователей и бактерий, устойчивых к кислотам. Эти группы бактерий действуют вместе в условиях снижения рН в зоне бляшки, что может привести к растворению минералов зуба (при критическом показателе рН от 5,0 до 5,5).
Из-за сложности бактериального сообщества в зубной бляшке, трудно определить единственный бактериальный агент кариеса. Однако имеется много данных, указывающих на то, что стрептококки (в частности S.mutans и S.sobrinus) и лактобациллы играют роль в развитии кариеса. 6. Патогенетические процессы на эмали под зубной бляшкой.
Стрептококки и лактобациллы, обитающие в ротовой полости, способны разлагать сахарозу с помощью ферментов, что приводит к увеличению кислотности окружающей среды. Дальнейшее распадание молочной кислоты при участии вейллонелл и нейссерий вызывает накопление уксусной, пропионовой, муравьиной и других органических кислот, способствующих формированию зубных отложений. Однако в результате метаболизма возникают также щелочные вещества — мочевина, аммиак и другие, которые могут повысить уровень щелочности в бляшках и препятствовать их дальнейшему росту.
При чрезмерном потреблении сахарозы и других углеводов происходит образование полисахаридов как внутри, так и вне клеток. Структура внутриклеточных полисахаридов близка к гликогену и может служить запасным питательным веществам для бактериальной клетки в случае их недостатка извне когда-либо. Разложение этих веществ вызывает образование молочной кислоты и прочих органических кислот, которые занижают рН и участвуют в образовании зубного налета. Однако при снижении рН до 5,5 синтез внутриклеточных полисахаридов останавливается.
Многие организмы нашей ротовой полости, включая S.mutans, могут вырабатывать вещества из внеклеточных полисахаридов, такие как леван (фруктан) и растворимый/нерастворимый глюкан (декстран). Растворимый глюкан и леван легко перерабатываются как микроорганизмами S.mutans, так и другими бактериями, тогда как нерастворимый глюкан играет важную роль в процессе присоединения микроорганизмов в нашей ротовой полости.
Для продолжения процесса развития имеет неимоверно большое значение сопротивляемость тканей зуба, которая привязана к его индивидуальным структурам и особенностям. Обычно зубная эмаль находится в состоянии постоянного равновесия между деминерализацией и реминерализацией. Деминерализация возникает из-за свободных ионов водорода (Н+), которые главным образом выделяются в результате образования кислых продуктов микробной активности в полости рта. При процессе кариеса, ионы водорода сначала повреждают органическую оболочку на поверхности зуба — пелликулу, затем они вследствие этого соприкасаются с минеральными компонентами зубной эмали. Скорость разрушения эмали быстро повышается, когда pH в окружающей среде опускается внизу 5.
При продолжительном взаимодействии с ионами водорода восприимчивые кристаллы апатита, которые составляют структуру эмали, более подвержены растворению, под влиянием ионов водорода. В результате, ионы водорода проникают в поверхностный слой, вызывая дальнейшую деминерализацию эмали. По мере развития этого процесса, микропространства между кристаллами эмалевых призм увеличиваются, вызывая появление микродефектов.
В эти микродефекты проникают микроорганизмы, которые повреждают эмаль на участках, расположенных параллельно внешней и внутренней поверхностям. Это приводит к появлению конусовидных очагов поражения. Если процесс деминерализации продолжается продолжительный отрезок времени, то он заканчивается растворением устойчивого поверхностного слоя, что может привести к образованию полости в зубе. Терапевтические стоматологи используют в практике классификацию кариеса по его топографическим признакам, позволяющим характеризовать патологический процесс на разных этапах его развития (см. Рисунок 4).

Изображение 4. Разделение кариеса зубов с точки зрения его топографии: 1 — кариес первой стадии; 2 — поверхностный кариес; 3 — средний кариес; 4 — глубокий кариес.
Когда зуб поражен начальным кариесом (проявляющимся в виде белых пятен) и частично лишается минеральных веществ эмали, наблюдаются свободные промежутки, заполняемые бактериями, слюнными и бактериальными белками. Однако, благодаря сохранению белковой матрицы, возможен процесс обратной реминерализации. Этап является обратимым при проведении комплексной профилактики.
Оральные стрептококки S.mutans, S.sobrinus, S.sanguis, лактобациллы и актиномицеты (особенно A. viscosus) относятся к микроорганизмам, которые могут вызывать кариес. Несмотря на то, что они являются частью нормальной микрофлоры полости рта здоровых людей, эти микроорганизмы могут вызвать развитие кариеса из-за следующих причин:
1) они способны производить кислоты в результате ферментации углеводов, что может привести к снижению pH в зубных бляшках до критического уровня (5 и ниже);
2) помимо кислотообразования, оральные микроорганизмы могут производить внутри- и внеклеточные полисахариды в результате ферментации углеводов, особенно сахарозы, что также играет этиопатогенетическую роль в развитии кариеса.
Невыразимо важную роль в поддержании здоровья зубов играет вещество из числа внеклеточных полисахаридов – нерастворимый глюкан, который, благодаря разветвленным боковым цепям, надежно удерживает бактерии на поверхности зубов и матрицы зубных налетов. Продукт этот действует так, что увеличивает количество специальных узлов, призванных связываться с рецепторами глюкановых бактерий, в связи с чем образуется крепкая связь между микроорганизмами и зубами. В свою очередь, такое соединение препятствует удалению бактерий слюной и приводит к возникновению налета. Казалось бы, это ещё не всё! Помимо всего прочего, внеклеточные полисахариды, наполняя все пространство налета и очага поражения, затрудняют процесс реминерализации и препятствуют проникновению в эмаль ионов кальция и фосфатов.
Слюна оказывает влияние на кариесогенную активность оральных стрептококков путем использования своих агрегирующих факторов. Они гарантируют, что микробные клетки прикрепляются к поверхности зуба, но, в то же время, омывание полости рта слюной быстро удаляет их.
Зубной налет формируется главным образом на поверхностях, которые не подвержены механическому воздействию, таким как место между зубами (прилегающие поверхности), полость под десной, углубления и щели жевательной поверхности. Большинство микроорганизмов, которые можно обнаружить в зубном налете над десной, являются грамположительными факультативными анаэробами, например, стрептококки и актиномицеты. Грамотрицательные бактерии семейств Veillonella и Bacteroides находятся в меньшем количестве. В зубном налете под десной общее количество растущих бактерий относительно невелико. Может быть обнаружено несколько грамположительных микроорганизмов, включая актиномицеты и стрептококки.
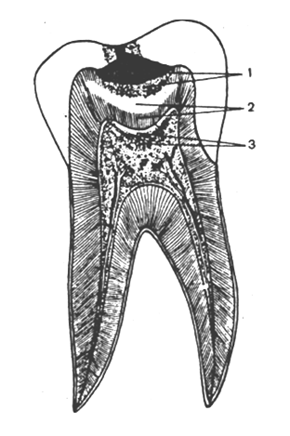
Изображение 5. Превращения тканей зуба при развитии кариозной полости: 1 — разрушение и деминерализация, 2 — прозрачный и целостный дентин, 3 — заместительный дентин и нарушения в пульпе.
В образовании и проявлении кариеса основополагающую роль играют S.mutans и лактобациллы. Эти две группы бактерий могут быстро метаболизировать углеводы до молочной кислоты и выдерживают низкую кислотность среды. Интенсивность и количество S.mutans и лактобацилл в корреляции с разрушением эмали увеличивается. Однако, повышение уровня S.mutans обычно предшествует появлению кариеса эмали.
Увеличение количества лактобацилл чаще всего происходит медленно, и на высоком уровне наблюдается только после клинического определения повреждения. Существует последовательность микробной активности, в которой S.mutans связаны с началом кариеса, а лактобациллы — с его прогрессированием.
Однако, наличие S.mutans и лактобацилл не всегда является причиной кариеса коронки, а Возможно высокое содержание S.mutans в зубных налетах без проявления кариеса. Кроме того, при повреждении корня зуба обнаружены не только стрептококки и лактобациллы, но и более разнообразные виды микроорганизмов, возможно преобладающими из которых могут быть актиномицеты. Таким образом, в качестве кариесогенных микроорганизмов можно также рассматривать некоторые виды актиномицетов.
7. Появилась «экологическая гипотеза пятна», которая объясняет эти наблюдения тем, что в определенном месте меняются условия для микрофлоры, предрасполагая к развитию кариеса.
Представление факторов, которые могут привести к заболеванию, можно изобразить следующим образом. В нейтральной окружающей среде S.mutans и лактобациллы не сильно конкурируют друг с другом и составляют незначительную часть всего микробного сообщества зубной налета. Быстрое исчерпание углеводов может вызвать быстрое снижение уровня рН налета.
Такие условия вызывают уменьшение концентрации кислоточувствительных бактерий, таких как S.sanguis и S.mitis, и увеличение концентрации S.mutans и лактобацилл. Эти группы микроорганизмов готовят поверхность зубов к появлению кариеса. Рост числа S.mutans и лактобацилл вызывает высокий уровень кислотности, что усиливает деминерализацию зубной эмали.
Один из признаков развития средней и глубокой кариесной поражения, которые затрагивают пульпу зуба, состоит в том, что соотношение количества аэробных и анаэробных бактерий сдвигается в сторону увеличения последних.
При исследовании шлифа зуба в световом микроскопе (рис. 5) выявляются три зоны, характеризующие средний кариес:
1) зона распада и деминерализации, в которой наблюдаются остатки разрушенного дентина и эмали, с большим количеством микроорганизмов. Дентин мягнет и разрушается вдоль эмалево-дентинного соединения, что клинически проявляется маленьким входным отверстием в кариозную полость. Ферменты, которые выделяются бактериями, растворяют органическое вещество деминерализованного дентина.
2) зона прозрачного и неизмененного дентина характеризуется отсутствием кариозных изменений.
3) зона заместительного дентина и изменений в пульпе зуба свидетельствует о наличии реакции организма на развивающийся кариес и замещении разрушенной ткани для защиты здоровой ткани.
Во второй зоне происходит распад дентина под воздействием ферментов бактерий, что сопровождается разрушением дентинных отростков одонтобластов. Здесь скопление микроорганизмов и продуктов их распада приводит к органическому разрушению вещества. Дальше находится уплотненный прозрачный дентин (зона гиперминерализации), и, наконец, интактный дентин.
В третьей зоне формируется заместительный дентин в зависимости от степени кариозного поражения. В пульпе зуба наблюдаются изменения, которые зависят от глубины поражения кариесом.
На стадии белого пятна и поверхностного кариеса изменения в сосудисто-нервном пучке отсутствуют, в то время как при среднем кариесе происходят явные морфологические изменения в нервных волокнах и сосудах пульпы.
При глубоком поражении кариесом происходят более серьезные изменения как в твердых тканях, так и в пульпе зуба, по сравнению со средней глубиной полости. В сосудисто-нервном пучке похожие изменения наблюдаются при остром воспалении, которое может даже привести к полному распаду осевых цилиндров нервных волокон (цитата из работы Л.М. Лукиных, 1998).
В микробной этиологии кариеса не существует полной специфичности из-за динамики развития кариеса и периодической смены лидеров в бактериальном сообществе. Высокий уровень S.mutans не всегда говорит о наличии кариеса — это может объясняться низким темпом процесса, компенсирующей способностью слюны или наличием лактатметаболизирующих и щелочеобразующих бактерий, которые являются антагонистами кариесогенных бактерий. Разные виды бактерий могут взаимодействовать друг с другом в использовании субстратов, которые они не могут метаболизировать в одиночку. Из-за метаболизма углеводов стрептококками и актиномицетами происходит образование лактата, который используется вейллонеллами, которые также утилизируют молочную кислоту. Появление вейллонелл и других лактатметаболизирующих бактерий связано с низкой частотой кариеса.
(Источник: Лекция 7)
Под зубной бляшкой с высоким уровнем рН формируется кариозная полость
Зубная бляшка представляет собой сложный микробиотический биотоп полости рта, включающий практически все виды микроорганизмов. Количество и соотношение бляшек варьирует у различных людей и в разное время.
Зубными бляшками называются скопления бактерий, которые образуются в конгломерате протеинов и полисахаридов. Вещества, попадающие на поверхность зубов со слюной, а также метаболиты микроорганизмов, образуют матрицу бляшки. Виды бляшки могут быть различными, такие как над- и поддесневые, а также те, которые образуются в межзубных щелях. Количественное и качественное изменение микробиоценоза является ключевым фактором в развитии заболеваний зубов и пародонта.
Зубная налёт начинает формироваться всего через час-два после чистки зубов. Налёт возникает в результате взаимодействия кислотных групп гликопротеинов слюны и ионов Са2+ зубной эмали, а основные группы гликопротеинов реагируют с фосфатами гидрокси-апатитов. Это приводит к появлению на поверхности зубов тонкой плёнки, называемой пелликулой.
Образование этой плёнки способствуют микробы, особенно те, что образуют кислоты. Плёнка, в свою очередь, упрощает колонизацию микробами поверхности зубов и десневых карманов. Первыми там появляются стрептококки — S. sanguis и S. sativarius, а затем и остальные представители воздушной и факультативно-анаэробной флоры. Деятельность микроорганизмов снижает окислительно-восстановительный потенциал, что создаёт условия для возникновения анаэробной микрофлоры, включающей в себя вейло-неллы, актиномицеты и фузобактерии.
В зависимости от уровня pH в зубном налете определяется микробный состав, который может значительно варьировать. Например, на верхних зубах доминируют аэробы и факультативные анаэробы — стрептококки и лактобациллы, а на нижних — анаэробы — вейлонеллы и фузобактерии. В межзубных промежутках микробная колонизация происходит более интенсивно, однако не происходит замены аэробных микроорганизмов анаэробами.
Питание оказывает значительное влияние на развитие налета на зубах. Если диета богата углеводами, то стрептококки и лактобациллы вызывают ферментацию, что приводит к образованию большого количества молочной кислоты в зубной плаке.
Разложение молочной кислоты до уксусной, муравьиной, пропионовой и других органических кислот происходит при участии вейло-нелл, нейссерий и фузобактерий, что приводит к кислому сдвигу рН в среде. Микроорганизмы могут также из углеводов образовывать различные полисахариды. Внутриклеточные полисахариды аккумулируются в виде запасных гранул, их разложение приводит к образованию органических кислот. Внеклеточные полисахариды частично утилизируются бактериями, такими как стрептококки, которые благодаря им могут легче прикрепляться к субстратам.
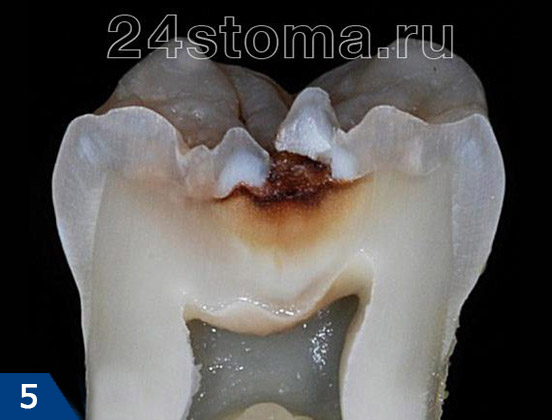
Вид кариеса под микроскопом –
Под микроскопом кариес выглядит весьма интересно, и особенно впечатляюще его можно наблюдать при распиле зуба. В данной статье представлены изображения поверхностной, средней и глубокой форм кариеса. Особое внимание следует уделить полости (пульповой камере), расположенной в центре коронки зуба, в которой находится сосудисто-нервный пучок зуба.
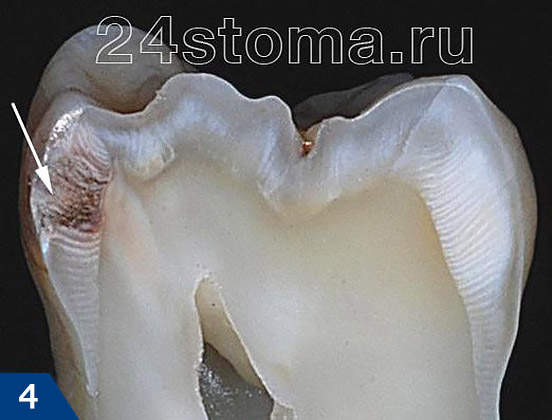
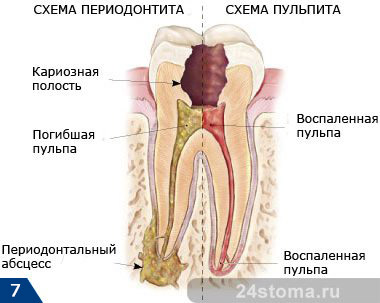
Осложнения кариеса:
Если проигнорировать глубокую форму кариеса и не начать своевременное лечение, идущее до пульпы, то инфекция может успеть проникнуть в нужное место зуба. В этом случае начинается воспаление нерва в зубе, так называемый пульпит. Если этот пульпит также не лечится вовремя, то воспаление начинает распространяться за пределы зуба в ткани окружающие корневую систему больного зуба. В результате на верхушках корней появляются гранулемы или кисты, также известные как гнойные мешочки. Это заболевание называется периодонтитом.
Причины развития кариеса
В истории стоматологии существует более 400 теорий возникновения кариеса зубов. Среди наиболее распространенных причин можно выделить химико-паразитарную, физико-химическую и трофическую теории. Однако ни одна из них не объясняет полностью эту проблему. Считается, что кариес развивается на фоне взаимодействия внутренних и внешних факторов, когда деминерализация эмали превышает реминерализацию. Одной из главных причин является микрофлора полости рта, в которой часто обитают стрептококки.
- Общие причины включают неполноценное питание, дефицит фтора в питьевой воде, экстремальные влияния и наличие соматических заболеваний.
- Местные факторы включают наличие патогенной микрофлоры на зубах, употребление продуктов, содержащих рафинированные углеводы, и изменение состава слюны.
- Кариес возникает из-за того, что зубы теряют свою прочность. Это может происходить из-за нарушения их структуры, изменения химического состава или наследственной предрасположенности.
Механизм развития кариеса: что происходит внутри рта
Стрептококки формируют колонии в полости рта, которые называются зубными налетами. Этот процесс можно разделить на три стадии:
- На эмали зуба образуется органическая пленка из слюны – пелликулы. Этот процесс занимает несколько часов и связан с присутствием гликопротеидов и белков в составе слюны.
- На поверхности пелликулы собираются микроорганизмы и эпителиальные клетки, которые образуют бактериальные колонии. Этот процесс продолжается несколько суток.
- Налет зреет и превращается в зубную налет.
Зубная налет представляет собой зрелищную сетчатую структуру с возможностью проникновения до 70% микроорганизмов. Но не только они являются причиной проблем — также легко в нее проникают углеводы, которые способны нанести разрушительный вред зубам.
В чем заключается разрушение эмали?
После приема углеводной пищи микрофлора зубного налета быстро поглощает сахариды, что приводит к мгновенному увеличению кислотности в ротовой полости. Спустя полчаса кислая среда нейтрализуется слюной, но при следующем приеме углеводов уровень pH опять снижается, и это низкое значение pH наносит вред эмали зубов, увеличивая ее проницаемость.
Развитие органических кислот на поверхности зубов обуславливает усиление процессов деминерализации эмали и увеличение пространства между кристаллами эмалевых призм. Таким образом, возрастает вероятность проникновения в микродефекты эмали микроорганизмов и их жизнедеятельности, образуется конусообразный очаг поражения, который с течением времени распространяется вглубь зуба. В результате поверхностный слой эмали растворяется и прогрессирующий кариес может привести к удалению зуба, если не принять соответствующие меры.
Как влияет резистентность зубов на патологические процессы
Резистентность зубов является их способностью сопротивляться воздействию внешних факторов. Она зависит от ряда факторов, таких как тип гидроксиапатита эмали, правильность закладки белковой матрицы, степень минерализации матрицы и взаимодействие минеральных фаз и белковой матрицы.
- На эмалевой поверхности могут быть дефекты, структура которых может быть нерегулярной. Влияет заряд электричества на поверхности, который может как способствовать, так и препятствовать адсорбции микроорганизмов.
- Рельеф эмалевой поверхности, характер фиссур и формы, а также тип пелликулы играют важную роль в здоровье зубов.
- Строение черепа, челюстей, прикус, расположение зубов и промежутков между ними и множество других факторов оказывают влияние на здоровье зубов.
- Слюнные железы также играют важную роль в поддержании здоровья зубов.
- Пищевые привычки и общее состояние здоровья оказывают влияние на здоровье зубов.
Структура эмали формируется генетически и зависит от процессов минерализации.
Роль слюны
Зубы всегда находятся в окружении слюны, которая играет важную роль в поддержании их здоровья. При наличии оптимальных условий в ней происходят необходимые процессы деминерализации и реминерализации. Однако, если ее состав нарушен, то возникают проблемы. Вместе с другими факторами, такими как употребление сахара и углеводов, изменения состава слюны стимулируют появление новых очагов кариеса.
Если хотите предотвратить такой процесс, необходимо убрать из рациона продукты, богатые легкоусваиваемыми углеводами, и навести порядок с зубными отложениями.
Другие причины возникновения кариеса
Важное значение для здоровья зубов имеет состояние матери во время беременности. Различные заболевания организма будущей мамы, такие как токсикоз, заболевания желудочно-кишечного тракта и щитовидной железы, а также нарушения углеводного обмена и хроническая гипоксия могут привести к замедлению минерализации молочных зубов у ребенка в утробе матери.
Кариес часто обнаруживается сразу после удаления молочных зубов у недоношенных младенцев, которые находятся на искусственном вскармливании, а также у тех, кто перенес серьезные заболевания в первый год жизни. Состояние пищеварительной системы ребенка, наличие фтора в питьевой воде и наличие сопутствующих заболеваний влияют на твердость зубных тканей в первые годы жизни.
Растворимость эмали может быть подвержена воздействию на состояние пульпы. Если функциональная активность пульпы сохраняется на высоком уровне, эмаль останется твердой. Однако, инфекционные заболевания могут ухудшить состояние пульпы и привести к ускоренному развитию кариеса. Это связано со снижением иммунологической реактивности у детей и взрослых.


